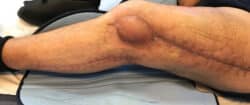
[dropshadowbox align=”none” effect=”lifted-both” width=”auto” height=”” background_color=”#ffffff” border_width=”1″ border_color=”#dddddd” ]NE PAS CONFONDRE LAMBEAU ET GREFFE CUTANÉE Une greffe cutanée est un fragment de peau, peu ou non vascularisé, détaché de la zone donneuse et mise en place sur la zone dite « receveuse » qui est vascularisée. La zone donneuse permet la vascularisation de la greffe cutanée.[/dropshadowbox]
Quels sont les différents types de lambeaux ?
Les lambeaux sont classés en plusieurs types selon leur type tissulaire, leur type de vascularisation, ou encore selon la distance du lambeau par rapport au site receveur.
>> LIRE AUSSI – Plaies : les règles d’une bonne cicatrisation >>
La classification selon le type tissulaire
Elle différencie les lambeaux mono-tissulaires – cutané, fasciocutané, musculaire -, des lambeaux pluritissulaires comme par exemple les lambeaux musculo-cutanés voire osseux, musculaires et cutanés.
La classification selon le type de vascularisation
Cette classification comprend les lambeaux dits « au hasard », les lambeaux pédiculés et les lambeaux libres. Le lambeau au « hasard » est un fragment tissulaire rendu autonome par le plexus vasculaire dermique et ce type de pédicule concerne les lambeaux cutanés. Ils sont souvent utilisés à la main pour des petites pertes de substances ou en chirurgie plastique notamment pour les tumeurs cutanées.
Les lambeaux pédiculés se caractérisent par le fait que le fragment tissulaire reste attaché à ses vaisseaux nourriciers. L’arc de rotation, c’est-à-dire la zone sur laquelle peut être déplacé le lambeau, est limité par les possibilités de déplacement autour de ce pédicule. Il peut être utilisé en respectant le sens de circulation initial des vaisseaux ou, dans certains cas, dans le sens inverse de la circulation. On parle alors de « pédicule distal ».
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Les lambeaux libres emportent le fragment tissulaire et une partie de ses vaisseaux nourriciers (artère et au moins une veine), qui sont transférés à distance et rebranchés sur des vaisseaux dans la zone receveuse par des anastomoses vasculaires microchirurgicales.
La classification selon la distance par rapport au site receveur
Elle comprend les lambeaux locaux – le lambeau est pris à proximité de la perte de substance –, les lambeaux à distance – c’est-à-dire libres –, et les lambeaux de type « cross-leg » ou « McGregor » qui sont des lambeaux pédiculés mais transférés sur le membre controlatéral.
Ces derniers vont être revascularisés par leur périphérie et de façon secondaire en environ trois semaines. Ils vont pouvoir être libérés (sevrage) pour rendre au membre traité sa mobilité. Ce sont des lambeaux très fiables quand ils sont bien réalisés mais très contraignants pour le patient durant la période de revascularisation nécessitant, pour un cross-leg, de bloquer les deux membres inférieurs ensemble par un fixateur externe pour éviter un arrachement accidentel du lambeau. Ils sont actuellement utilisés quand d’autres techniques sont impossibles ou ont échouées.
>> LIRE AUSSI – La prise en charge des escarres chez la personne âgée >>
Pour les lambeaux locaux, il existe divers modes de mobilisation géométriques par avancement, rotation, transposition ou échange.
Le choix des types de lambeaux ?
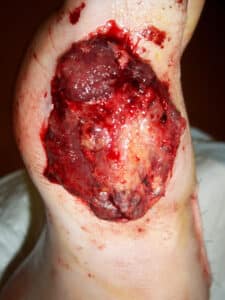
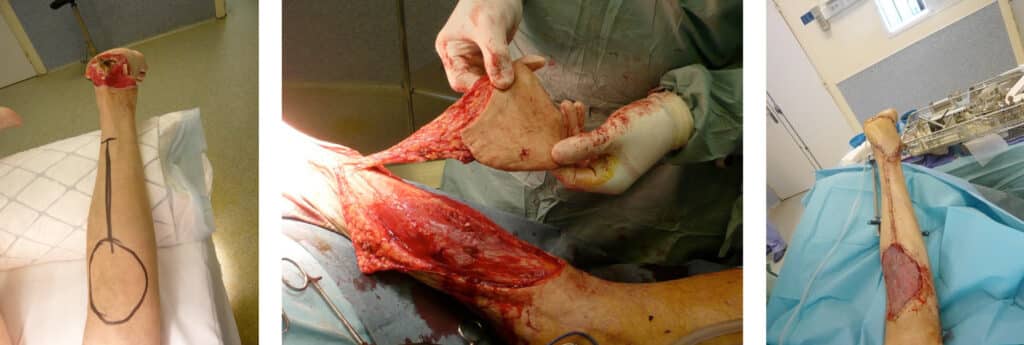
Pour des raisons de mise en œuvre, les lambeaux locaux sont privilégiés notamment en orthopédie. Ils peuvent être musculaires ou fasciocutanés. Les lambeaux libres sont réservés aux pertes de substance très larges ou en cas d’échec ou d’impossibilité d’un lambeau local.
En ORL ou en chirurgie plastique, il peut être préférable d’utiliser des lambeaux libres d’emblée, notamment en chirurgie tumorale de la mandibule (lambeau composite osseux – musculaire – cutané) ou pour des reconstructions mammaires.
Quelles sont les complications vasculaires, la surveillance et les conduites à tenir ?
Les principales complications du lambeau pédiculé sont une ischémie par défaut d’irrigation artérielle et/ou une stase veineuse par défaut de drainage veineux du lambeau conduisant à une ischémie. Ces complications vasculaires peuvent entraîner une nécrose secondaire avec la perte de tout ou partie du lambeau.
>> LIRE AUSSI – Les ulcères de jambe, du diagnostic au traitement >>
La surveillance
Rigoureuse, elle débute en per opératoire. Le pansement réalisé au bloc opératoire laisse souvent apparaître une partie du lambeau, ce qui permet une surveillance horaire le premier jour. Cette surveillance doit permettre de dépister la moindre complication dans les plus brefs délais afin d’assurer une prise en charge rapide, gage de la survie du lambeau. Au moindre doute ou signe d’alerte, le chirurgien doit être prévenu immédiatement.
Il s’agit donc de surveiller l’état local du lambeau par sa coloration et le temps de revascularisation.
La coloration est pâle en post opératoire immédiat et devient rapidement proche de celle du site donneur. Pour les lambeaux musculaires purs, la surveillance consiste à s’assurer de la coloration du lambeau et à vérifier, les deux premiers jours principalement, que le lambeau « saigne légèrement » au contact, voire qu’il se contracte. Cette surveillance est plus difficile dans les cas où une greffe de peau a été effectuée d’emblée pour couvrir le lambeau.
>> LIRE AUSSI – Soigner les plaies de brûlures >>
Le temps de revascularisation, appelé pouls capillaire, s’évalue par pression de trois secondes environ pour tous les lambeaux comportant une partie cutanée. Si elle est inférieure à deux secondes et est associée à une cyanose, c’est le signe d’une stase veineuse, alors que si elle est supérieure à cinq secondes ou absente et associée à une froideur, elle indique un défaut d’irrigation artérielle.
En cas de stase veineuse pour un lambeau pédiculé, un saignement dirigé par incision ou piqûre, associé à l’application d’héparine ou de sangsue, pourra être prescrit par le chirurgien.
En cas de lambeau libre, une stase veineuse doit faire évoquer en priorité une thrombose de l’anastomose veineuse et une ischémie ou une thrombose de l’anastomose artérielle, ce qui conduit en règle générale à une reprise chirurgicale urgente avec exploration, voire à une réfection des anastomoses.
En cas de nécrose, le traitement doit être chirurgical, associant une nécrosectomie et, selon les cas, soit un repositionnement du lambeau, soit une mise en cicatrisation dirigée, voire la réalisation d’un nouveau lambeau.
Les causes
Ces complications peuvent être liées :
• Au déplacement de l’axe du pédicule, à une torsion du pédicule ou à un dysfonctionnement par thrombose des anastomoses vasculaires, lors d’un lambeau libre, comme nous l’avons vu précédemment.
• A une compression par un pansement trop serré ou imbibé de sang provoquant un effet-garrot en séchant. Le premier geste en cas de souci vasculaire consiste, pour l’infirmière, à retirer le pansement, si possible avec le chirurgien, de façon atraumatique (cf infra). La récupération rapide de l’aspect normal du lambeau indique alors l’efficacité de ces mesures et une réfection du pansement avec un pansement « posé, pas serré » devra être réalisée.
La compression peut également être provoquée par une position inadéquate. Ce qui nécessite alors des conseils, une éducation et/ou un changement de l’installation du patient, ou bien encore la confection ou la modification d’une attelle de positionnement. La présence d’un hématome n’est pas à négliger car elle peut également exercer une pression sur le lambeau et son pédicule et par ailleurs être le lit d’une infection. Il est donc important de surveiller la perméabilité du drain ainsi que la présence d’une douleur localisée et/ou d’une tuméfaction, pour permettre le dépistage précoce d’un hématome et son évacuation chirurgicale éventuelle au bloc opératoire. Enfin un point de fermeture peut entraîner une traction excessive et pourra éventuellement être retiré par le chirurgien.
• A une diminution de la tension artérielle, de la température corporelle et/ou de la température ambiante entraînant une vasoconstriction et, par conséquent, une souffrance vasculaire du lambeau. En revanche, si l’on recherche à assurer une bonne vascularisation du lambeau avec une vasodilatation, il est important d’être vigilant à l’apparition de signes hémorragiques et de prévenir le risque de choc hémorragique.
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Le risque de désunion des sutures
Une désunion des sutures avec ou sans rétractation du lambeau peut être d’origine mécanique par traction excessive ou septique. Il est primordial d’expliquer au patient les consignes de mobilisation prescrites par le chirurgien et d’évaluer sa compréhension de ces consignes. Celles-ci sont variables en fonction du type de lambeau, de la localisation et de la pathologie initiale. En cas de désunion de suture, le traitement pourra être chirurgical ou par cicatrisation dirigée.
En post opératoire immédiat, il existe le plus souvent, une absence de sensibilité sur le lambeau qui peut durer plusieurs semaines à plusieurs mois. Elle est liée aux modes de prélèvement et n’est pas inquiétante dans la majorité des cas. Il est important d’en informer le patient pour le rassurer et pour prévenir le risque de traumatisme (plaie, brûlure).
Quels sont les soins de pansement ?
Le délai de réfection
Le délai de réfection du premier pansement est variable et relève de la décision du chirurgien. La fréquence de réfection est en général de tous les deux jours mais elle peut dépendre de l’aspect du pansement, du lambeau et de l’indication du chirurgien. Lors du premier pansement et chaque fois que le pansement adhérera au lambeau, il devra être imbibé d’eau et, si besoin, de savon antiseptique pour faciliter son retrait et éviter une souffrance du lambeau et une douleur pour le patient.
>> LIRE AUSSI – Les pansements et leurs utilisations >>
Nettoyage et antisepsie
Le lambeau et le pourtour devront être nettoyés très soigneusement, pour éviter une souffrance du lambeau par compression ou par désunion traumatique, jusqu’à absence total de débris organiques.
L’antisepsie se fait le plus souvent, selon les recommandations de réfection de pansement, au sérum physiologique ou avec un antiseptique en cas d’infection. Il faut toutefois se référer au chirurgien qui pourra avoir son propre protocole.
Le type de pansement
Le type de pansement primaire peut varier en fonction du type de lambeau. Il est possible d’utiliser, par exemple pour les lambeaux musculaires, un tulle vaseliné appliqué en multicouches afin d’hydrater le muscle qui mourrait en cas d’assèchement. Un pansement par compresses héparinées est conseillé pour un lambeau de doigt avec un stase veineuse initiale ; un pansement sec pour les lambeaux dits « au hasard », pédiculé… Il est impératif de se référer à la prescription chirurgicale au risque de compromettre très sévèrement la survie du lambeau.
Si le maintien du pansement par bande est nécessaire, il ne doit en aucun cas entraîner une compression du lambeau.
La modification de l’image corporelle
Le traumatisme physique et/ou l’ostéite ou la tumeur ayant conduit à une indication par lambeau entraînent bien évidemment des répercussions psychologiques.
Par ailleurs, le lambeau en lui même peut entraîner une perturbation de l’image corporelle puisqu’il va modifier l’apparence physique en post opératoire immédiat mais aussi à plus long terme.
En fonction du type de lambeau, les modifications de l’apparence physique sont différentes. Le muscle est apparent lors d’un lambeau de muscle, en attendant la greffe de peau. Lors d’un lambeau à cross leg, les deux membres sont reliés par le fragment de tissus prélevé sur le membre sain et ce fragment laisse le derme apparent.
Plusieurs cicatrices sont présentes lors des techniques de mobilisation pour le lambeau dit « au hasard », le lambeau ayant potentiellement un aspect volumineux, une couleur et un aspect modifié…
Si la perturbation de l’image corporelle est toujours évoquée lors de chirurgie par lambeau en ORL et chirurgie plastique, elle est plus souvent oubliée en orthopédie, alors qu’elle est pourtant bien présente.
Lors du premier pansement, la première vision peut être difficile. L’infirmier devra être attentif aux réactions verbales et non verbales du patient, bien en amont de la réfection du pansement et dès l’information donnée par le chirurgien. Il est important d’évaluer la compréhension du patient, ses craintes et ses angoisses quant au changement de son apparence physique, d’accepter son refus de regarder lors du pansement, de lui permettre d’exprimer son ressenti et de l’accompagner dans l’acceptation.
>> LIRE AUSSI – Les soins de stomies : les stomies digestives >>
Conclusion
Les principales complications du lambeau sont les complications vasculaires pouvant compromettre très rapidement la survie du lambeau. L’infirmier a un rôle important dans la prévention de ce risque et dans le repérage précoce des signes d’alerte. La prise en charge d’un lambeau nécessite une équipe formée.
A retenir
• Dépister la moindre complication dans les plus brefs délais et alerter.
• Surveiller la coloration qui doit être proche de celle du site donneur.
• Surveiller le pouls capillaire qui doit se situer entre deux à cinq secondes pour tous les lambeaux comportant une partie cutanée. Dans le cas contraire, c’est le signe d’une ischémie avec un risque de nécrose. L’alerte doit être immédiate.
• Repérer toute compression : le pansement ne doit par être serré, ni imbibé de sang. Le lambeau ne doit pas être en appui contre un plan dur.
• Dépister l’apparition d’un hématome : surveiller la perméabilité du drain, veiller à l’absence d’une douleur localisée et/ou d’une tuméfaction.
• Prévenir ou repérer tout facteur de vasoconstriction : diminution de la tension artérielle, de la température corporelle et ambiante.
• Surveiller le risque infectieux.
• Évaluer le risque de perturbation de l’image corporelle et accompagner le patient.
• Imbiber le pansement en associant si besoin un antiseptique scrub lors du retrait du pansement.
• Se référer à la prescription chirurgicale pour le choix du pansement primaire pour ne pas compromettre la survie du lambeau.
• Lors de la réfection du pansement, il ne doit en aucun cas être compressif.
Marianne SOULES,
Infirmière Cadre de Santé formatrice,
DU Plaies et Cicatrisation

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins
Sources
• G. Magalon, R. Vanwijck, Du pansement à la chirurgie, Guide des plaies, p. 35 à 44, Ed. John Libbey 2003
• M. Liot, Surveillance des lambeaux pédiculés et libres, http://eknygos.lsmuni.lt/springer/522/221-224.pdf
• Réseau, Espace Santé-Cancer, Rhône-Alpes, Prise en charge d’une personne bénéficiant d’une chirurgie réparatrice par lambeau de la période post opératoire à la sortie, juin 2012, https://ressources-ra.fr/wp-content/uploads/2018/11/BPA-PEC1206CHIRREP.pdf













Vous devez être connecté pour poster un commentaire.