
Que sont les biofilms ?
Les biofilms sont des communautés microbiennes complexes, dynamiques et changeantes contenant une ou plusieurs bactéries et/ou champignons.
Ces micro-organismes synthétisent et sécrètent une matrice protectrice qui lie fortement le biofilm à une surface vivante ou non. Cette matrice les rend très résistants aux antiseptiques et aux antibiotiques.
Leur découverte est-elle récente ?
On attribue la découverte des biofilms à l’inventeur du microscope, Antoni Van Leeuwenhoek qui observa vers 1683 des communautés de micro-organismes à la surface des dents. Il est établi depuis longtemps que les biofilms se forment à la surface des dispositifs médicaux (1), tels que les sondes urinaires, les implants orthopédiques…
Ils contribuent de façon significative à des affections caractérisées par une infection bactérienne sous-jacente et une inflammation chronique.
Le bio-film peut il adhérer au lit de la plaie?
Les biofilms sont également retrouvés dans les plaies et sont suspectés de retarder la cicatrisation de certaines d’entre-elles. L’analyse de biopsie provenant de plaies chroniques a révélé que 60 % des échantillons contenaient des structures de bio-films contre seulement 6 % des plaies aiguës (2).
Peut-on l’observer en pratique clinique ?
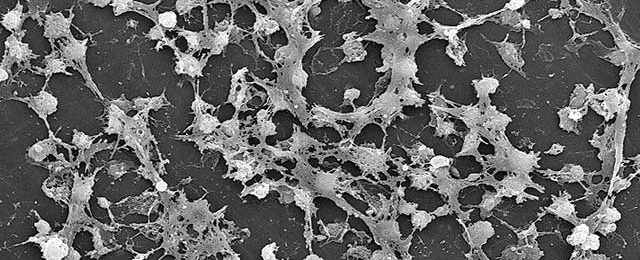
Le biofilm n’est pas visible, sauf s’il est très épais donc ancien. Il est le plus souvent décrit comme un enduit visqueux (“slim”) à la surface d’une plaie et généralement associé une inflammation prolongée et des exsudats.
La plaie chronique est colonisée. C’est-à-dire qu’elle contient un grand nombre de bactéries. La présence de ces bactéries n’est pas forcément source d’infection. Le bactériocycle est nécessaire aux étapes de la cicatrisation. Il n’y a pas nécessairement réponse de l’hôte invitant à un traitement agressif. Cependant il arrive que ces micro-organismes se multiplient et envahissent le tissu avec une possibilité de risque systémique.
Une intervention n’est généralement requise que lorsque le patient présente un risque élevé d’infection de la plaie ou une dissémination de l’infection.
Doit-on utiliser systématiquement les antiseptiques pour lutter contre le Bio-film?
Ce questionnement est légitime devant le projet de loi 210 prévoyant l’autorisation de prescription des antiseptiques aux infirmier(e)s et le rapport sur la connaissance et pratique infirmière dans le nettoyage des plaies. Ce rapport de 2011 conclut que les antiseptiques sont utilisés dans des situations où ils ne sont plus recommandés (plaies chroniques, opératoires…) Les prescriptions ne sont pas toujours suivies en pratique et la prescription d’antiseptiques semble plus souvent respectée que celle d’eau ou de sérum physiologique.
Il n’y a pas de consensus internationaux guidant l’utilisation des agents antimicrobiens, cependant ils ne doivent pas être systématiquement utilisés dans la prise en charge des plaies chroniques non infectées. Le respect des règles de bonne pratique (hygiène des mains, pansements fermés, port de masque…) constitue une mesure préventive essentielle, plus efficace et moins délétère que la désinfection locale.
Les soignants doivent apprendre à “respecter les germes de bonne volonté” présents dans le lit des plaies chroniques et être formé à la notion de colonisation critique, stade de contamination à partir duquel on se pose la question de l’utilisation d’agents antimicrobiens…
Réduire le biofilm sans antiseptiques ?
Le biofilm doit être éliminé lorsqu’il est suspecté. Mais peu de produits sont efficaces, surtout si le biofilm est mature et épais. L’une des solutions envisagées est la détersion mécanique pour réduire le biofilm. D’autres techniques de débridement des plaies peuvent être associées en fonction de l’analyse de la plaie. (autolytique, irrigation à haute pression)
La plaie doit donc être débridée même en l’absence de nécrose ou de fibrine. Après le débridement, le lavage de la plaie à l’eau du robinet (douche) et au savon doux, avec rinçage au sérum physiologique sont dans tous les cas, indispensables.
Lorsque que l’infection est diagnostiquée
Le débridement est une étape initiale nécessaire mais face aux plaies infectées, l’utilisation des antiseptiques peut être envisagée et doit être de courte durée(4). Face à l’apparition de résistance des bactéries aux antiseptiques, leur choix dépendra du germe mis en cause, du spectre d’action de l’antiseptique et du temps de rémanence. Les traitements physiques peuvent également apporter une aide non négligeable en cas d’infection (T.P.N), détersion au jet….
L’utilisation de produits actifs sur le biofilm tel que Octenilin® ou des solutions iodées type Iodoflex®, les pansements imbibés de PHMB ou à l’argent , sont préférés actuellement, à l’utilisation d’antiseptiques. Cependant l’HAS a jugé que le niveau de preuve apporté par ces laboratoires était insuffisant pour rembourser ces produits au titre de la LPPR. Des études supplémentaires sont demandées pour que les pansements à l’argent soient inscrits en nom de marque au titre de la LPPR. Un moratoire de 18 mois supplémentaire est demandé par les laboratoires.
Laurent Klein, infirmier libéral – D.U. Plaies et Cicatrisation
Créateur de l’application iPansement
Références
1. Costerton JW, Stewart PS, Greenberg EP.
Bacterial biofilms: a common cause of persistent infections. Science 1999; 284(5418):1318-222. James GA, Swogger E, Wolcott R, et al. Biofilms in chronic wounds.
Wound Repair Regen 2008;16(1): 37-443. Nettoyage des plaies. Connaissances et pratiques des infirmiers
Wound dressing. Nursing knowledge and practice
Doi : 10.1016/j.annder.2012.05.010
C. Fargeas a, E. Mahé a , C. Sin a, C. Dias a, A. Beauchet b, M.-L. Sigal a4. Mise au point – Les agents antimicrobiens dans le traitement des plaies, revue de la littérature
Doi : SOINS-01-02-2010-55-742-0038-0814-101019-200909734
Amandine Lamarre,François Truchetet5. Biofilm et ulcère de jambe
Doi : 10.1016/j.soin.2012.01.010
Isabelle Fromantin6. Infection, plaies et soins locaux
Doi : SOINS-06-2011-56-756-0038-0814-101019-201103415
Isabelle Fromantin , Aurélie Baffie , Florence Rollot Trad7. Présentation du Prontosan® auprès de l’European Wounds Management association
Bradbury S1 , Fletcher J2





Vous devez être connecté pour poster un commentaire.