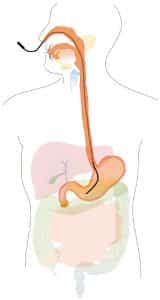
La nutrition entérale (NE), initialement développée en France au début des années 1970, est une technique de renutrition majeure qui a toute sa place dans l’arsenal thérapeutique dont nous disposons à l’hôpital ou à domicile. Plus physiologique et moins à risque que la nutrition parentérale (NP), c’est la stratégie thérapeutique à mettre en place lorsque le tube digestif est fonctionnel. Au cours des 30 dernières années, elle a bénéficié d’améliorations considérables concernant les voies d’abord, les solutés nutritifs et les modes d’administration. Elle peut être administrée par plusieurs voies d’abords (sonde naso-gastrique, sonde naso-duodénale, gastrostomie et jéjunostomie). Nous ne traiterons ici que de la sonde naso-gastrique (SNG).
Cette technique reste un soin qui suscite appréhension et interrogation : Comment bien poser une sonde ? Comment bien la fixer ? Comment bien l’utiliser ? Comment gérer les complications éventuelles ? Comment lever les réticences face à la NE ? Comment faire adhérer le patient et le rendre acteur ?
>> LIRE AUSSI – Les soins de stomies : les stomies digestives >>
Choix de la SNG Sonde naso-gastrique
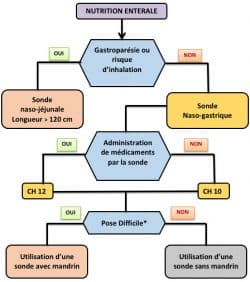
Matériel nécessaire
- SNG Sonde naso-gastrique,
- gants non stériles + solution hydro-alcoolique (SHA),
- seringue + stéthoscope,
- lubrifiant ou spray anesthésiant si prescription médicale,
- compresses, protection et haricot,
- matériel pour fixation.
Installation du patient
La pose de la SNG se fait à distance des repas, au minimum deux heures après pour éviter tout vomissement. Il est nécessaire de prévenir et d’expliquer le déroulement du soin au patient et de rechercher sa collaboration. L’infirmier doit s’assurer de la propreté de l’environnement (adaptable, mât à sérum, pompe…), réaliser une hygiène des mains avec une SHA et des gants et installer le patient en position assise sauf contre-indication médicale.
>> LIRE AUSSI – La pose de sonde naso-gastrique un soin redouté par les patients et les soignants >>
Pose de la SNG Sonde naso-gastrique
La pose de la SNG Sonde naso-gastrique étape par étape
Mesurer la distance nez-oreille et oreille-ombilic à l’aide de la sonde pour estimer la longueur à introduire.
- Lubrifier la SNG à l’eau tiède ou avec du gel KY®. Ne pas lubrifier la partie qui permettra la fixation.
- Utiliser un spray anesthésiant local lidocaïne 5 % pour les fosses nasales sur prescription médicale afin de diminuer l’inconfort et la douleur à l’introduction de la sonde.
- Positionner la tête droite, regard à l’horizontal et introduire la SNG perpendiculairement au visage, en respectant la courbure physiologique. En cas d’obstacle, de résistance ou de douleur, ne pas insister et changer de narine. Lorsque 10 cm de sonde sont introduites, la sonde se situe au carrefour oropharyngé, le patient sent la SNG au niveau de sa gorge, lui demander d’incliner le menton sur le
thorax.
- Faire déglutir le patient, lui faire boire de l’eau en l’absence de troubles de déglutition pour faciliter le passage de la sonde. Pour la fixation de la SNG, aux Hospices Civils de Lyon, nous préconisons de protéger la peau avec un pansement hydrocolloïde, puis de fixer la sonde sur la joue avec un film transparent et de passer la SNG derrière l’oreille. La fixation sur l’aile du nez favorise le risque d’escarre sur cette zone et gêne à la déglutition.
Avant la première utilisation de la SNG Sonde naso-gastrique
La bonne position de la SNG est vérifiée par contrôle radiographique. Si la sonde a un mandrin (geste médical), il est possible de le laisser pour le contrôle car il permet une meilleure qualité visuelle à la radiographie et un réajustement si besoin. La longueur de la sonde introduite doit être identifiée par le biais du repère chiffré visible sur la SNG. Avant toute utilisation de la SNG, il faut ensuite attendre l’autorisation médicale.
Administration de l’alimentation, de l’eau et des traitements
Modalités d’administration de la NE Nutrition Entérale
L’utilisation d’une pompe est indispensable, en cas de voie d’abord jéjunal, du fait des risques de régurgitation, de maldigestion et de malabsorption, de nutrition nocturne, de troubles de la conscience, d’intolérance à la nutrition par gravité ainsi que de troubles de l’équilibre glycémique. En site gastrique, l’utilisation d’une pompe est recommandée. En l’absence de pompe, la NE Nutrition Entérale doit être administrée par gravité en réglant et surveillant le débit.
La technique d’administration, étape par étape
- Vérifier la conformité de la prescription ;
- vérifier l’intégrité du produit et la date de péremption de la poche ;
- informer le patient du déroulement du soin ;
- effectuer un lavage des mains ;
- vérifier le bon positionnement de la sonde par le biais du repère chiffré et la recherche du bruit type « glou glou » (en cas d’absence de bruit, voir avec le médecin la conduite à tenir) ;
- installer le patient en position assise sauf contre indication afin d’éviter tout risque d’inhalation ;
- purger la tubulure avec le produit de NE et la connecter à la sonde ;
- • régler le débit de la pompe en fonction de la prescription. L’administration peut être continue (changer la tubulure une fois/24h) ou discontinue (changer la tubulure à chaque poche de nutrition) ;
- à la fin de l’administration de la NE : rincer la SNG avec une seringue de 50 ml d’eau du robinet en pulsée pour éviter l’obstruction de la sonde ;
- tracer la réalisation de l’acte dans le dossier de soins, indiquer le volume administré et ouvrir une cible si besoin. Attention : si l’administration de la NE se fait par gravité une surveillance régulière toutes les deux heures avec comptage du nombre de gouttes est nécessaire afin d’assurer un débit d’administration constant.
Les bonnes pratiques de l’hydratation par SNG Sonde naso-gastrique
L’eau est administrée sur prescription médicale en bolus à la seringue ou à l’aide d’une pompe, avec une poche adaptée, en alternance avec la nutrition. En l’absence de restriction hydrique, les besoins hydriques sont évalués entre 30 et 40 ml d’eau/kg/jour pour un IMC < 30, sachant qu’une poche de nutrition de 500 ml apporte 300 à 400 ml d’eau. Lors de l’administration d’une NE, il faut penser à évaluer tous les apports hydriques (alimentation per os, apport intraveineux, rinçage par la SNG…)
Les bonnes pratiques d’administration des traitements
En l’absence de contre-indication, il faut toujours privilégier la prise du traitement per-os. Sinon, il est préconisé d’utiliser une SNG avec une CH 12 afin de limiter les risques d’obstruction.
En ce qui concerne la gestion de la prise des traitements, elle diffère en fonction du mode d’administration de l’alimentation entérale. Si l’alimentation entérale est continue, l’alimentation doit être arrêtée et la SNG rincée en pulsé avec une seringue d’eau de 50 ml (seringue à usage entéral). Il faut ensuite attendre 15 à 20 minutes, puis administrer les médicaments. Si l’alimentation entérale est discontinue, les médicaments doivent être administrés 15 à 20 minutes avant de brancher.
Il faut tenir compte du site de la SNG : gastrique ou duodénal pour le choix du médicament à administrer pour des raisons d’absorption médicamenteuse. Au préalable, il est nécessaire de vérifier auprès du pharmacien l’autorisation ou non de certaines pratiques : broyage des comprimés, ouverture des gélules, mise en solution ou en suspension dans un liquide… L’administration de médicament injectable par SNG est à proscrire.
Administrer les médicaments : les règles
- Se laver les mains, mettre des gants et un masque dans la mesure du possible (risque d’inhalation du produit au cours de la préparation d’antibiotique, antiviraux, médicaments anticancéreux) ;
- éviter de mélanger les médicaments entre eux à cause du risque d’interaction ;
- écraser le médicament ;
- diluer le médicament avec un peu d’eau dans un verre ;
- aspirer le mélange avec une seringue à usage entéral (piston violet) ;
- administrer le traitement rapidement après ouverture ou broyage pour éviter toute altération du principe actif ;
- rincer avec une seringue d’eau de 50 ml en pulsé.
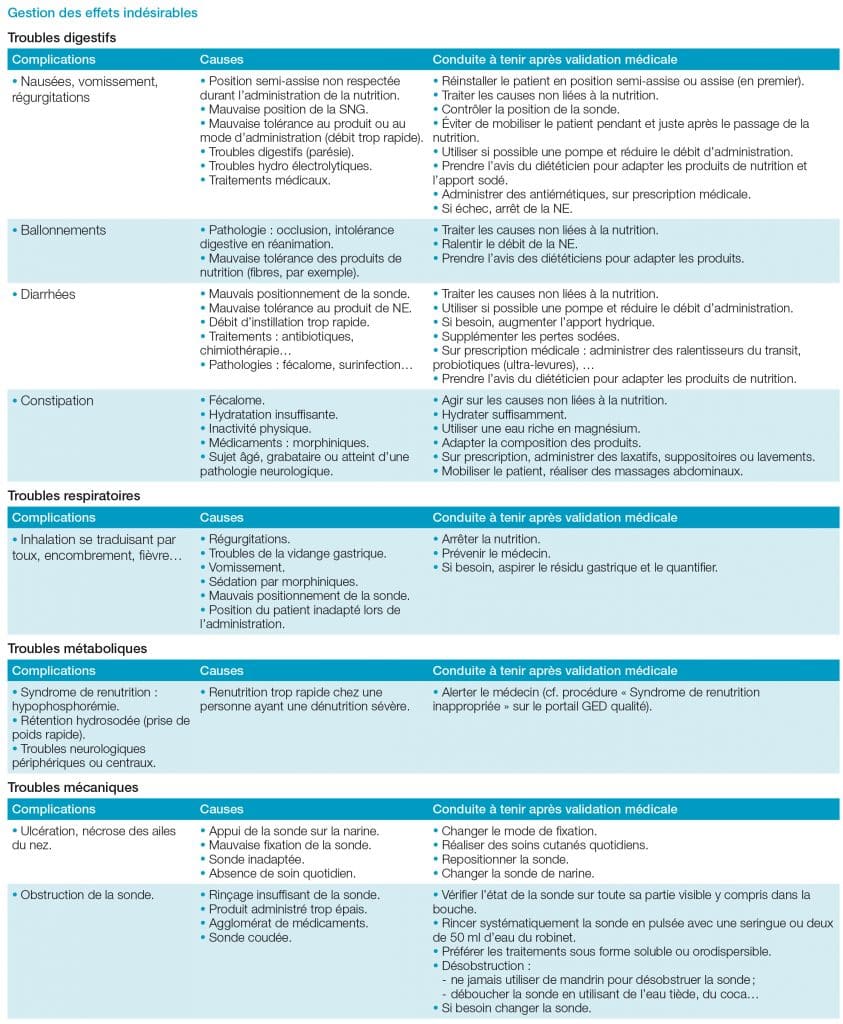
SNG Sonde naso-gastrique : Surveillance et gestion des effets indésirables
Surveillance locale
Les points d’appui de la SNG au niveau de la narine, de la joue et des oreilles doivent être vérifiés à chaque utilisation et à chaque prise de poste.
Surveillance générale
Un examen quotidien des signes cliniques – examen abdominal, surveillance du transit, nausées, vomissements, recherche d’oedèmes éventuels… – doit être effectué et le poids du patient contrôlé au minimum 2 fois/semaine. Afin d’ajuster la NE, les apports oraux spontanés doivent être surveillés. Chez le patient diabétique, la surveillance inclut celle de la glycémie.
Concernant les paramètres biologiques (pré-albumine et CRP, ionogramme avec glycémie, phosphore, magnésium, calcémie), ils seront contrôlés environ une fois/ semaine. Enfin, le ressenti du patient doit être pris en compte.
Gestion des effets indésirables
Les réticences face à la NE Nutrition Entérale, comment lever les freins ?
Le consentement du patient
Pour recueillir le consentement du patient, il est important d’expliquer l’objectif, les modalités et les bénéfices attendus. Le succès et la tolérance à la NE dépendent en grande partie des explications dispensées auprès du patient. L’information sera donc adaptée, progressive et répétée selon les besoins du patient. L’accord du patient sera mentionné dans son dossier clinique.
Il faut rappeler que l’adhésion du patient à la NE est dépendante des représentations de l’équipe soignante et qu’une équipe convaincue par cette technique de nutrition est plus à même d’obtenir l’adhésion du patient. Le soignant doit donc veiller à ne pas projeter ses propres réticences sur le patient. Le risque, s’il n’encourage pas le patient dans cette thérapeutique, est de diminuer ses chances de lutter contre la dénutrition.
Il ne faut donc pas ne pas hésiter à faire appel aux personnes plus expertes, si la technique est mal maîtrisée. Les soignants doivent avoir en mémoire les bénéfices/ risques de la NE (nutrition entérale) versus la NP (nutrition parentérale).
Pour obtenir le consentement du patient :
- Insister sur le côté transitoire de la NE. Ex : « on essaie quelques jours pour voir si cela vous convient ».
- Utiliser des termes positifs pour présenter ce traitement. Ex : « vous pourrez mieux vous défendre contre la maladie, cela va vous permettre de guérir plus vite, vous pourrez continuer à manger et boire… ».
- Insister sur le côté physiologique de cette nutrition avec l’utilisation d’une partie du tube digestif. Ex : « la NE est beaucoup plus proche de la « vraie » nourriture qu’une perfusion ».
- Insister sur l’absence de risque infectieux contrairement à la nutrition parentérale.
- Expliquer les avantages sur la cicatrisation. Ex : « les nutriments contenus dans cette alimentation favorise la cicatrisation ».
- Informer le patient du déroulé du soin afin qu’il participe et ne le subisse pas et proscrire le mot « gavage ».
Face aux réticences du patient :
- Accepter que le patient puisse avoir des réticences : elles font partie du processus normal d’acceptation de la NE. Elles ne signifient pas que le patient n’acceptera jamais, mais qu’il a du mal, au moment où on le lui propose.
- Écouter le patient : ses réticences sont des informations précieuses sur la manière dont le patient perçoit sa maladie et son rôle dans les soins. C’est l’occasion de faire le point avec lui sur ce sujet. Pour chaque réticence du patient, présenter le côté positif, aborder avec lui les points négatifs et terminer par du positif.
- Aider le patient à exprimer ses réticences : cela permettra aux professionnels d’apporter des réponses, et des explications pour corriger les représentations négatives du patient sur la NE et permettre une meilleure tolérance de celle-ci.
>> LIRE AUSSI – La dénutrition à l’hôpital : les paramédicaux en première ligne >>
Éducation et autonomie du patient
Autonomisation et éducation du patient en cours d’hospitalisation :
Rendre le patient acteur du soin et le faire participer permet une meilleure acceptation et l’autonomise quand cela est possible. Si le patient le souhaite et après l’évaluation de ses capacités à prendre en charge ses soins et à faire face aux difficultés techniques, il est possible de l’éduquer dans l’utilisation de ce mode de nutrition pour :
- surveiller la fixation de la sonde et l’état cutané autour de la sonde et signaler toute inflammation au médecin ou à l’infirmière ;
- réaliser une hydratation à l’aide de seringues d’eau ou d’une poche d’hydratation sur prescription médicale ;
- assurer le branchement et/ou le débranchement d’une poche de NE ;
- administrer les médicaments prescrits par la sonde.
Éducation du patient en vue du retour à domicile
Une information orale et écrite est donnée au patient et/ou à sa famille ainsi qu’aux intervenants à domicile (équipe soignante, prestataire de santé à domicile, hospitalisation à domicile, médecin traitant). Elle porte sur les coordonnées des intervenants, la nature du soin, les modalités de surveillance et la conduite à tenir en cas de complications de la NE. Une éducation à l’auto-sondage pourra être réalisée par une infirmière formée à cette technique.
>> LIRE AUSSI – Des infirmières sur le front de la nutrition >>
Le Constat des Hospices Civils de Lyon (HCL)
Une étude rétrospective (2120 dossiers patients) sur les pratiques de dépistage et de prise en charge de la dénutrition a mis en évidence une bonne traçabilité en matière de recueil des critères anthropométriques mais une prise en charge perfectible. Cette étude montre notamment que la NE est sous utilisée dans la prise en charge de la dénutrition.
La sous-utilisation de cette thérapeutique s’explique par un manque de prescription, mais aussi par des réticences infirmières en lien avec cette pratique comme la peur de faire mal au patient et la méconnaissance des bienfaits de la NE (plus physiologique, moins de risque d’infection). En outre, les professionnels sont souvent plus à l’aise face à une nutrition parentérale.
Face à ce constat, la Direction Centrale des Soins en collaboration avec le CLAN a décidé de mettre en place différentes actions :
- uniformisation des sondes de NE et des différentes charrières ;
- formation destinée aux IDE pour leur permettre d’approfondir et d’harmoniser leurs pratiques, lever les freins sur l’utilisation de cette nutrition artificielle et porter un discours harmonisé pour l’information du patient ;
- accompagnement des internes par les diététiciennes sur la bonne prescription des produits de NE référencés aux HCL ;
- élaboration d’un document « Les bonnes pratiques de la NE chez l’adulte » à destination de tous les professionnels qui prescrivent, gèrent, administrent et surveillent la NE.
Lila Mebarki et Françoise Allirol,
Infirmières en nutrition aux HCL Hospices Civils de Lyon

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.

















Vous devez être connecté pour poster un commentaire.