Sommaire
ToggleQu’est-ce qu’une plaie tumorale ?
Les plaies tumorales sont des plaies chroniques liées aux cancers qui peuvent être des tumeurs primitives ulcérées à la peau ou des métastases cutanées, signe de récidive d’un cancer préexistant. Il en existe différents types :
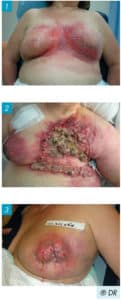
2 – Les plaies tumorales extériorisées à la peau avec un aspect bourgeonnant, irrégulier, nécrotique et/ou fibrineux. Très familièrement appelée « chou-fleur », ce peut être des nodules agglutinés en une même masse informe et séparés entre eux par des petits espaces.
3 – Les plaies cavitaires ou fistulisées peuvent se creuser jusqu’à des plans profonds, en délabrant progressivement les tissus et/ ou les os, et en créant des plaies béantes ou des fistules. Ces plaies chroniques qui évoluent au grès de la maladie cancéreuse et de la réponse aux traitements spécifiques (chimio-radiothérapie) peuvent se modifier et changer d’aspect. Il s’agit pour l’infirmier(e) d’évaluer à chaque soin l’état de la plaie pour trouver le protocole de soin le plus approprié.
Evaluation de la plaie tumorale
Elle s’inscrit dans une approche globale du patient.
Lorsque le patient vient à l’hôpital pour son soin, le soignant va évaluer la situation clinique du patient en l’interrogeant et au besoin faire les liens avec les autres professionnels de santé (oncologue, diététicienne, onco-psychologue) etc…
Dans un deuxième temps, il va apprécier l’état de la plaie et la caractériser : son évolution, sa stabilité ou la régression des lésions : mesure de la plaie, risque de saignements, exsudats, douleur, odeurs…
Au domicile, le soignant réalise la même évaluation et fait au besoin le lien avec le médecin généraliste.
Développer la communication entre infirmier hospitalier et infirmier libéral est très importante pour permettre une prise en charge de qualité et assurer la continuité des soins.
(Par exemple : contacts téléphoniques, ou mails avec envoi de photos de plaies)
Nettoyage de la plaie tumorale
Avant toute décision de protocole de soin, il est indispensable de laver la plaie, car l’hygiène cutanée est la base de tout soin.
Eau et Savon – douche si possible
L’odeur nauséabonde de ces plaies et leur aspect rebutant peuvent souvent donner l’impression qu’il s’agit de plaies infectées et le soignant va vouloir utiliser des antiseptiques. En réalité ces plaies sont souvent colonisées et non pas infectées. L’odeur est liée à la présence de nécrose tumorale, plus précisément de bactéries anaérobies présente dans cette nécrose.
Laver la plaie à l’eau et au savon reste le moyen le plus simple de prévenir l’infection et apporte également confort et bien être au patient.
Le nettoyage d’une plaie tumorale consiste aussi à enlever les croutes à l’aide d’une pince. Pour éviter la douleur ou le traumatisme, on peut utiliser de la vaseline ou de la Xylocaine® 2 % visqueuse que l’on applique quelques minutes avant le soin.
Dans certains cas, le nettoyage de plaies tumorales peut s’avérer compliqué voir douloureux malgré une antalgie adaptée. Utiliser un système par hydrojet comme le Jetox® pourra être une option. Il propose un nettoyage des plaies avec du sérum physiologique et de l’oxygène pressurisé, réservé à l’usage hospitalier puisqu’il devra être connecté à l’O2 mural.
La détersion de la plaie tumorale
Il faut se poser la question de l’objectif de la détersion pour des plaies tumorales. On ne recherche pas le bourgeonnement de la plaie en vue d’une cicatrisation, mais à éviter la surinfection en retirant les croutes, ou encore en enlevant avec précaution la nécrose (molle), responsable d’odeurs désagréables pour le patient et son entourage.
Il existe plusieurs méthodes de détersion :
1. Utilisation d’une compresse tissée permettant une détersion douce et évitant ainsi le risque de saignement.
2. Utilisation d’une pince et lame de bistouri pour enlever les tissus nécrotiques (le plus souvent fait en milieu hospitalier).
3. Utilisation de la curette qui est bien utile dans les plaies cavitaires pour retirer la nécrose molle.
La détersion doit avoir pour but d’améliorer le confort et de prévenir le risque de surinfection mais elle doit tenir compte de facteurs limitant et surtout du contexte (soin à domicile ou à l’hôpital) :
1) Le risque de saignement : ces plaies sont très vascularisées et peuvent saigner spontanément, ou très facilement lors du retrait du pansement. Dans des cas extrêmes et rares, il peut y avoir un risque hémorragique par compression ou rupture de gros vaisseaux.
En cas de plaies à fort risque hémorragique, la détersion au domicile sera faite a minima afin d’éviter un trop grand risque au patient.
2) Le risque douleur : les plaies tumorales peuvent être douloureuses en dehors de tout soin.
L’intensité de la douleur est évaluée à l’aide d’une auto-évaluation sur une échelle validée (échelle visuelle analogique) EVA, échelle numérique ou échelle verbale simple.
L’évaluation de la douleur va permettre de donner des antalgiques adaptés de pallier 1 (exemple : Doliprane®), 2 (exemple : Tramadol®) ou 3 (exemple : Morphine®).
Une des spécificités de ces plaies est de provoquer des douleurs neurogènes. Il s’agit de douleurs qui donnent des démangeaisons, décharges électrique et ou brûlures.
En première intention et selon les recommandations de l’HAS (Haute Autorité de Santé), elles sont traitées par des antidépresseurs (exemple : Laroxyl®) ou anti épileptiques (exemple : Neurontin®), anesthésiques locaux (exemple : Versatis®, NB : à poser 12h sur 24 et à distance de la zone ulcérée).
En deuxième intention, (en cas d’inefficacité ou d’intolérance aux médicaments donnés première intention), par des antalgiques de pallier 2 (exemple : Tramadol®) ou 3 (exemple : Oxycontin®)
Avant le soin on peut prémédiquer le patient avec des antalgiques de pallier 1, 2, ou 3. On peut également utiliser des anesthésiants locaux (Xylocaine® spray, visqueuse).
En milieu hospitalier, on peut avoir recours au Meopa (Kalinox®) : mélange d’oxygène et de protoxyde d’azote aux propriétés antalgiques, sédatives, amnésiantes et anxiolytiques.
Certains pansements sont réalisés sous anesthésie générale en les programmant à l’avance.
Plaie tumorale : choix du pansement
Il sera fait en fonction des symptômes de la plaie mais aussi en fonction du souhait du patient, de son confort. Le protocole de soin sera modifié en fonction de l’évolution de la plaie elle-même. Il faut éviter la superposition de différentes familles de pansements et tenir compte du coût du pansement et de son remboursement.
La fréquence des changements de pansement doit aussi s’adapter à la nature de la plaie. Par exemple, une plaie avec un risque hémorragique pourra supporter une réfection de pansement tous les trois jours.
Symptômes et pansements
Plaies très exsudatives
Le plus souvent on va utiliser des alginates, des polymères d’acides alginiques obtenus à partir d’algues, caractérisés par leurs capacités d’absorption et leurs propriétés hémostatiques. Ils existent sous forme de compresses ou de mèches (exemple : Algosteril®).
On peut aussi utiliser des fibres de carboxymethylcellulose (CMC, dites aussi hydro fibres) : ces pansements sont composés majoritairement (>50%) de fibres non tissées de carboxymethylcellulose (CMC) pure. Ces fibres se transforment au contact des exsudats en gel cohésif. Caractérisés par leur capacité d’absorption, les CMC existent sous forme de compresses ou de mèches (exemple : Aquacel®).
Dans certains cas, lorsque la gestion des exsudats est difficile, on pourra avoir recours aux compresses Absorbantes comme le Zetuvit plus® ou encore un hydro cellulaire superabsorbant : le Vliwasorb® qui a comme particularité de ne pas relarguer les exsudats.
Plaies avec risque de saignements
Si le saignement est spontané, on peut appliquer un alginate. Au contact des exsudats, le calcium libéré va jouer son rôle hémostatique. Si cela s’avère insuffisant et pour des plaies avec risque hémorragique, on peut utiliser du Pangen® ou du Surgicel®. Tous deux réservés à l’usage hospitalier, ces dispositifs dégradables ne nécessitent pas d’être enlevés au risque de provoquer un nouveau saignement.
Plaies à risque infectieux
Ces patients traités par chimiothérapie vont avoir des phases d’aplasie (diminution des globules blancs). Ils seront alors fragilisés et sensibles aux infections.
Il faut être vigilant entre les cures de chimiothérapie et repérer les signes locaux tels que : majoration des exsudats, de la douleur, modification de la plaie ou d’autres signes généraux comme de la fièvre. Ces signes peuvent être difficiles à observer voir masqués (absence de pus) du fait de la diminution des globules blancs. Un avis médical est nécessaire. Le médecin pourra prescrire un bilan sanguin (nfs, crp) et en fonction des résultats prescrire une antibiothérapie.
Plaies malodorantes
On pourra utiliser un pansement au charbon comme filtre à odeurs (exemple : Actisorb ag®) que l’on met au-dessus du pansement primaire.
En deuxième intention du Métronidazole® pers os. Il sera prescrit par un médecin en cas d’odeurs non contrôlées imputées à la présence de germes anaérobies.
Plaies nécrotiques
La détersion mécanique n’est pas systématique, (attention au risque hémorragique). Elle s’applique en cas de présence de nécrose molle ou de tissus nécrotiques faciles à enlever.
Exemples concrets de pansements
En lien avec les symptômes généraux des plaies, voici quelques exemples concrets de pansements sur différents types de plaies tumorales.
Plaies tumorales superficielles
Ces plaies sont rarement ulcérées ou exsudatives et nécessitent surtout d’être recouvertes pour éviter les frottements. On peut proposer un hydro cellulaire mince siliconé (exemple : Mepilex EM®), non adhésif mais adhérent, atraumatique au retrait, confortable et repositionnable. Il évite également les croutes grâce à son fi lm semi-perméable qui maintient un milieu légèrement humide.
Plaies tumorales extériorisées
Ces plaies avec des amas de bourgeons qui s’ulcèrent à la peau vont suinter et nécessiter l’application d’un pansement de type Fibre de CMC (exemple : Aquacel®) qui englobe totalement le ou les bourgeons ulcérés. L’avantage de ce pansement réside en un retrait facile. En effet, saturé par les exsudats, il se gélifie et n’adhère pas à la plaie.
Les plaies cavitaires ou fistulisées
Ce sont des plaies qui vont nécessiter un méchage avec des pansements absorbants (Fibre de CMC : Aquacel® ou Alginates : Algosteril®). Les plaies vont également être très exsudatives. Il ne faut donc pas hésiter à ajouter par-dessus des pansements très absorbants de type Zetuvit®. La plaie cavitaire va souvent être malodorante (présence de germes anaérobies). On pourra alors utiliser par-dessus des pansements au charbon exemple : Actisorb ag® (qui absorbe les odeurs).
La fixation du pansement
Il est impératif de proscrire au maximum les adhésifs.
Ces patients ont une peau très sèche et lésée par les traitements reçus (chimiothérapie, radiothérapie) mais aussi fragilisée par l’évolution de la plaie. L’utilisation d’adhésifs en fixation d’un pansement primaire peut entrainer des lésions mettant du temps à cicatriser.
On peut donc avoir recours à du jersey (exemple : Tubifast®) que l’on utilise en fabriquant un maillot de corps qui va être confortable et permettre de maintenir le pansement en place sans trop serrer.
Pour plus de sécurité, sur des zones difficiles, pour faire tenir le pansement, on peut ajouter du sparadrap silicone® (adhérent mais non adhésif). On peut aussi faire tenir le pansement à l’aide d’une bande Velpeau®.
La peau périlésionnelle
Chez ces patients, la peau périlésionnelle est souvent laissée de côté car on se focalise sur la plaie elle-même.
Autour de ces plaies la peau a besoin d’être hydrater, car les déformations occasionnées par la plaie elle-même entraîne souvent tiraillements, cisaillements, prurit et inconfort. On peut donc utiliser un émollient afin de maintenir une hydratation et souplesse de la peau. Cela préserve aussi la peau du contact avec les exsudats.
Conclusion
Bien au-delà du simple soin technique la réfection du pansement est un temps ou le patient va pouvoir exprimer son désarroi face aux lésions : il s’agit du signe visible de la maladie et parfois de sa progression.
C’est l’occasion pour le soignant de l’aider à verbaliser. C’est à travers cette relation de confiance que la prise en charge sera optimisée. Le soignant cherchera à préserver et privilégier la qualité de vie du patient et son confort en réalisant un pansement sur mesure.
Il n’y a actuellement pas de consensus pour la prise en charge de ces plaies mais il se développe une harmonisation des pratiques. La publication d’une récente étude scientifique s’intéressant au phénomène des odeurs dégagées par ces plaies ouvre la voie vers de nouvelles perspectives. Qui sait, peut-être découvrirons nous le moyen de traiter localement ces plaies ?
Bénédicte d’Hendecourt,
Infirmière à la cellule de coordination de l’Institut Curie
Article publié dans Actusoins magazine
Pour s’abonner au magazine ActuSoins (trimestriel), c’est ICI
Bibliographie
1. http://www.sffpc.org/index.php?pg=connaiss_plaies-cancereuses-1
2. Bacterial fl oras and biofi lms of malignant wounds associated with breast cancers.
Isabelle Fromantin I1, Seyer D, Watson S, Rollot F, Elard J, Escande MC, De Rycke Y, Kriegel I, Larreta Garde V.
J Clin Microbiol. 2013 Oct;51(10):3368-73. doi: 10.1128/JCM.01277-13.
Epub 2013 Aug 7.
3. http://www.santelys.asso.fr/journee_regionale/2014/presentations/session_1/S1_-_Prise_en_charge_des_plaies_cancereuses_-_L-DEWITTE.pdf
4. http://www.hug-ge.ch/procedures-de-soins/recommandations-pour-les-soinsde-plaies-tumorales
5. www.has-sante.fr/
Plaies aiguës et chroniques : vers une cicatrisation dirigée | |
|---|---|
| Notre formation "Plaies aiguës et chroniques : vers une cicatrisation dirigée" en e-learning a été spécialement développée pour vous permettre de prendre en charge tous les types de plaies, aiguës ou chroniques, effectuer un choix logique de pansements et mettre en place une cicatrisation dirigée. En savoir plus | |
Formez-vous à distance grâce au 100% e-learning | |
|---|---|
| Vous travaillez en établissement de santé ou en structure sociale ou médico-sociale ? Découvrez notre sélection de formations disponibles en e-learning et spécialement conçues pour les infirmier(s). En savoir plus | |










Anne Benichou ça te parle?!
J ai tenté de regarder pendant mon petit dej … grossière erreur!
c’est préciser que ” Lorsque le patient vient à l’hôpital pour son soin, le soignant va évaluer la situation clinique du patient en l’interrogeant et au besoin faire les liens avec les autres professionnels de santé (oncologue, diététicienne, onco-psychologue) etc”
je tiens a préciser que les premiers intervenant sont les AMBULANCIERS qui sont également des PROFESSIONNEL DE SANTÉ. ils sont aux plus près de la patiente pour vous l’amener se faire soigner. MERCI de penser a eux.
Ah bah oui la photo du milieu me parle très très bien !!
Je peux pas ouvrir lol
Ba une photo grave
C’est censé me parler ?!