Le pied neuropathique
La neuropathie diabétique associe trois types d’atteinte.
– La neuropathie sensitive se caractérise par une perte de la sensibilité thermique (risque de brûlure en cas, par exemple, de bain de pieds trop chaud) et une perte de la sensibilité à la douleur. L’insensibilité à la douleur fait que de nombreux petits traumatismes (frottement d’une chaussure, ongle incarné, corps étranger…) ne sont pas perçus par le patient, ce qui conduit à un signalement tardif des plaies. La neuropathie sensitive doit être dépistée précocement par le test au monofilament.
– La neuropathie motrice provoque des atrophies musculaires (fonte des interosseux) déformant le pied, en particulier au niveau des orteils. Les appuis physiologiques sont modifiés avec apparition de points d’hyperpression et de compression au niveau desquels se développe une hyperkératose.
– La neuropathie végétative est source de sècheresse cutanée, d’ischémie tissulaire et d’œdème.
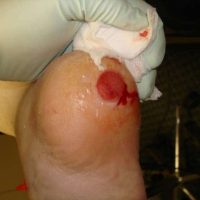
Le pied neuropathique est typiquement un pied déformé, insensible, fragile et chaud. Le mal perforant plantaire (ulcère neuropathique), qui se développe souvent à partir d’un banal durillon, se présente sous la forme d’une ulcération indolore entourée d’un halo d’hyperkératose. Il peut se compliquer d’atteinte ostéoarticulaire avec ostéite.
Le pied artéritique
La microangiopathie (atteinte capillaire) mais surtout la macroangiopathie (athérosclérose) sont responsables chez le patient diabétique de troubles ischémiques des membres inférieurs. Une claudication intermittente n’est pas toujours signalée. En effet, l’artérite des membres inférieurs peut être asymptomatique et être révélée par des troubles trophiques, surtout en cas de neuropathie associée.
Le pied artéritique est typiquement un pied froid, douloureux, avec diminution ou abolition des pouls artériels distaux (pédieux et tibiaux postérieurs). Les lésions nécrotiques, souvent entourées d’un halo inflammatoire, peuvent évoluer vers la gangrène et conduire à l’amputation en l’absence de possibilité de revascularisation (angioplastie, pontage).
Plaies du pied chez le diabétique : facteurs aggravants et déclenchants
L’infection n’est pas un facteur déclenchant mais un facteur aggravant (la plaie chronique fait le lit de l’infection). Elle doit être évoquée en cas de fièvre, d’écoulement purulent, d’aspect de cellulite ou de lymphangite péri-lésionnelle. Les prélèvements bactériologiques révèlent le plus souvent une flore polymicrobienne (staphylocoque doré, bacilles gram négatif, anaérobies). Lorsqu’elle est indiquée, l’antibiothérapie doit être prolongée et posséder une bonne diffusion osseuse en cas d’ostéite chronique. Certains antibiotiques sont responsables d’interactions avec les médicaments antidiabétiques (notamment les sulfamides hypoglycémiants).
Les facteurs déclenchants sont le plus souvent des traumatismes mineurs : frottement d’une chaussure mal adaptée, soins des pieds effectués maladroitement par le patient, ongle incarné, brûlure par un bain de pied trop chaud, corps étranger en cas de marche pieds nus…
Prise en charge des plaies du pied chez le diabétique
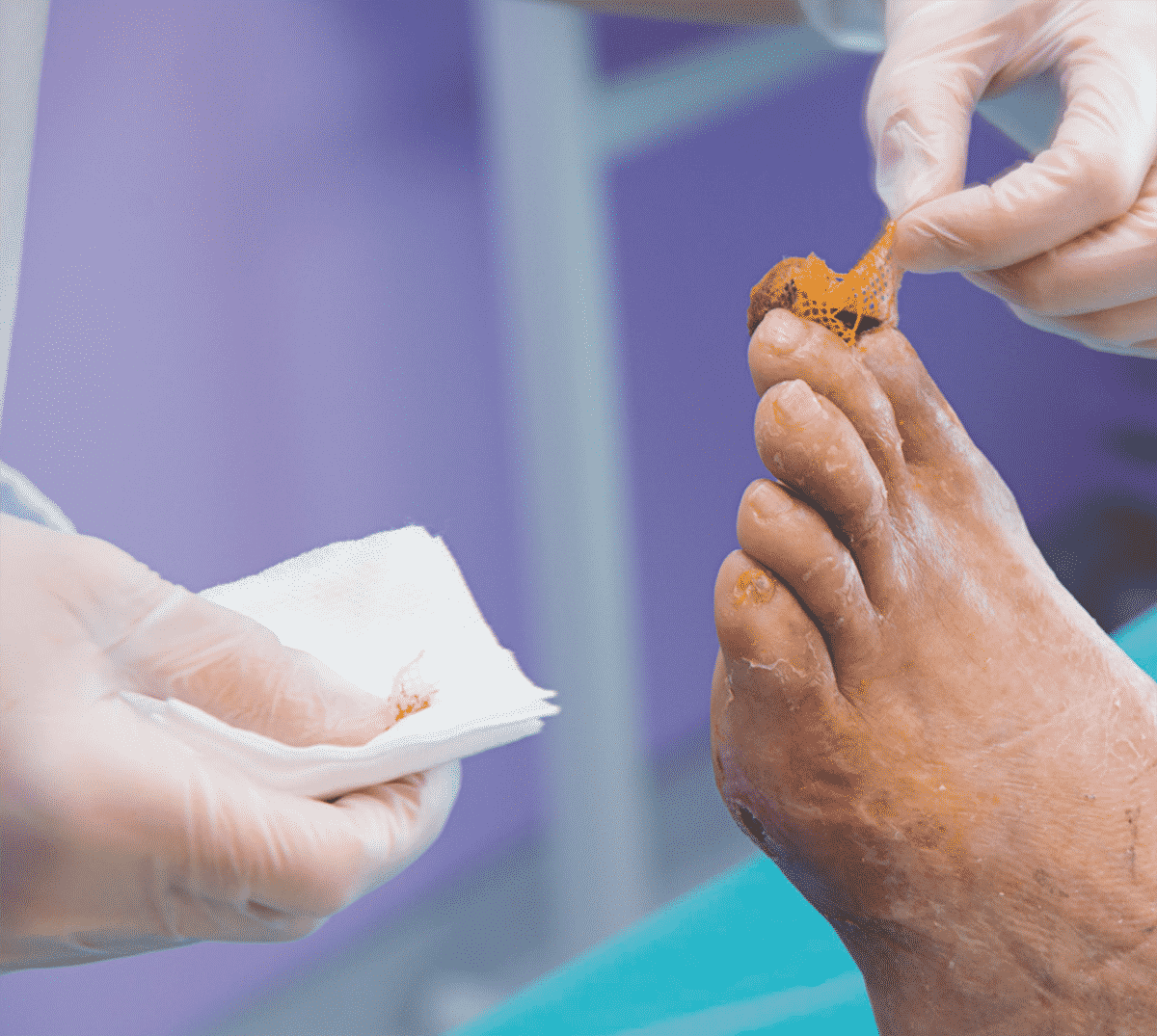
Les soins locaux reposent sur le nettoyage de la plaie au sérum physiologique, la détersion de la plaie (excision des tissus dévitalisés et infectés), la réduction de l’hyperkératose et la mise en place de pansements choisis en fonction du type de lésion. Les pansements à base d’alginate de calcium possèdent un pouvoir absorbant important et sont réservés aux plaies exsudatives ou hémorragiques (infectées ou non, superficielles ou profondes). Les pansements hydrogels sont peu ou pas absorbants. Ils sont réservés à la détersion des plaies sèches nécrotiques et fibrineuses. Ils sont déconseillés en cas d’infection de la plaie. Dans tous les cas, une surveillance rapprochée (souvent quotidienne) s’impose et un avis chirurgical doit être demandé au moindre doute.
La mise en décharge est un temps essentiel du traitement : une plaie non déchargée est une plaie non traitée. L’appareillage de décharge (chaussures à appui partiel, orthèses plantaires) permet la suppression de l’appui au niveau de la lésion.
L’éducation ciblée du patient implique tous les acteurs de santé. Elle porte sur la prise de conscience de l’insensibilité des pieds (neuropathie sensitive), le choix de chaussures et de chaussettes adaptées, l’inspection quotidienne des pieds, l’hygiène et l’entretien des pieds (ongles, hyperkératose, mycoses…), la prudence dans les soins de pédicurie lorsqu’ils sont réalisés par le patient, le danger de marcher pieds nus, la nécessité d’une consultation immédiate en cas de lésion suspecte.
La prise en charge podologique repose sur des soins de pédicurie-podologie réalisés de façon régulière par un spécialiste : adaptation des chaussures et des orthèses plantaires, ablation des zones d’hyperkératose, soins des ongles…
L’équilibre du diabète doit être bien évidemment contrôlé avec parfois nécessité d’un passage à l’insuline chez le patient diabétique de type 2.
Les plaies du pied chez le patient diabétique nécessitent une prise en charge précoce et multidisciplinaire avec une bonne concertation entre les différents acteurs de soins (infirmiers, médecins, chirurgiens, podologues) afin de réduire l’incidence des amputations. Le rôle de l’infirmier est crucial tant au niveau des soins que de l’éducation du patient qui doit prendre une part active dans la prévention de cette pathologie invalidante.
Dr. Patrick Barriot, expert médical de l’Institut Européen de Formation en Santé (IEF Santé)
Article publié dans le magazine ActuSoins n° 17. Pour vous abonner, c’est ICI
Références
- Comment prévenir les réhospitalisations d’un patient diabétique avec plaie du pied ? Haute Autorité de Santé (HAS), Points Clés et Solutions, novembre 2014.
- Séances de prévention des lésions des pieds chez le patient diabétique, par le pédicure-podologue. Haute Autorité de Santé (HAS), juillet 2007.
- Test de la sensibilité avec monofilament. Haute Autorité de Santé (HAS).










Vous devez être connecté pour poster un commentaire.