Plaies du pied diabétique : que faire ?
L’apparition et la non cicatrisation de plaies au niveau des pieds des patients diabétiques sont secondaires à la neuropathie, à l’artériopathie et à la baisse des défenses immunitaires qu’engendre le diabète au cours de son évolution. Ces complications sont d’autant plus sévères que le diabète est ancien et l’équilibre glycémique mauvais. Quels sont les risques ? Comment évaluer la plaie, la surveiller et la décharger ?
Sommaire
Plaies du pied diabétique : épidémiologie
 En France, l’incidence est estimée à 40 000 nouvelles plaies par an dans la population diabétique et 7 % des diabétiques souffrent ou ont souffert au moins une fois dans leur vie d’une plaie du pied selon l’étude ENTRED (Échantillon national témoin représentatif des personnes diabétiques traitées).
En France, l’incidence est estimée à 40 000 nouvelles plaies par an dans la population diabétique et 7 % des diabétiques souffrent ou ont souffert au moins une fois dans leur vie d’une plaie du pied selon l’étude ENTRED (Échantillon national témoin représentatif des personnes diabétiques traitées).
La prévalence est estimée selon les années entre 75 000 et 150 000 patients diabétiques porteurs de troubles trophiques. La prévalence des ulcères du pied dans les autres pays industrialisés varie entre 3 à 7 % de la population diabétique.
Il s’agit d’une complication fréquente du diabète puisque 20 à 25 % des diabétiques consultent au moins une fois dans leur vie pour troubles trophiques.
Les hommes sont deux fois plus touchés que les femmes.
La moyenne d’âge de survenue d’une plaie chez un patient diabétique est de 70 ans.
Le taux de récidive est important car plus de 70 % des plaies diabétiques cicatrisées vont récidiver dans les cinq ans.
En France, les plaies du pied diabétique sont un problème de santé publique car ces plaies sont pourvoyeuses d’hospitalisation et engendrent un important coût pour leur prise en charge. Elles sont responsables de 10 % des hospitalisations dans la population diabétique.
Les dépenses liées aux plaies du diabétique représentent 8 % du budget de la santé en 2012 selon la CNAMTS, soit environ 660 millions d’euros.
Les durées moyennes de séjour sont de 179 jours lorsqu’une atteinte artérielle est associée, 122 jours sans atteinte artérielle. La durée d’hospitalisation est d’autant plus importante que le patient est âgé et porteurs de comorbidités telles qu’une maladie coronarienne, une insuffisance cardiaque, une insuffisance respiratoire, un antécédent d’accident vasculaire cérébral, une bronchite chronique obstructive ou une démence.
La morbidité du trouble trophique chez le diabétique est due au risque d’amputation. Ce risque est multiplié par 14 chez le patient diabétique par rapport à la population non diabétique.
En France, 50 à 80 % des amputations sont réalisées sur des patients diabétiques, ce qui représente 8 000 amputations majeures et mineures par an. Actuellement toutefois, avec l’avènement des techniques endovasculaires de revascularisation moins invasives, le nombre d’amputations majeures (cuisse et jambe) diminue, au profit d’amputations mineures (préservation de l’appui talonnier) moins invalidantes pour le patient.
Le taux de ré-amputation ou amputations mineures multiples reste élevé de l’ordre de 50 % à deux ans.
Le pronostic qu’engendre la présence d’une plaie du pied chez le diabétique est sévère puisque la mortalité est multipliée par 2,5 chez les diabétiques atteints d’un ulcère du pied par rapport à ceux indemnes de plaie.
Après amputation majeure, le taux de survie est d’environ 70 à 80 % à un an et de 30 à 40 % à cinq ans. Il est identique au taux de survie post-infarctus.
>> LIRE AUSSI - Les ulcères de jambe, du diagnostic au traitement >>
Physiopathologie et évaluation d’une plaie d’un pied diabétique
 Les plaies du pied diabétique sont de trois types : les plaies neurologiques pures ou mal perforant plantaire, les plaies artérielles pures ou plaies ischémiques et les plaies mixtes appelées également neuro-ischémiques.
Les plaies du pied diabétique sont de trois types : les plaies neurologiques pures ou mal perforant plantaire, les plaies artérielles pures ou plaies ischémiques et les plaies mixtes appelées également neuro-ischémiques.
Les causes de plaies sur un pied diabétique sont donc multifactorielles, les deux principales étiologies étant l’artériopathie et la neuropathie diabétique, auxquelles se surajoute l’infection.
Composante artérielle
L’artériopathie, quand elle atteint un certain degré de sévérité, va engendrer une ischémie des tissus, empêchant le renouvellement cellulaire et donc la cicatrisation.
L’évaluation du statut artériel commence par la prise des pouls périphériques (pouls pédieux et tibial postérieur).
La mesure de l’IPS (index de pression systolique) permet de diagnostiquer une artériopathie.
L’IPS est mesuré à l’aide d’un doppler de poche et d’un brassard à tension manuel. Il se calcule en réalisant un rapport entre la tension systolique artérielle de cheville et la tension systolique artérielle du bras.
Si le résultat obtenu est entre 0,9 et 1,3, il n’existe par d’artériopathie significative participant au trouble trophique.
En cas d’IPS supérieur à 1,3, les artères de jambe du patient sont calcifiées et incompressibles et il n’est pas possible de conclure sur la présence d’une ischémie du membre. Dans ce cas, des explorations complémentaires doivent être réalisées comme la mesure transcutanée en oxygène (TcPO2) ou une mesure de pression d’orteils. Dans les deux cas, un résultat inférieur ou égal à 30 mmHg correspond à une artériopathie sévère avec ischémie du membre.
En cas d’IPS entre 0,9 et 0,6 il existe un artériopathie significative sans ischémie tissulaire. Si l’IPS est inférieur à 0,6, l’ischémie du membre est sévère et doit faire envisager rapidement une revascularisation pour limiter le risque d’amputation.
Ces observations cliniques sont accompagnées d’examens complémentaires en cas d’atteinte artérielle comme l’échographie doppler et si besoin d’artériographie plus ou moins associée à une revascularisation périphérique.
Plaies du pied diabétique : composante infectieuse
L’infirmier(ère) doit évaluer le risque d’infection par le biais de signes cliniques : rougeur, chaleur, oedème, douleur, odeur, exsudats teintés, ganglions satellites et fièvre. Si au moins deux signes sont présents, le risque infectieux est avéré et des prélèvements biologiques doivent être réalisés, soit par prélèvements tissulaires (tissus mous ou os) soit par hémocultures en cas de fièvre. Ces prélèvements mettent en évidence les bactéries responsables de l’infection et guident le médecin dans son choix de l’antibiothérapie à mettre en place.
Évaluation standard de la plaie du pied diabétique
La plaie du pied diabétique, comme toute plaie, doit être évaluée localement : superficie (mesure des plus grands axes de façon perpendiculaire), profondeur de la plaie à l’aide d’un stylet par exemple, atteinte des tissus dits nobles (les tendons, l’articulation ou l’os), qualité tissulaire (échelle colorielle), quantité d’exsudats (de 0 à ++++), qualité des exsudats et peau périlésionnelle.
Une prise de photo permettra un suivi d’évaluation plus objectif.
L’évaluation de l’atteinte artérielle, infectieuse et des caractéristiques de la plaie permet d’estimer le risque d’amputation, grâce à la classification de Texas (voir tableau).
Classification des plaies du pied chez le patient diabétique :
classification UT (University of Texas)
Ce système de classification est un tableau à double entrée prenant en compte d’une part, la profondeur de l’atteinte (colonne) et d’autre part, la présence ou non d’une infection et/ou d’une ischémie (ligne). Entre parenthèses, sont indiqués les pourcentages de risque d’amputations selon la catégorie de la plaie.
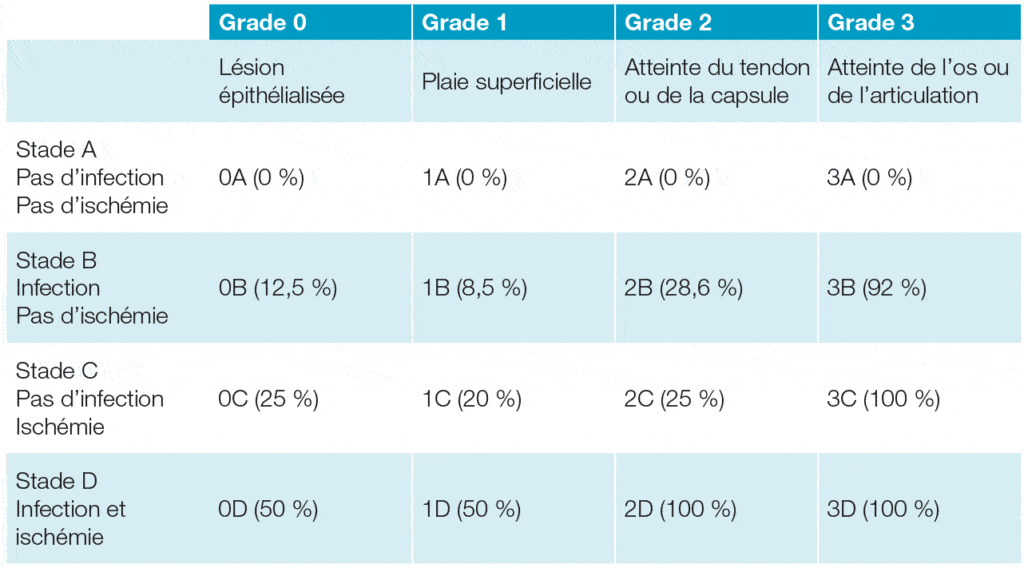
Plus la plaie est superficielle sans atteinte artérielle ou infection, plus le risque est faible. A contrario, plus la plaie est profonde avec ou sans atteinte artérielle ou infection, plus le risque est important.
Chez un sujet âgé porteur de comorbidités lourdes et avec un risque majeur d’amputation, une prise en charge palliative est parfois privilégiée.
Plaies du pied diabétique : composante neuropathique
Le pied diabétique a la particularité de se déformer dans le temps. En effet, la répétition des variations de la glycémie chez les patients mal équilibrés entraînent des atteintes sensitivo-motrices des nerfs.
L’atteinte sensitive neuropathique est évaluée par le test au mono filament. Ce test permet de diagnostiquer la perte de sensibilité au niveau des pieds. En cas de perte de la sensibilité, le patient est à risque d’ulcération du fait de la perte du signal d’alarme qu’est la douleur.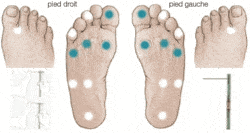
L’atteinte motrice entraîne une perte musculaire. Les muscles ne soutiennent plus correctement les articulations et les os. La statique du pied est alors modifiée et des zones d’hyper-appui apparaissent. Ces zones d’hyper-appui se couvrent d’hyperkératose, laquelle joue le rôle d’un corps étranger et vient blesser les tissus sous-jacents, faisant le lit de la plaie.
En synthèse, un pied diabétique neuropathique pourra être suspecté par l’infirmier(ère) en présence d’un pied présentant des déformations (pied creux, pied de Charcot, orteils en griffe…) et/ou d’hyperkératose massive sur les zones d’appui.
Prise en charge d’une plaie du pied diabétique
La gravité d’une plaie chez le patient diabétique est marquée par la présence d’une ischémie ou d’une infection associée. La survenue d’une plaie chez un patient diabétique est une urgence médicale. Des recommandations ont été émises par la Haute autorité de santé (HAS) en 2007, concernant la conduite à tenir devant la découverte d’une plaie du pied chez un patient diabétique.
Décharger la plaie
En premier lieu, il faut rechercher, identifier et supprimer le facteur déclenchant de la plaie : corps étranger, chaussure inadaptée, ongles trop longs… puis décharger la plaie. En effet, une plaie neuropathique non déchargée est une plaie non soignée.
Le patient doit être adressé dans les 48 heures à un centre spécialisé comportant une équipe multidisciplinaire coordonnée par un médecin. Le but est de dépister précocement les plaies ischémiques et/ou infectées et d’en assurer une prise en charge rapide et efficace par revascularisation et/ou antibiothérapie pour limiter le risque d’amputation.
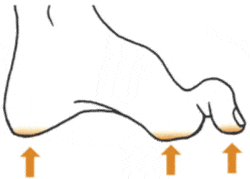
La plaie non compliquée par une ischémie ou une infection du pied diabétique cicatrise en trois semaines environ si la décharge est bien réalisée.
Le facteur essentiel d’une plaie non compliquée est donc la mise en place d’une décharge adaptée : double hydrocellulaires superposés dont un troué en regard de la plaie, semelle de décharge, orthoplasties, chaussures de décharge d’avant pied ou de talon selon la localisation de la plaie. Des dispositifs plus complexes nécessitant un travail de coopération interprofessionnel peuvent être nécessaires : dispositif transitoire d’aide à la cicatrisation personnalisée (DTACP) ou plâtre de décharge.
L’utilisation d’antiseptique est proscrite : un antiseptique doit toujours être rincé après utilisation et ne doit jamais être laissé en place du fait de la toxicité cellulaire et du retard de cicatrisation qu’il peut engendrer. De même tous les produits colorants comme l’éosine sont à bannir.
L’inspection du pied controlatéral est primordiale car les patients diabétiques ne souffrent pas, du fait de la neuropathie, et donc banalisent les lésions potentielles. Une plaie peut en cacher une autre !
Les zones kératosiques doivent faire l’objet d’une détersion mécanique minutieuse à l’aide d’un scalpel ou d’une curette afin de mettre la zone à plat et éviter l’effet corps étranger de la présence de la kératose.
Plaies du pied diabétique : vérifier les apports alimentaires
Par ailleurs, le patient porteur de plaies a des besoins nutritionnels augmentés. En effet, une plaie entraîne un hypercatabolisme avec augmentation des besoins en protéines de 1.2 à 1.5g/Kg/jr (normale de 1g/Kg/jr). Les apports alimentaires doivent donc être enrichis en protéines, tout en conservant un équilibre relatif afin de pas perturbé les résultats glycémiques. L’équilibre glycémique est nécessaire à la bonne évolution de la plaie.
Plaies du pied diabétique : conseiller pour éviter le risque de récidive
Une fois cicatrisé, le rôle de l’infirmier n’est pas terminé. En tant qu’interlocuteur privilégié, l’infirmier a une place importante dans la prévention secondaire et l’éducation du patient (rôle propre du décret professionnel).
Il doit dispenser des conseils simples et vérifier leur bonne compréhension et application par le patient pour limiter le risque de récidive.
Le patient ayant une neuropathie ou ayant eu un trouble trophique doit bénéficier de soins de pédicurie réguliers, pris en charge par la caisse de sécurité sociale. Selon le risque et/ou l’atteinte, le nombre de soins varie de deux à six par an. Une condition, cependant, le pédicure-podologue doit avoir été formé à la prise en charge du pied diabétique. Les soins sont réalisés sur ordonnance médicale.
Plaies du pied diabétique : conclusion
La prise en charge d’une plaie du pied diabétique est multifactorielle, elle nécessite donc un travail d’équipe coordonné afin d’être efficient. Une meilleure connaissance des recommandations permet une prise en charge optimale de ce type de plaies.
« Time is tissue » pourrait être l’illustration des recommandations de la Haute Autorité de Santé en termes de prise en charge d’une plaie du pied diabétique.
Les centres spécialisés sont encore peu nombreux, et mal recensés, ce qui explique un fréquent retard à la prise en charge optimale de ces patients à risque. Un travail de transparence et de description de parcours de soin est en cours entre les spécialistes médicaux, paramédicaux et les tutelles.
Bibliographie
1. Halimi S, Benhamou PY, Charras H. Le coût du pied diabétique. Diabete Metab, 1993, 19, 518-522.
2. Most RS, Sinnock P. The epidemiology of lower extremity amputations in diabetic individuals. Diabetes Care, 1988, 6, 87-91.
3. Apelqvist J, Ragnarson-Tennwall G., Persson U, Larsson J. Diabetic foot ulcer in a multidisciplinary setting. An economic analysis of primary healing and healing with amputation. Intern Med 1994, 235, 463-471.
4. Logerfo FW & Gibbons GW. Ischemia in the diabetic foot: modern concepts and management. Clin Diab 1989, 72-74.
5. Wagner FW. The diabetic foot. Orthopedics, 1987, 10, 163-172.
6. Reiber GE. Epidemiology of foot ulcers and amputations in the diabetic foot. In Bowker JH, Pfeifer MA (eds), The Diabetic Foot, 6th ed. St Louis : Mosby, 2001: 13-32.
7. Drees – Les lésions des pieds chez les patients diabétiques adultes – n°473 – mars 2006
Sandrine Ramos-Latger, cadre infirmière expert plaies et cicatrisation,
Fabienne Creach, Infirmière DU Plaies et cicatrisation,
Sandie Gisquet, Infirmière,
Prisca Halgand, Infirmière,
Centre de cicatrisation, Clinique Pasteur Toulouse;
 Cet article est paru dans le numéro 27 ActuSoins magazine
Cet article est paru dans le numéro 27 ActuSoins magazine
(Dec/Janv/Fev 2018).
Pour s' abonner au magazine, c'est ICI















Nous devrions échanger! http:// http://www.pieddiabetique.com/