Sommaire
ToggleL’obésité affecte la santé globale des individus et entraîne des complications spécifiques, notamment dans le domaine des plaies.
L’obésité, définie par un indice de masse corporelle (IMC) supérieur à 30, est devenue une priorité de santé publique mondiale. Selon l’Organisation mondiale de la santé (OMS), plus de 1,9 milliard d’adultes dans le monde souffraient d’obésité en 2022, avec une prévalence en constante augmentation. En France, des chiffres soulignent également l’ampleur du problème. La Direction de la recherche, des études, de l’évaluation et des statistiques (DREES) estimait en 2020 que près de 17 % des adultes français étaient obèses. Les données épidémiologiques révèlent des disparités marquées selon les groupes d’âge et le sexe. En 2022, les taux d’obésité étaient de 24,6 % chez les femmes et de 22,3 % chez les hommes dans l’UE. De plus, l’augmentation de l’obésité chez les jeunes adultes est particulièrement préoccupante : dans la tranche des 18-24 ans, le taux d’obésité a crû de près de 10 % au cours de la dernière décennie, indiquant une progression alarmante qui touche des générations de plus en plus jeunes.
Cet article a été publié dans le n°55 d’ActuSoins magazine (janvier 2025).
Il est à présent en accès libre.
Pour recevoir un magazine complet tous les trimestres, abonnez-vous
Problématique cutanée
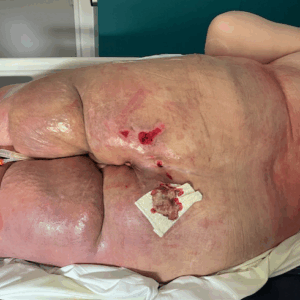
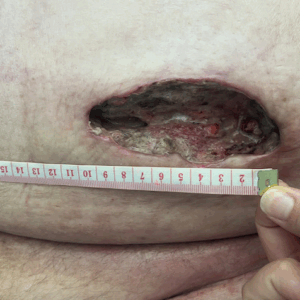
L’association entre obésité et plaies est aussi problématique en raison de la localisation atypique des lésions, souvent retrouvées dans les plis cutanés. Ces zones, où le tissu adipeux est plus abondant, créent un environnement propice à la macération avec :
- un risque accru d’infections : les bactéries, telles que les Staphylococcus aureus, prolifèrent plus facilement dans ces environnements humides et chauds,
- un délai de cicatrisation prolongé : les plaies mettent jusqu’à deux fois plus de temps à cicatriser, en raison d’une perfusion sanguine cutanée réduite (les capillaires sont comprimés dans la masse graisseuse),
- une altération des mécanismes de réparation : les personnes obèses peuvent présenter des anomalies dans les processus inflammatoire et antigénique, ce qui perturbe la réponse normale de guérison et entraîne un retard significatif dans la réparation des tissus.
Démarche clinique infirmière face à un patient obèse porteur d’une plaie
Les escarres
La prévalence des escarres est nettement plus élevée chez les patients obèses, principalement en raison de la pression importante exercée sur les surfaces cutanées pendant l’immobilisation. L’accumulation de tissus graisseux sous-cutanés modifie la répartition de cette pression, concentrant parfois les points d’appui sur certaines zones sensibles. Bien qu’une épaisseur suffisante de graisse puisse initialement répartir la pression et limiter la formation d’escarres, son effet protecteur s’estompe sous une pression prolongée, ce qui perturbe la circulation et peut endommager les tissus. Cela augmente le risque d’escarres, particulièrement au niveau du sacrum, des ischions, des talons ou de l’occiput. De plus, les cellules adipeuses, étant moins vascularisées, fournissent moins de nutriments aux tissus cutanés, fragilisant davantage la peau et accentuant le risque de lésions. Il est donc essentiel de surveiller régulièrement l’état de la peau, de veiller à une décharge de pression adéquate et de changer fréquemment de position le patient.
Une attention particulière doit également être portée aux escarres susceptibles de se développer dans les plis cutanés, en particulier au niveau du cou et de la « bosse » située en haut du dos, souvent désignée sous le nom de « bosse du bison ». Ces zones, où la peau est en contact prolongé avec d’autres surfaces, sont particulièrement vulnérables.
De plus, des éléments comme le cordon des sondes d’intubation peuvent provoquer un frottement constant, créant ainsi des microlésions qui, avec le temps, risquent d’évoluer en escarres. Les plis au niveau du dos et le tablier abdominal (excès de peau et de graisse qui pend sous le bas-ventre), présentent également des risques.
Dermite associée à l’incontinence
La dermatite liée à l’incontinence est aussi une complication fréquente chez les patients obèses hospitalisés, aggravée par plusieurs facteurs spécifiques. Ces patients sont souvent traités par antibiotiques pour diverses infections, ce qui peut entraîner des diarrhées importantes. De plus, la gestion de l’incontinence urinaire chez les patients hospitalisés reste parfois difficile, augmentant le risque de dermatite associée à l’incontinence. Cette dermatite se manifeste par une inflammation de la peau dans les zones de contact prolongé avec l’urine ou les selles. Sans prise en charge rapide, elle peut évoluer vers une surinfection bactérienne locale, voire se transformer en escarre. Il est donc essentiel de traiter ces dermatites dès leur apparition, notamment par l’application de crèmes barrière protectrices à base de silicone.
D’autre part, la macération et la transpiration excessives, souvent exacerbées par des épisodes d’hyperthermie, favorisent la prolifération fongique dans les plis cutanés, augmentant ainsi le risque de mycoses. Ces infections fongiques peuvent être traitées avec des antifongiques en poudre ou en crème tels que le nitrate de miconazole, bien que leur application dans les plis profonds puisse être difficile. Dans ce cas, des alternatives existent, notamment les tissus absorbants en polyester imbibé de sulfadiazine argentique, qui aident à maintenir la zone sèche et à prévenir la macération.
Les pansements absorbants en acétate, imprégnés de chlorure de dialkylcarbamoyle (DACC) constituent aussi une option efficace. Ils sont conçus pour absorber l’excès d’humidité tout en empêchant la prolifération bactérienne, grâce à leur capacité à piéger les bactéries dans leur structure hydrophobe. Cela contribue à maintenir une meilleure hygiène cutanée dans les zones difficiles d’accès. Leur utilisation ne doit pas être effectuée en combinaison avec des topiques tels que des crèmes ou des pommades, car ces derniers peuvent imprégner et saturer la surface du pansement, réduisant ainsi son efficacité à capter les bactéries.
De l’importance de l’hygiène
La prévention des plaies chez le patient obèse passe par une hygiène minutieuse et constante, qui consiste à nettoyer quotidiennement les plis cutanés avec de l’eau tiède et du savon doux, en évitant les frottements agressifs. Après le nettoyage, un séchage soigneux est primordial pour éliminer toute trace d’humidité résiduelle qui pourrait favoriser la prolifération bactérienne ou fongique. Chez les patients obèses atteints de lymphoedème, le risque de plaies est accru en raison de la rétention de liquide dans les membres, qui fragilise la peau et augmente la pression des tissus mous. Par ailleurs, le gonfl ement des membres, associé à une mobilité réduite, rend souvent l’accès aux zones touchées difficile, ce qui peut engendrer des déficits d’hygiène. Les patients vivant seuls à domicile, en particulier, peuvent rencontrer des diffi cultés à assurer leurs soins quotidiens et présentent souvent des complications cutanées. Dans ce cas, en plus du nettoyage et du séchage, il est important d’éliminer les squames et les croûtes, si présentes, à l’aide de compresses de gaze, voire d’instruments appropriés tels qu’une curette ou un bistouri. Une hydratation régulière avec une crème émolliente est ensuite recommandée. Pour les zones fi brineuses ou lésées, l’application de compresses humidifiées avec du sérum physiologique peut faciliter le retrait. En raison de la complexité de ces soins, une prise en charge spécialisée dans un centre de référence dédié au lymphoedème est vivement conseillée.
Prise en charge de plaies infectées ou des mycoses : les traitements locaux innovants
Les pansements de type DACC (Chlorure de dialkylcarbamoyle), disponibles sous forme de gaze, mèche, gel, absorbant ou superabsorbant, sont spécialement conçus pour traiter les plaies infectées et favoriser leur cicatrisation. Une plaie représente toujours une porte d’entrée pour les bactéries, champignons et autres germes. Ces agents pathogènes peuvent non seulement ralentir le processus de cicatrisation, mais aussi présenter un risque sanitaire pour le patient.
Les textiles en polyester imprégnés d’un revêtement à base de polyuréthane et d’un complexe argentique agissent simultanément sur les trois facteurs associés aux lésions du pli cutané. Ils évacuent l’humidité et l’éloignent des zones de contact « peau contre peau », tout en minimisant la friction et en luttant contre les bactéries et les champignons grâce à leur complexe argenté antimicrobien. Ces tissus, faciles à découper, peuvent être insérés dans les plis cutanés ou entre les orteils.
Les crèmes anti-infl ammatoires et antibactériennes, formulées à base de sulfadiazine argentique et de nitrate de cérium, sont utilisées pour traiter les plaies infectées ou celles présentant un risque élevé de surinfection, notamment dans les parties molles. Elles permettent aussi de stabiliser les plaies ne relevant pas de la chirurgie ou présentant un fort risque infectieux. Bien qu’aucune étude validée n’ait encore confirmé leur efficacité, ces crèmes sont largement employées, notamment en région Occitanie. Des recherches sont actuellement en cours, au CHU de Toulouse, sous la direction du Dr Malloizel-Delaunay, pour évaluer leur potentiel dans la stabilisation des ulcères d’origine artérielle.
Adapter l’environnement
L’hospitalisation d’une personne obèse présente plusieurs défis pratiques. L’inadéquation du mobilier hospitalier standard, comme les lits et fauteuils, rend souvent difficile l’installation correcte du patient, nécessitant des équipements adaptés, tels que des lits renforcés et plus larges. Ce manque de mobilier spécifique, combiné au manque de personnel formé pour manipuler en toute sécurité les patients de forte corpulence, peut nuire à leur confort et à la qualité de la prise en charge. De plus, les espaces hospitaliers, comme les couloirs et les toilettes, doivent être suffisamment larges pour permettre un accès aisé aux fauteuils roulants et aux brancards. Par ailleurs, les équipements médicaux, tels que les scanners et les IRM, doivent être conçus pour accueillir des patients de forte corpulence. En l’absence de cette adaptation, des retards dans les soins peuvent survenir. Enfin, des dispositifs de levage spéciaux sont nécessaires pour déplacer en toute sécurité les patients, afin de prévenir les blessures pour le personnel soignant.
Marjorie LANDES
Infirmière clinicienne en plaies et cicatrisation
Unité mobile plaies et cicatrisation du CHU de Montpellier
Je m'abonne à la newsletter ActuSoins
Cet article a été publié dans ActuSoins Magazine
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Pour s’ abonner au magazine, c’est ICI



 Cet article a été publié dans le n°55 d’ActuSoins magazine (janvier 2025).
Cet article a été publié dans le n°55 d’ActuSoins magazine (janvier 2025).
















Soyez le premier à laisser un commentaire !