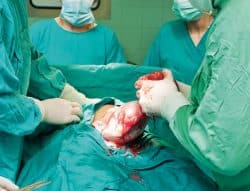
 En France, environ une femme sur cinq donne naissance par césarienne. La prise en charge de ces patientes est donc courante dans les services de gynécologie-obstrétrique. Les surveillances associées à cette chirurgie recouvrent les habituelles recommandations des suites de couche mais également quelques spécificités.
En France, environ une femme sur cinq donne naissance par césarienne. La prise en charge de ces patientes est donc courante dans les services de gynécologie-obstrétrique. Les surveillances associées à cette chirurgie recouvrent les habituelles recommandations des suites de couche mais également quelques spécificités.
Une césarienne consiste en l’extraction du foetus par intervention chirurgicale, quand l’accouchement par voie basse n’est pas réalisable. Son indication peut être posée en amont de l’accouchement, avant le début du travail. Son indication est toutefois posée après le début du travail dans environ 50 % des cas. Les techniques d’anesthésie choisies seront différentes en fonction de ces contextes.
Indications de la césarienne
Elle peut être programmée dans les cas suivants :
- un utérus cicatriciel, le plus souvent lié à un antécédent de césarienne ;
- une grossesse gémellaire ;
- une présentation par le siège ;
- une macrosomie foetale, définie par un poids à la naissance supérieur à 4 000 g chez un bébé né à terme.
Elle constitue une des principales complications du diabète gestationnel. Cette intolérance au glucose peut apparaître au décours de la grossesse chez des femmes sans antécédent connu de diabète. L’hyperglycémie maternelle augmente alors la sécrétion insulinique chez le foetus et peut entraîner une prise de poids au delà des valeurs normales maximales (97e percentile). Le risque de macrosomie est évalué à l’échographie ;
- un risque de transmission mère-enfant d’infections maternelles comme les virus du VIH, VHC, VHB, herpès. Organisée en amont de l’accouchement, l’anesthésie la plus couramment mise en œuvre dans ce cas est la rachianesthésie.
Une césarienne peut être décidée en urgence, après le début du travail, dans les cas suivants :
- une stagnation de la dilatation,
- un échec de déclenchement,
- une anomalie du rythme cardiaque foetal (RCF),
- une procidence du cordon,
- une rupture utérine,
- un hématome rétroplacentaire.
Si une péridurale a été mise en place au début du travail, il est alors possible d’en étendre l’action par la réinjection d’agents anesthésiques. Si la patiente ne bénéficie pas d’une péridurale, une anesthésie générale sera alors envisagée.
Anesthésies pour la césarienne
En 2014, la SFAR (Société française d’anesthésie réanimation) rappelle les statistiques de la dernière enquête nationale de périnatalité (2). La grande majorité des césariennes programmées sont réalisées avec une rachi-anesthésie. Concernant les césariennes réalisées en urgence, le taux de péridurale est important. Il est en effet possible d’utiliser la technique « d’extension de péridurale » en réinjectant des médicaments anesthésiques si le cathéter de péridurale a déjà été installé plus tôt pendant le travail. Il ne reste donc qu’une faible proportion de recours à l’anesthésie générale, estimée aux alentours de 5 %. Elle est réservée aux situations d’urgence immédiate ne permettant pas de différer l’extraction foetale de plus de cinq minutes. L’immense majorité des césariennes est donc réalisé à l’aide de techniques d’anesthésie loco-régionales (ALR).
>> LIRE AUSSI – Rachianesthésie et Anesthésie péridurale >>
La péridurale
Elle consiste en l’injection d’un anesthésique local (AL) dans l’espace péridural, au contact des racines de la moelle épinière. Elle implique la mise en place d’un cathéter qui permet d’effectuer des ré-injections d’anesthésiques et/ou de morphiniques pour maintenir ou approfondir l’analgésie.
Les complications retardées les plus fréquentes sont des céphalée dues à la création d’une brèche de la duremère. En cas d’inefficacité des antalgiques habituels, le traitement de ces céphalées post-bréches est la technique du blood-patch. Il existe des complications nerveuses avec déficit dans de très rares cas.
La rachianesthésie
Elle consiste en l’injection d’un AL directement dans le liquide céphalo rachidien (LCR), dans l’espace sous-arachnoïdien. La technique est proche de celle d’une ponction lombaire et il n’y a qu’une seule injection. Son effet est plus rapide que la péridurale avec un bloc moteur complet.
En cas de fuite du LCR, il peut également apparaître des céphalées retardées, comme pour la péridurale. Les complications infectieuses ou nerveuses sont graves mais exceptionnelles.
L’anesthésie générale
L’anesthésie générale (AG) doit être induite au bloc opératoire après avoir placé les champs opératoires et installés les instruments pour écourter le temps entre l’induction de la narcose et l’extraction du foetus. La surveillance des patientes en salle de soin post-interventionelle (SSPI) sera la même que pour toute anesthésié générale standard, réalisées avec hypnotiques, curares et morphiniques.
Technique de la césarienne
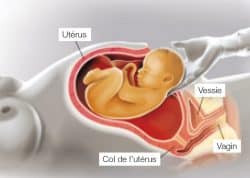
A la fin de l’intervention, la patiente est transférée en SSPI où elle sera étroitement surveillée pendant environ deux heures après le geste.
Surveillance en SSPI
Hémorragie de la délivrance
Elle est définie par des saignements supérieurs à 500 cc survenant dans les 24 premières heures après l’accouchement. C’est la complication la plus grave de la césarienne et de l’accouchement en général. En 2013, un rapport de l’INSERM (Institut national de la santé et de la recherche médicale) rapporte un taux encore important de décès maternels en Île-de-France par hémorragie. Elles représentent 18,1 % des décès maternels entre 2007 et 2009. Sur les 185 décès rapportés, « les soins ont été jugés non optimaux pour 59,5 % des décès expertisés ». En particulier, un retard de diagnostic peut être une perte de chance considérable pour la prise en charge de la patiente.
L’algorithme de prise en charge de l’hémorragie du post partum (HPP) après une césarienne est précis et doit être appliqué dans un délai rapide (Figure 1).
Les saignements doivent donc soigneusement être surveillés et quantifiés après une césarienne. Les signes clinique d’une HPP sont : pâleur, tachycardie, hypotension artérielle et douleur. Le globe utérin est également à surveiller, en collaboration avec la sage-femme. Ce geste permet d’évaluer l’involution, la consistance et la sensibilité utérine. Il consiste à vérifier, avec une main posée au dessus de l’ombilic de la femme, si le fond utérin se situe bien à l’ombilic et qu’il est tonique et ferme. Les éventuelles pertes sanguines doivent être fluides, rouges et sans caillots. C’est un acte qui est souvent douloureux.
Une atonie utérine persistante est un signe d’alerte. En cas de suspicion d’hémorragie non extériorisée, une échographie sera réalisée par l’équipe chirurgicale avant de prendre ou non la décision d’une reprise chirurgicale au bloc opératoire.
Plaies urinaires
Les plaies vésicales ou les lésions de l’uretère comptent parmi les autres complications de la césarienne. Il est essentiel de surveiller la sonde urinaire, sa fonctionnalité et l’apparition d’une oligoanurie et/ou hématurie. La patiente peut également se plaindre de douleurs de la fosse lombaire. Concernant la surveillance de la diurèse, il faut noter que la rachianesthésie associant AL et morphinique (sufentanil et/ou morphine) augmente le risque de rétention urinaire.
Prise en charge de la douleur
Elle doit être systématique. La douleur postopératoire après une césarienne est assez importante pendant les 24 premières heures. La douleur doit être évaluée de façon itérative à l’aide d’échelles comme l’EN ou l’EVA, à mettre en lien avec l’observation clinique de la patiente (tachycardie, hypertension, facies douloureux, recherche de position antalgique). L’administration des antalgiques sera réalisée en fonction de la prescription médicale avec une stratégie multimodale. L’efficacité des antalgiques sera vérifiée avec une réévaluation de la douleur avant le départ de la SSPI.
Nausées et/ou vomissement post-opératoires
Ils sont fréquents et en lien avec la douleur et/ou la consommation de morphiniques. Ils seront traités par des anti-nauséeux en fonction de la prescription médicale (PM).
Surveillances spécifiques en fonction de la stratégie anesthésique
Si la patiente a bénéficié d’une ALR (péridurale ou rachianesthésie), la surveillance générale du point de ponction et de l’intégrité du dispositif (en cas de cathéter de péridurale) doit être réalisée. Toute patiente qui quitte la SSPI devra avoir le cathéter de péridurale retiré avant de retourner dans sa chambre et l’horaire du retrait noté dans son dossier de soin.
Les symptômes liés aux troubles de la conduction cardiaques entraîneront une bradycardie avec élargissement du QRS (onde de dépolarisation des ventricules cardiaques à l’électrocardiogramme), une tachycardie ventriculaire pouvant aller jusqu’à une fibrillation ventriculaire ou une asystolie. Les complications retardées des ALR sont les céphalées par brèche de la dure-mère, les atteintes traumatiques d’une racine nerveuse ou un hématome compressif avec une paralysie.
Si la patiente a bénéficié d’une AG, la surveillance sera la même que pour toute chirurgie abdominale. La fonction respiratoire devra en particulier être surveillée afin de détecter tout signe d’inhalation dont le risque est plus élevé chez la femme enceinte. Les signes cliniques sont une dyspnée et une désaturation.
Surveillance post-opératoire dans le service après la SSPI
A la fin de la surveillance en SSPI, la patiente est autorisée à aller dans sa chambre en service de suites de couche, après accord des équipes anesthésiques et obstétricales. Elle restera hospitalisée quelques jours après la naissance. Les premiers jours, la surveillance infirmière porter sur la surveillance systématique des constantes vitales : pouls, tension artérielle, température.
Après l’ablation de la sonde urinaire, la surveillance de la reprise de la miction et du fonctionnement urinaire est assurée. Des signes fonctionnels tels que des brûlures mictionnelles, une pollakiurie ou une dysurie sont des signes d’alerte concernant une infection urinaire.
Les pertes et saignements sont également à surveiller, les lochies mais également les écoulements par le pansement. La tonicité utérine est évaluée, la hauteur de l’utérus ne devant pas augmenter. Le taux d’hémoglobine peut être contrôlé et une numération formule sanguine (NFS) pourra être réalisée dans les jours qui suivent la césarienne, en fonction de la prescription médicale.
La prise en charge de la douleur est assurée avec l’administration d’antalgiques sur PM. L’apparition de céphalées est à recherchée, faisant suspecter une brèche de la dure-mère si la patiente a bénéficié d’une ALR.
Une vigilance particulière est apportée à la prévention des risques thromboemboliques avec la surveillance des signes locaux sur les membres inférieurs : rougeur, douleur, chaleur, oedème localisés. Le lever doit être précoce et accompagné la première fois. Selon la prescription médicale, il faut s’assurer du port des bas de contention et de l’administration d’héparines de bas poids moléculaire (HBPM), au moins 6 heures après le retrait d’un cathéter de péridurale ou la réalisation d’une rachianesthésie.
La reprise des gaz et du transit est à surveiller. Enfin, les soins d’hygiènes et de confort sont à assurer, tels que les soins vulvaires et la réfection de pansement.
Complications à long terme après une césarienne
Infection urinaire
C’est une complication fréquente à court terme. Elle doit être systématiquement recherchée en cas de fièvre. Ce risque est majoré par les ALR qui peuvent entraîner une rétention urinaire. Les signes sont des urines troubles et des brûlures mictionnelles qui peuvent être accompagnées de douleurs lombaires. Une bandelette urinaire se révèlera alors positive (leucocyte, nitrites) et le diagnostic sera confirmé par l’ECBU.
Endométrite
Il s’agit d’une infection de l’endomètre. Son délai d’apparition est de trois à cinq jours après la césarienne. Les signes d’appel sont une fièvre modérée, des douleurs pelviennes peu intenses, des lochies abondantes et malodorantes. A l’examen, l’utérus présente une atonie et il est douloureux à la mobilisation. Le traitement est l’antibiothérapie à large spectre, compatible avec un éventuel allaitement. L’examen bactériologique vaginal permettra d’identifier le germe pour éventuellement adapter le traitement antibiotique.
La complication de l’endométrite est la phlébite pelvienne et son diagnostic est confirmé par l’échographie Doppler pelvienne. Le traitement implique la prescription d’héparine à doses curatives, tout en continuant le traitement antibiotique.
Futures grossesses
Une patiente ayant bénéficié d’une césarienne présente désormais un utérus cicatriciel. Cela augmente le risque, pour ses prochaines grossesses, de rupture utérine, de placenta prævia ou accreta. La patiente devra recevoir une information dans ce sens afin d’assurer une prise en charge adaptée pour d’éventuelles futures grossesses. A noter qu’un délai est classiquement recommandé quand au début d’une nouvelle grossesse après un accouchement par césarienne.
(1) Rapport de l’HAS de 2016 : césariennes programmées à terme
(2) https://sofia.medicalistes.fr/spip/IMG/pdf/Anesthesie_pour_cesarienne-2.pdf
Véronique NORMIER-CALHOUN
Infirmière anesthésiste

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.















Vous devez être connecté pour poster un commentaire.