L’arrêt cardio-respiratoire représente environ 50 000 cas par an en France. Le pronostic est étroitement lié à la rapidité de la prise en charge et à la réalisation des gestes de réanimation jusqu’à l’arrivée d’une équipe médicalisée. En absence de réanimation, les chances de survie baissent de 10 % toutes les minutes.
 Rappels réglementaires
Rappels réglementaires
L’article R4311-7 du Code de la santé publique, autorise, dans le cadre de l’urgence, l’infirmier (IDE) à poser une voie veineuse périphérique (VVP), indispensable à la prise en charge de l’arrêt cardiaque. Selon cet article, « l’infirmier ou l’infirmière est habilité, à pratiquer les actes suivants soit en application d’une prescription médicale qui, sauf urgence, est écrite, qualitative et quantitative, datée et signée, soit en application d’un protocole écrit, qualitatif et quantitatif, préalablement établi, daté et signé par un médecin :
…
3° Mise en place et ablation d’un cathéter court ou d’une aiguille pour perfusion dans une veine superficielle des membres ou dans une veine épicrânienne.
… ».
Certains établissements de soins ont décidé de mettre en place des protocoles de soins d’urgence destinés aux IDE, dans le respect de l’article R4311-14 du Code de la santé publique afin qu’ils puissent intervenir immédiatement, dans l’attente d’un médecin préalablement informé de l’urgence.
Cet article stipule qu’« en l’absence d’un médecin, l’infirmier ou l’infirmière est habilité, après avoir reconnu une situation comme relevant de l’urgence ou de la détresse psychologique, à mettre en oeuvre des protocoles de soins d’urgence, préalablement écrits, datés et signés par le médecin responsable. Dans ce cas, l’infirmier ou l’infirmière accomplit les actes conservatoires nécessaires jusqu’à l’intervention d’un médecin. Ces actes doivent obligatoirement faire l’objet de sa part d’un compte rendu écrit, daté, signé, remis au médecin et annexé au dossier du patient.
En cas d’urgence et en dehors de la mise en oeuvre du protocole, l’infirmier ou l’infirmière décide des gestes à pratiquer en attendant que puisse intervenir un médecin. Il prend toutes mesures en son pouvoir afin de diriger la personne vers la structure de soins la plus appropriée à son état. »
Brefs rappels physiologiques
Le coeur est une pompe assurant l’éjection du sang dans la circulation pulmonaire et systémique afin d’assurer l’oxygénation des cellules de l’organisme. L’activité automatique du coeur est sous la dépendance du tissu nodal. L’altération ou le dysfonctionnement du tissu nodal va empêcher la propagation normale de l’influx électrique à travers le myocarde et entraîner l’apparition de troubles du rythme cardiaque (asystolie, fibrillation ventriculaire).
• L’asystolie (tracé ECG plat) : le coeur n’a aucune activité électrique donc aucune contractilité et ne peut donc plus éjecter le sang dans la circulation. La prise en charge consiste à débuter les gestes de réanimation et à injecter 1 mg d’Adrénaline® en IV toutes les trois minutes jusqu’à reprise d’une activité cardiaque efficace.
• La fibrillation ventriculaire (tracé ECG complètement anarchique) : elle se définit par une désynchronisation totale de l’activité électrique donc une inefficacité mécanique du myocarde et l’incapacité d’éjecter le sang dans la circulation. Hormis les gestes de réanimation, le seul traitement capable de resynchroniser l’activité électrique du coeur est la délivrance d’un choc électrique externe (CEE) grâce à un défibrillateur semi-automatique (DSA).
Diverses étiologies
Les arrêts cardio-respiratoires (ACR) sont d’origine cardio-vasculaire à 90 % : troubles du rythme (fibrillation ventriculaire), infarctus du myocarde… D’autres causes peuvent être à l’origine d’un ACR : respiratoires (embolie pulmonaire), neurologiques (traumatisme crânien grave), circulatoires (hémorragie), métaboliques (hypoglycémie profonde, hyperkaliémie), toxiques…
Comment reconnaître l’ACR et que faire ?
Trois signes cliniques :
• Personne inconsciente (aucune réponse à la stimulation)
• Absence de respiration spontanée ou respiration anormale (gasps)
• Absence de pouls carotidien
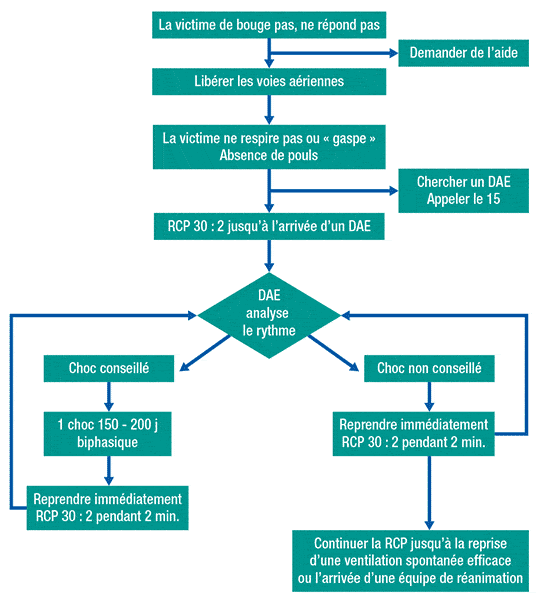
Face à cette triade, l’objectif de la réanimation est de rétablir, dans les plus brefs délais, un débit cardiaque efficace permettant l’oxygénation des cellules cérébrales et cardiaques selon l’algorythme ci-dessous.
En pratique…
1) Alerter les secours (procédure interne, SAMU) et demander de l’aide
2) Débuter immédiatement les gestes de réanimation cardio-pulmonaire (RCP) :
• Le massage cardiaque externe (MCE)
– Il consiste à comprimer le coeur entre le sternum et le rachis dorsal (dépression sternale de 5 à 6 cm) à une fréquence de 100 à 120/min.
– Le patient doit être installé sur un plan dur.
– L’alternance est de 30 compressions thoraciques suivies de deux insufflations avec un ballon auto remplisseur à valve unidirectionnel (BAVU).
– Un relais doit être organisé toutes les 2 à 3 minutes (inefficacité du MCE).
• La ventilation manuelle
– Le bouche-à-bouche n’est plus pratiqué.
– La ventilation manuelle s’effectue avec un BAVU.
– C’est un geste difficile, nécessitant la libération des voies aériennes supérieures (hyperextension de la tête) afin de faciliter le passage de l’air.
La RCP est poursuivie jusqu’à installation du DSA.
3) Installer le défibrillateur semi-automatique
D’utilisation simple, le DSA est un dispositif capable d’analyser l’activité électrique du coeur, de reconnaître une fibrillation ventriculaire et de délivrer un CEE. Il nécessite quelques précautions d’utilisation :
• Ne pas toucher le patient au moment de l’analyse et du choc
• Un rasage du torse peut faciliter l’adhérence des électrodes
• La RCP est reprise immédiatement après la délivrance du CEE
Les manoeuvres de réanimation sont poursuivies jusqu’à l’arrivée de l’équipe médicalisée. La poursuite de la prise en charge est d’assurer la sécurité des voies aériennes (IOT), de rétablir une activité cardiaque et de traiter la cause. Puis le patient sera transféré en service de réanimation.
Il est indispensable pour tous les soignants de connaître la procédure du service en cas d’ACR, de connaître et répéter régulièrement les gestes de la réanimation cardio-pulmonaire, de vérifier le chariot d’urgence et de connaître la prise en charge de l’ACR.
Laurence PIQUARD
Infirmière Anesthésiste Formatrice
Points essentiels
• Reconnaître l’ACR
• Alerter
• Débuter une RCP immédiatement et utiliser précocement le DSA augmente les chances de survie
• Les compressions thoraciques sont prioritaires et réalisées même en l’absence d’insufflations efficaces
• Anticiper la RCP médicalisée en posant une VVP (peu importe le calibre) avec du sérum physiologique
• Préparer une seringue d’Adrénaline® (ampoule de 5mg/5ml) en attendant l’arrivée d’un médecin.Bibliographie
Algoryhtme de la réanimation cardio-pulmonaire de base avec présence d’un défibrillateur automatisé externe (d’après les recommandations de la SFAR et la SRLF)
Quelques liens ludiques :
– www.fedecardio.org – brochure à commander
– You tube – Coeur infarctus et massage cardiaque
– You tube – Comment faire un massage cardiaque grâce à « Staying Alive » des Bee Gees
– Dailymotion Fibrillation ventriculaire – SDIS seine et Marne






Vous devez être connecté pour poster un commentaire.