En raison de longues plages horaires et d’horaires variables, les soignants sont nombreux à souffrir de fatigue et de manque de sommeil. Le point sur le fonctionnement du sommeil, les risques liés à la fatigue et les solutions pour gérer au mieux son sommeil et ses phases de repos, en travail de nuit ou de jour.
Il existe de nombreuses recherches qui s’intéressent au sommeil des travailleurs. Des équipes d’ergonomes, de biologistes et de physiologistes experts explorent la fatigue des travailleurs postés. Dans le milieu professionnel, la fatigue peut est décrite comme « une incapacité à fonctionner à un niveau désiré en raison d’une récupération insuffisante d’un effort précédent ou de toute autre activité nécessitant une veille prolongée ».(1) Cette fatigue est dite aiguë après une récupération insuffisante, comme après une nuit blanche, alors que la fatigue chronique survient à la suite d’une accumulation au cours du temps, notamment chez les travailleurs postés au long cours.
Au niveau individuel, la privation de sommeil est délétère. Elle est corrélée avec une augmentation de l’IMC(2), une somnolence diurne, l’augmentation des insomnies et l’apparition de syndromes anxieux ou dépressifs. Cette fatigue, sur-représentée chez les soignants, soulève donc la question de leur santé au travail, à l’échelle de chaque individu.
Sur un plan organisationnel plus large, la fatigue des équipes soignantes expose le système de soin à des risques. Dans le numéro 36 d’Actusoins magazine(4), nous avons présenté les compétences non techniques comme de puissants outils pour améliorer la sécurité des soins. La gestion personnelle de sa fatigue appartient au domaine de ces grandes compétences non techniques, insuffisamment enseignées au cours des formations initiales et continues des soignants.
Sommaire
Toggle60% des soignants dorment moins de 6 heures par nuit en semaine
En 2017, une étude du réseau Morphée(3) a exploré le sommeil du personnel soignant. 880 personnes ont été interrogées, la moitié étant des infirmiers et infirmières. Elle montre un temps de sommeil réduit par rapport au reste de la population : 6 heures en moyenne versus 6,45 heures. En semaine, 60 % dorment moins de 6 heures par nuit, contre 44,8 % chez les non-soignants. Les soignants sont aussi plus souvent soumis au travail posté : 81 % versus 31 %. Ils sont également plus nombreux à être soumis à des horaires décalés : 39 % versus 26 %. Enfin, 37 % se plaignent de somnolence au volant, contre 27 % des non soignants.
Comment fonctionne le sommeil ?
Le sommeil est organisé en différents stades qui se succèdent au cours d’une nuit :
- Stade 1 : transition entre l’éveil et le sommeil
- Stade 2 : sommeil léger
- Stade 3 : sommeil profond
- Stade 4 : sommeil paradoxal, où apparaissent les rêves
Ces différents stades constituent un cycle de sommeil. Chaque cycle dure environ 90 minutes et chacune de nos nuits comporte 4 à 6 cycles, en fonction de la durée de notre sommeil et de nos besoins personnels.
Le besoin de sommeil est variable d’une personne à l’autre. Si la moyenne est autour de 7 à 8 heures par nuit, ce besoin est influencé par notre patrimoine génétique qui définît notre « profil de sommeil » ou chrono type. Il existe des grands dormeurs qui ont un besoin de sommeil de 9 à 10 heures et des petits dormeurs qui voient ce besoin abaissé entre 5 et 6 heures. La bonne durée de sommeil est celle qui permet de se sentir en forme le lendemain et elle ne devrait pas être écourtée par des contraintes extérieures. A chacun de trouver la sienne. Pour connaître son profil, il est conseillé de relever son temps de sommeil pendant des vacances, quand on est reposé, par exemple au cours de la deuxième semaine. Ce chiffre idéal est à garder à l’esprit pour évaluer notre dette de sommeil pendant nos périodes de travail.
Comment s’organisent les périodes de veille et de sommeil ?
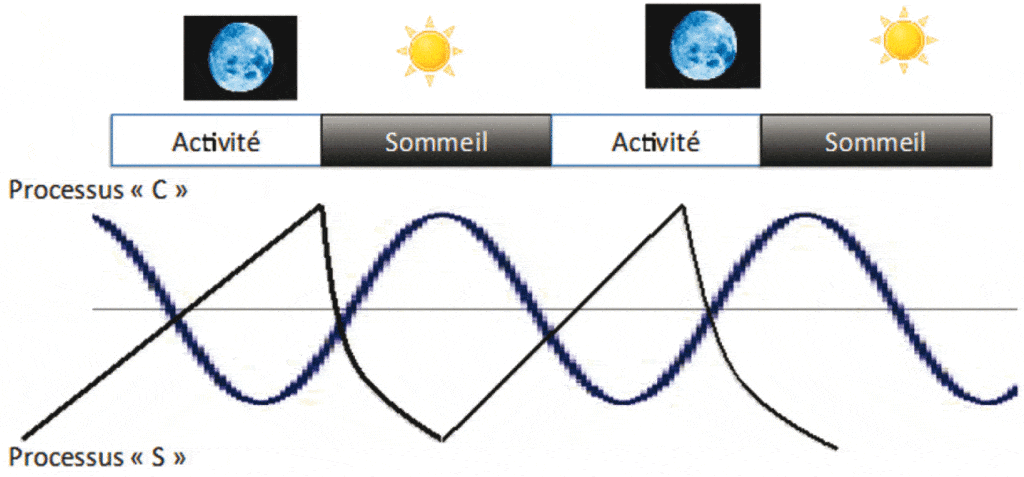
La recherche scientifique concernant le rythme veille-sommeil est riche. Le modèle de Akerstedt(5) est le plus communément partagé et s’appuie sur des données recueillies en laboratoire et en situation réelle. Il s’appuie sur trois processus qui interagissent ensemble : l’homéostasie du sommeil, sa régulation circadienne et l’inertie du sommeil.
Processus homéostasique du sommeil (S pour Sleep).
La régulation homéostasique régule les besoins en sommeil : plus la durée de notre veille est élevée, plus la pression du sommeil est forte. L’augmentation de notre besoin de sommeil s’accumule donc au cours de la journée en fonction de notre temps de veille. Cette dette de sommeil se traduit par de la fatigue et de la somnolence.
Processus Circadien (C pour Circadian)
Le processus chronobiologique circadien est endogène, c’est à dire qu’il est généré par notre organisme lui-même. Il se répète au cours du temps de façon rythmique. C’est le processus circadien qui régule le rythme veille-sommeil en l’absence de repères temporels et détermine, au cours des 24 heures, les moments favorables à l’éveil ou à l’endormissement. Nous sommes naturellement soumis à des périodes de faibles vigilances pendant la période nocturne, particulièrement entre 2 et 6 heures du matin, qui sont de véritables portes d’entrées dans le sommeil. Les débuts d’après-midi, entre 13 h et 16 h, après la pause du déjeuner, sont également propices à l’endormissement. Au contraire, la période de fin d’après-midi est favorable à l’éveil.
Le processus circadien rythme également la plupart de nos grandes fonctions biologiques. Il régule par exemple les variations de notre température corporelle, de notre production hormonale et de notre métabolisme cellulaire. Il influence nos fonctions cognitives : entre 4 h et 6 h du matin, nos performances en termes de concentration, de mémoire et de résolution de problème sont altérées. A cette heure de la nuit, nous sommes moins résistants au stress et soumis plus facilement à une altération de l’humeur.
Si l’horloge circadienne est capable de générer des rythmes de façon autonome, elle demeure influencée par les informations environnementales, appelées « Zeitgeber ». Les Zeitgebers sont les indices de notre environnement qui modulent la période et la phase de nos rythmes circadiens pour les ajuster aux cycles environnementaux. L’exposition à la lumière et l’accessibilité à la nourriture sont les deux indices environnementaux les plus puissants. C’est ce que nous expérimentons après un vol long-courrier : au fur et à mesure du séjour, la sensation de décalage horaire s’atténue grâce au rythme circadien qui se décale en fonction des horaires du jour, de la nuit et des repas.
Inertie du sommeil (W pour Waking).
L’inertie du sommeil se manifeste par une vigilance dégradée immédiatement après le réveil. Notre niveau d’éveil augmente progressivement dans les minutes qui suivent et n’est pas immédiatement optimal. Cette inertie du sommeil provoque une dégradation temporaire des performances cognitives. Ce phénomène se dissipe habituellement en quelques dizaines de minutes mais il peut durer plus longtemps si le réveil survient pendant une période de sommeil profond.
Un sommeil dégradé en travail de nuit ou en horaires décalés
Le modèle de Arkestedt permet d’évaluer les risques liés au travail posté. Il explique notamment notre difficulté à rester vigilant pendant le travail de nuit et notre faible récupération quand nous dormons le jour. Pendant une nuit de travail, l’homéostasie du sommeil (processus S) augmente la pression du sommeil tout au long de la veille prolongée. Parallèlement, le processus Circadien (C), qui présente une forte résistance aux changements, envoie des signaux de sommeil, en particulier dans la deuxième partie de la nuit. Nous sommes programmés pour travailler le jour et dormir la nuit.
Par ailleurs, après une nuit de travail – ce qui va à l’encontre des processus naturels de sommeil -, le repos est dégradé. Il y a un conflit entre le processus S, avec une forte pression du sommeil, et le processus C, l’horaire n’étant plus favorable à l’endormissement. Nous mettons alors plus de temps à nous endormir et nous n’arrivons pas enchaîner suffisamment de cycles de sommeils pour une récupération suffi sante. Le sommeil pendant la journée est en général raccourci et de moins bonne qualité. En situation de privation de sommeil, qu’elle soit totale ou partielle, la proportion de sommeil lent est augmentée lors de la prochaine période de sommeil (Figure 1).
Effet de la fatigue sur les performances des soignants et la sécurité
Plusieurs facteurs sont impliqués dans l’altération du cycle normal veille-sommeil des soignants. Les durées de service sont élevées et variables : 8, 10, 12 ou 24 heures. De jour, les horaires de travail sont irréguliers, alternant des roulements du matin avec des « levés tôt » et des roulements d’après-midi avec des couchers tardifs. Concernant le travail de nuit, il peut être posté (horaires fixes de nuit), ou en alternance avec le travail de jour par roulement (ex : six semaines de jour / six semaines de nuit). Le travail de nuit peut aussi être ponctuel dans le mois (ex : une ou deux gardes de nuit par semaine sur un planning de jour). Les rythmes circadiens sont résistants au changement et cette irrégularité majore encore la fatigue des soignants.
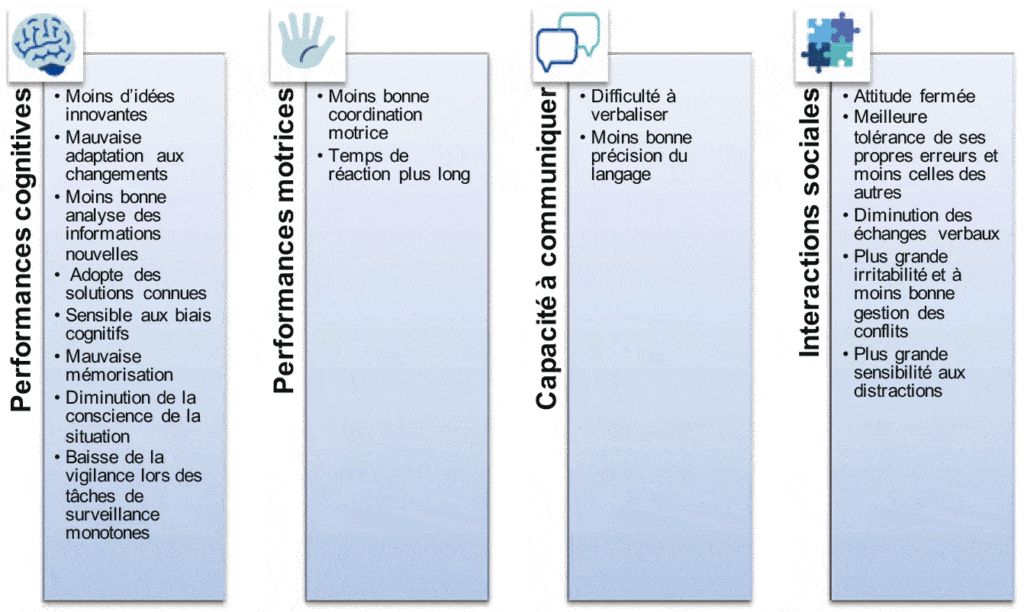
Le manque de sommeil chez les soignants a été étudié dès les années 1970 par l’équipe de Flin(7). Quelques effets sont détaillés ci-contre (Figure 2).
Les performances cognitives varient en fonction de l’heure du jour ou de la nuit, sous l’influence du rythme circadien. Nous sommes plus performants pour les tâches qui nécessitent une attention soutenue en cours de la matinée et au milieu de l’après-midi alors que notre attention est très dégradée pendant la nuit. Dans l’après-midi, la dégradation des performances, vers 14 h, correspond à l’effet postprandial qui existe même en l’absence de prise de repas.
Un soignant fatigué sera donc moins performant, aussi bien à titre individuel qu’en équipe, lors de situations aussi variées que la gestion de situations urgentes et rares (ex : arrêt cardio-respiratoire en service d’hospitalisation), la résolution de conflits avec des collègues, des patients ou leur famille (ex : accueil de plusieurs patients aux urgences de nuit) ou encore la détection de signaux faibles au cours de tâches monotones (ex : surveillance anesthésique per-opératoire).
Dans le domaine du soin, la fatigue reste un élément qui est encore trop peu pris en considération alors que la fatigue peut être une cause d’erreur et faire courir un risque à la sécurité des soins.
L’aéronautique, en revanche, a adapté ses temps de travail car la fatigue des pilotes est considérée comme l’un des principaux facteurs de risque pour la sécurité aérienne. Le NTSB, l’agence indépendante responsables des enquêtes sur les accidents aéronautiques aux États- Unis, classe la fatigue comme l’un des six risques majeurs pour la sécurité aérienne.
En aviation, il existe une politique de gestion de ce risque à différents niveaux de l’organisation : régulation stricte du temps de travail, introduction de sieste dans le cockpit, formation des pilotes aux risques liés à leur fatigue et apprentissage des stratégies de récupération des erreurs comme la multiplication des contrôles croisés quand les équipages sont fatigués.
Erreurs et retour d’expérience : le cas de Libby Zion
En 1984, Libby Zion, une jeune femme de 18 ans, est admise aux urgences à New York pour forte fièvre et syndrome confusionnel. Elle a des antécédents de dépression et prend de la phénelzine. Elle est prise en charge par des internes qui suspectent un syndrome viral et la gardent en observation avec une réhydratation et une prescription d’opiacés. Quand elle devient plus agitée, l’interne de première année prescrit une contention physique et une injection d’halopéridol. Occupé avec des douzaines d’autres patients et débordé, il ne procède pas à sa réévaluation. L’interne de deuxième année, également en charge du dossier, est épuisé, il est allé dormir quelques heures.
Au tour de surveillance à 6 heures du matin, la température de Libby Zion est de 41,6 °C. Le personnel tente immédiatement de la refroidir mais elle décède d’un arrêt cardio-respiratoire après de nombreuses tentatives de réanimation. L’enquête a démontré que les internes qui l’ont pris en charge étaient épuisés par un rythme de travail effréné. Ses parents ont décidé de faire de sa mort une croisade pour la réforme du temps de travail des internes en médecine. En 1987, une commission d’État recommande que les médecins en formation ne travaillent pas plus de 80 heures par semaine et pas plus de 24 heures d’affilée. Ces périodes de travail sont déjà énormes mais n’avaient pas de limite stricte auparavant.
Comment gérer la fatigue ?
Une des clefs est de savoir détecter ses propres signes de fatigue et être conscient de la dégradation de ses performances. Rien ne remplace le sommeil pour récupérer de sa privation. Une bonne hygiène de sommeil devrait être aussi essentielle que l’hygiène alimentaire ou l’entretien physique.
Certaines contre-mesures permettent de lutter contre les effets délétères de la fatigue :
• Une organisation optimale des périodes de sommeil en fonction des moments favorables, en tenant compte des processus homéostasiques (S) et circadiens (C) et des profils (gros dormeur/petit dormeur).
• La planification de siestes en prenant en compte l’inertie du sommeil. Une sieste est une période de sommeil qui dure entre 30 minutes et 2 heures. Elle peut être utilisée pour compenser une privation de sommeil ou être programmée pour prévenir la fatigue. Après une nuit de sommeil normale, la période favorable à l’endormissement pour une sieste est le début ou le milieu d’après-midi. Après une nuit de privation de sommeil, une somnolence matinale importante liée à la pression de sommeil accumulée (processus S) est courante mais le début d’après-midi restera une période favorable d’endormissement (processus C). Le temps de dissipation de l’inertie du sommeil est à prendre en compte avant de commencer une activité (processus W).
• Une prise alimentaire adaptée. Les repas protéinés sont à favoriser avant les périodes d’éveils alors que les repas glucidiques favorisent plutôt un endormissement. Il est important de respecter des horaires de repas réguliers et qui reflètent l’horaire “social” et non le rythme de travail. Il est ainsi conseillé de consommer un petit déjeuner en fin de nuit de travail plutôt que l’après-midi, au réveil.
• L’utilisation de l’exposition à la lumière comme synchroniseur de notre rythme circadien. L’exposition à la lumière favorise l’éveil et ralentit l’endormissement.
• La consommation de caféine pour son effet psychostimulant dans les 40 à 60 minutes après son ingestion. Sa demi-vie est de quatre heures. En présence d’une dette de sommeil, la caféine offre une restauration partielle de nos performances cognitives. Il est recommandé de ne pas consommer plus de 600 mg de caféine par 24 heures. Une grande tasse de café contient entre 100 et 200 mg de caféine. De façon générale, la consommation de médicaments psychostimulants et/ou de somnifères est à éviter.
En équipe fixe de nuit
Le but est de décaler le rythme circadien vers le soir pour que l’organisme supporte mieux le travail de nuit. Il est recommandé de garder une durée de sommeil égale à son besoin naturel même quand on travaille de nuit. En général, environ 7 heures sur 24 heures.
Respecter certaines recommandations permet de limiter la fatigue et ses effets.
Avant votre nuit de travail :
• Le matin qui précède votre première nuit, réveillez-vous le plus tard possible.
• Ne programmez pas de rendez-vous le matin.
• Ne vous exposez pas à la lumière naturelle et limitez l’exercice physique.
• Programmez une sieste en début d’après-midi.
• Vous pouvez consommer de la caféine après cette sieste.
• Après la sieste, exposez-vous à la lumière naturelle et pratiquez une activité physique modérée.
• Avant de vous rendre au travail, mangez léger et protéiné.
Pendant votre nuit de travail :
• Consommez des snacks protéinés sans multiplier vos prises alimentaires.
• Vous pouvez consommer du café en évitant les quatre heures avant la période d’endormissement. Par exemple, cessez d’en consommer à partir de 5 heures du matin si vous pensez vous coucher vers 9 heures.
• Si vous avez la possibilité d’organiser une sieste pendant votre nuit ou de dormir plus longtemps – dans le cadre de gardes de 24 heures avec chambre de garde, par exemple -, prenez en compte le temps de dissipation de l’inertie du sommeil avant de reprendre votre activité.
En sortie de votre nuit de travail :
• Limitez votre exposition à la lumière naturelle lors de votre trajet de retour. Lors de la conduite automobile, n’hésitez pas à porter des lunettes de soleil.
• Vous pouvez consommer un petit déjeuner glucidique sans caféine.
• Couchez-vous le plus rapidement possible en évitant de vous exposer aux écrans, leur lumière bleue a tendance à retarder l’endormissement. Si vous vous réveillez dans la matinée, essayez de rester au lit le plus longtemps possible pour vous rendormir. Si vous n’y arrivez pas, n’hésitez pas à faire une sieste dans l’après-midi pour atteindre une durée de sommeil suffisante, même en deux fois.
• Faites attention à la qualité de l’environnement pour dormir : dans le noir (avec des volets ou des rideaux occultant), dans le silence (avec des obturateurs d’oreille si nécessaire) et à une température adéquate (18 °C- 20 °C).
Pendant vos jours de repos :
• Évitez de vous resynchroniser complètement sur un rythme de jour. Pour profiter cependant de votre vie privée, vous pouvez vous lever un peu plus tôt et prendre l’habitude d’une sieste systématique quotidienne.
• Le soir, couchez-vous le plus tard possible pour conserver un léger décalage de phase dans votre rythme circadien.
Il est à noter qu’il est plus facile de récupérer quand on travaille de façon fixe de nuit que quand on alterne des périodes de travail de jour et de nuit. Il est en effet très coûteux pour notre organisme de décaler notre rythme circadien et cela génère de la fatigue.
De jour avec des gardes de nuit ponctuelles
Le but est de ne pas décaler le rythme circadien. Il est recommandé de garder une organisation la plus proche possible du travail de jour sans trop creuser la dette de sommeil.
Les recommandations, en ce qui concerne la journée qui précède le travail de nuit, le trajet de retour et les règles d’endormissement, en sortie de nuit de travail, sont les mêmes que celles indiquées plus haut. La stratégie sera différente en journée.
En journée, après votre nuit de travail :
• Mettez un réveil pour vous réveiller avant le déjeuner
• Entre midi et 14 h 00, consommez un véritable déjeuner.
• Pratiquez une activité physique modérée l’après-midi, exposez-vous à la lumière naturelle autant que possible et favorisez les interactions sociales.
• Si vous ressentez le besoin de faire une sieste l’après-midi, veuillez à ce qu’elle soit courte : pas plus de 30 minutes.
• Couchez-vous tôt le soir si vous êtes fatigué.
Pendant vos jours de repos :
• Resynchroniser vous le plus vite possible sur un horaire de jour.
En alternance, avec des périodes de travail de jour et de nuit
C’est le cas de certaines organisations de travail en 12 heures, 3 mois de jour/3 mois de nuit. C’est sans doute le rythme le plus pénible pour le sommeil qui cherche la régularité. Plus les rotations sont courtes (ex : 6 semaines de jour / 6 semaines de nuit), plus cette organisation est difficile car l’organisme doit régulièrement se réadapter. De plus, ces changements d’horaires entrent souvent en conflit avec la vie familiale et privée des soignants.
Le but est alors de décaler le rythme circadien le plus rapidement possible lors de la bascule vers le travail de nuit. Essayez de mettre à profit les jours de repos entre deux changements d’horaires pour vous « recaler » progressivement. Notre cycle circadien a besoin de plusieurs jours pour se décaler complètement. Les recommandations sont les mêmes que pour les travailleurs fixes de nuit (cf. plus haut) : optimisation du temps de sommeil, siestes, prise alimentaire optimisée et utilisation de la lumière naturelle comme synchroniseur, à éviter avant l’endormissement.
Véronique NORMIER-CALHOUN
Ergonome et IADE, membre du Groupe Facteur Humain en Santé
Cet article est paru dans ActuSoins Magazine
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins
(1) Gander, P., Hartley, L., Powell, D., Cabon, P., Hitchcock, E., Mills, A., Popkin, S. (2011). Fatigue Risk Management : organizational factors at the regulatory and industry/company level. Accident Analysis and Prevention, 43, 573-590
(2) IMC : Indice de Masse Corporelle = poids (en kg) / taille2 (en m). Une corpulence normale correspond à un IMC entre 18,5 et 25.
(3) Réseau de santé consacré à la prise en charge des troubles chroniques du sommeil. https://reseau-morphee.fr
(4) Février 2020 : Le développement des Compétences Non Techniques Véronique Normier-Calhoun
(5) Åkerstedt, T., Folkard, S., Portin, C. (2004). Predictions from the three-process model of alertness. Aviation, Space, and Environmental Medicine, 75, 3, A75-A83.
(6) Cabon : Des approches prescriptives aux systèmes de gestion du risque fatigue, Perspectives Interdisciplinaires sur le travail et la santé, Regards d’ergonomes sur le travail, 17-2, 2015 https://journals.openedition.org/pistes/4571
(7) Flin, O’Connor : Safety at the Sharp End: A Guide to Non-Technical Skills, 2008, CRC Press, 336 p.








Vous devez être connecté pour poster un commentaire.