Les dispositifs utilisés en oxygénothérapie sont transparents afin d’observer la ventilation du patient et choisis en fonction du niveau de FiO2 (fraction inspirée en oxygène, exprimée en pourcentage requis) et donc du débit d’oxygène (O2) et de la tolérance du patient face au mode d’administration. Ils sont dépourvus de latex afin de minimiser les risques d’allergies et sont à usage unique. Par ailleurs, les sondes nasales à O2 sont proscrites, des cas de rupture gastrique ayant été rapportés il y a quelques années suite à l’utilisation de sondes nasales à O2 à des débits élevés. En ventilation spontanée, la « vraie FiO2 » est difficilement évaluable et dépend des fuites autour du masque, du débit d’O2 et de la ventilation minute du patient (volume courant x FR). La ventilation du patient est souvent largement supérieure au débit d’O2 apporté et donc le patient inspire le complément dans l’air ambiant. L’O2 apporté est donc dilué.
Les lunettes à oxygène O2
Les embouts des lunettes sont placés dans les narines, la tubulure est positionnée derrière les oreilles et est ajustée sous le menton grâce à une bague coulissante.
Ce dispositif peut être utilisé chez le nouveau-né, l’enfant et l’adulte. Le débit varie de 0,5 à 5 l/min d’O2 ce qui correspond à une FiO2 de 25 à 40 %, la FiO2 restant dépendante de la ventilation du patient (par ex lorsque le patient s’endort et respire bouche ouverte !).
C’est une méthode de choix si le patient nécessite une FiO2 peu élevée ou après stabilisation d’une détresse respiratoire aiguë. Au-delà de 5 l/min, il est nécessaire de changer de dispositif car il n’est plus suffisamment efficace et il existe un risque d’irritation nasale.
>> LIRE AUSSI – Oxygénothérapie : administrer de l’oxygène en ventilation spontanée >>
Le masque à oxygène O2

Ce masque peut être utilisé en première intention lors d’une détresse respiratoire aiguë et permet d’administrer des débits plus élevés entre 4 à 10 l/min et donc d’obtenir une concentration plus élevée d’O2 (entre 40 % à 60 %). Cependant la FiO2 précise n’est pas connue.
Le débit total est déterminé par le débit d’O2, la surface des trous de chaque côté du masque qui permettent l’inspiration d’air ambiant et le diamètre du tuyau. Si le débit d’O2 est inférieur à 4 l/min, il y a un risque de ré-inhalation du CO2 expiré. Si le débit est supérieur à 8 l/min, le masque est saturé en O2. Cependant, augmenter le débit ne permettra plus d’augmenter la FiO2.
Le masque à haute concentration (MHC)
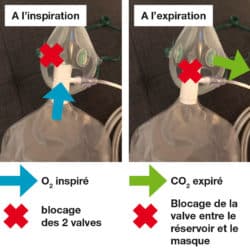
Il est composé :
- d’un bourrelet assurant l’étanchéité du masque sur le visage du patient afin que très peu d’air ambiant puisse pénétrer dans le masque ;
- d’un réservoir souple permettant de concentrer l’O2 et donc d’obtenir une FiO2 proche de 100 % grâce à ce réservoir ;
- de deux ouvertures latérales pourvues de valves souples anti-retour qui permettent l’évacuation du CO2 et empêche l’entrée d’air ambiant à l’intérieur du masque. En cas d’insuffisance ou de rupture de débit d’O2, ces valves de sécurité à faible résistance permettent au patient d’inspirer de l’air ambiant car elles sont facilement dépressibles.
- d’une valve unidirectionnelle anti-retour entre le réservoir et le masque.
Lors de l’inspiration, la valve unidirectionnelle (flèche bleue) s’ouvre, le patient n’inspire que l’O2 contenu dans le réservoir, ce qui permet d’obtenir une FiO2 maximale. Dans le même temps, les valves souples situées sur le masque (croix rouge) empêchent l’air ambiant d’être inspiré.
Lors de l’expiration, la valve unidirectionnelle (croix rouge) empêche l’air expiré (et particulièrement le CO2) de retourner dans le réservoir et limite le phénomène de ré-inhalation du CO2.
Le MHC s’utilise pour un débit d’O2 supérieur à 6-8 l/min (afin d’éviter une ré-inhalation de CO2) jusqu’à 15l/min afin d’obtenir une FiO2 supérieure à 90 % (car il persiste toujours quelques fuites). La seule règle à respecter est d’adapter le débit d’O2 en fonction de la ventilation du patient afin que le réservoir ne soit jamais collabé.
➡ Trois précautions
• Remplir le réservoir avant d’appliquer le masque sur le visage du patient. Le réservoir vide ne contient pas d’oxygène, le patient inspire alors de l’air ambiant via les deux petites valves situés sur le masque ce qui est totalement inefficace.
• Lors de l’inspiration, si le sac se vide complètement, il faut augmenter le débit d’oxygène.
• Le MHC ne nécessite pas d’utilisation d’un humidificateur car l’humidité pourrait altérer le fonctionnement du dispositif et particulièrement celui de la valve souple.
L’oxygénothérapie nasale à haut débit ou optiflow
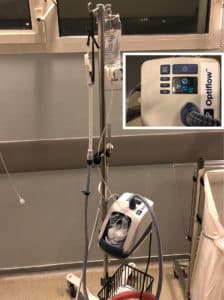
C’est un appareil composé d’un mélangeur de gaz (air et O2), d’un dispositif de réchauffement et d’humidification de l’O2 (avec poche d’eau stérile), d’un circuit inspiratoire et d’une interface en silicone pour l’administration nasale de l’O2. Il rend donc les hauts débits d’O2 compatibles avec la physiologie des voies aériennes supérieures.
Ce dispositif permet d’améliorer rapidement les tableaux cliniques et gazométriques des patients en détresse respiratoire. Il peut être aussi utilisé au cours de procédure invasive tels que l’échographie cardiaque trans-oesophagienne ou l’endoscopie digestive ou bronchique ou en post-opératoire après une longue intervention. La tolérance des patients est très satisfaisante et il n’y a pas de limites à la durée d’utilisation de cette technique sauf dégradation du patient.
Humidification et réchauffement
Le très haut débit d’O2 est humidifié et réchauffé (37°) activement. Ceci a pour conséquence :
- d’obtenir une FiO2 élevée et maîtrisée ;
- de réduire l’espace mort par un véritable lavage de l’espace mort naso-pharyngé par l’O2 ;
- de réduire le travail inspiratoire, grâce au haut débit et à la pression expiratoire positive (PEP) ;
- de prévenir l’augmentation des résistances des voies aériennes, déclenché par l’inspiration d’air froid et sec ;
- de préserver la fonction mucocilliaire par l’action combinée du mucus et des cils de la muqueuse respiratoire afin d’éliminer les particules étrangères ;
- de faciliter les aspirations ;
- d’induire un effet PEP : le haut débit d’O2 entre en compétition avec le flux inspiratoire induisant une pression positive « extrinsèque » dans les voies aériennes permettant d’allonger le temps expiratoire et donc de favoriser les échanges gazeux au niveau de la membrane alvéolo-capillaire (débit 35 l/min = > PEP + 3 cm d’H20, débit 60 l /min = > +7 cm d’H2O sous réserve que le patient garde la bouche fermée). Toutefois, cette PEP est variable et dépendante de l’anatomie du patient (fuite nasale, fermeture/ouverture de bouche) ce qui influe sur le débit et de la pression naso-pharyngée.
Des vidéos explicatives
Vidéo masque à O2 : https://youtu.be/fKfVlVKZSjI
Vidéo MHC : https://youtu.be/Cg5FApeUT5U
Laurence Piquard
IADE Infirmière anesthésiste

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.










Vous devez être connecté pour poster un commentaire.