D’apparition brutale, le syndrome des loges aigu est défini comme une hyperpression intra-musculaire. Initialement réversible sur le plan fonctionnel, il peut entraîner, s’il est mal pris en charge ou tardivement, des séquelles fonctionnelles comme des enraidissements articulaires, des paralysies sensitives ou motrices, mais également esthétiques et psychologiques.

Le syndrome des loges est défini comme une hyperpression intra-musculaire compromettant la perfusion du contenu d’une ou plusieurs loges musculaires. Cette hyperpression résulte d’un conflit entre un contenu musculaire extensible et un espace cloisonné (la loge) par des parois inextensibles : os, aponévroses et fascias (figure n° 1).
Il existe deux formes cliniques :
- le syndrome des loges chronique lié à la pratique des sports. La physiologie reste mal comprise et plusieurs théories tentent de l’expliquer par une congestion locale, un trouble de l’osmolarité ou une ischémie avec un oedème réactionnel. Les troubles sont, en règle, réversibles lors de l’arrêt de l’effort physique. Il peut nécessiter un geste chirurgical programmé, si les troubles fonctionnels sont jugés importants par le patient ;
- le syndrome des loges aigu (traité dans cet article) qui apparaît majoritairement après un traumatisme. Les facteurs d’apparition et la physiologie sont bien compris. Son évolution est rapidement irréversible mais seul un diagnostic précoce et un traitement chirurgical en urgence permettent de limiter les risques de séquelles.
Sommaire
TogglePhysiopathologie du syndrome aigu
L’hyperpression intra-musculaire augmente la pression veinulaire réduisant le débit sanguin local. Cette baisse de débit augmente les pressions veineuse et capillaire. Un défaut d’absorption du liquide interstitiel par les capillaires provoque ainsi un oedème.
Physiologiquement, les débits veineux et artériel sont en équilibre mais si la pression veineuse devient supérieure à la pression artérielle, le débit artériel ralentit. La baisse des débits veineux et artériels diminue alors l’oxygénation des tissus provoquant une ischémie musculaire. Au-delà de quatre à huit heures, cette hypo- perfusion persistante est ensuite responsable d’une nécrose musculaire.
Les facteurs de risques de syndrome des loges aigu
Le syndrome des loges aigu peut survenir en cas de diminution de volume du contenant, par exemple en raison d’une compression extérieure. Cela peut être un plâtre ou un pansement trop serré; des brûlures étendues, pro- fondes et circonférentielles ; une compression associée à une immobilité prolongée comme lors d’un coma médicamenteux, ou une incarcération accidentelle. Cela peut également survenir en cas de défaut de positionnement lors d’une intervention chirurgicale ou de l’utilisation très prolongée d’un garrot.
L’autre cause est une augmentation importante du contenu dans cet espace inextensible, favorisée par un saignement, un épanchement ou un œdème. On retrouve alors toutes les causes traumatiques comme l’hémorragie, l’œdème intramusculaire de nature traumatique directe, lors d’une fracture, d’une déchirure musculaire ou en post-chirurgie, notamment en orthopédie ou en chirurgie vasculaire lors de la revascularisation d’un membre.
Importance du rôle infirmier dans le diagnostic précoce
Un diagnostic clinique précoce s’impose en raison de la rapidité d’évolution qui favorise les complications et les séquelles.
L’évolution clinique habituelle associe de façon plus ou moins rapide :
- une douleur sévère d’apparition brutale : c’est à ce moment que le diagnostic doit être évoqué. Le changement clinique est manifeste comme un « coup de tonnerre dans un ciel serein ». La douleur, jusqu’alors contrôlable, devient subitement résistante aux antalgiques habituels et n’est soulagée par aucune position. Présente au re-pos, elle se majore lors de mobilisation des doigts ou des orteils en flexion ou en extension, avec une sensation de tension et de crampes importantes ;
- de façon secondaire, apparaît un déficit sensitif, le plus souvent à la face dorsale du membre inférieur entre le gros et le deuxième orteil, ou sur la face dorsale de la main entre le pouce et l’index ;
- enfin un déficit moteur apparaît, pouvant aller jusqu’à la paralysie puis la rétraction des muscles atteints si le patient n’est pas pris en charge.
Dans les formes typiques, notamment en orthopédie, les pouls sont conservés. Ce qui différencie le syndrome des loges d’un syndrome ischémique vasculaire.
L’infirmier a un rôle essentiel dans le repérage des signes cliniques précoces. Au moindre doute et surtout en cas de douleur brusque ne cédant pas aux prescriptions standard, il doit donner immédiatement l’alerte à l’équipe médico-chirurgicale. Si le patient présente un panse- ment pouvant être compressif, ce dernier doit être ôté en” “urgence, jusqu’à l’examen du médecin. Si le patient est plâtré, le matériel nécessaire à l’ouverture du plâtre ou à son retrait doit être préparé en urgence (scie à plâtre et écarteur à plâtre). Le membre ne doit pas être surélevé. Le dossier du patient doit être préparé en vue d’une possible chirurgie.
Ces symptômes peuvent être masqués chez un patient présentant des troubles de conscience (coma ou anesthésie générale) ou des troubles sensitifs induits par une anesthésie locorégionale (ALR). Le diagnostic est alors souvent retardé, avant d’être évoqué sur un œdème local anormal, avec une tension importante des loges à la palpation, ou devant la constatation d’un déficit sensitif et/ou moteur au réveil du patient, ou à la levée de l’ALR. Le médecin doit impérativement essayer d’évaluer la durée d’évolution pour choisir le traitement à proposer.
Les examens complémentaires
L’examen est avant tout clinique, mais dans les cas douteux, il peut être nécessaire de mesurer la pression intra-musculaire dans les loges suspectes pour confirmer le diagnostic, notamment en cas de troubles de conscience ou d’ALR.
La mesure de pression intra-musculaire (PIM) est réalisée par un médecin. Elle est réalisée en piquant la loge avec une aiguille intra-musculaire reliée à un monitoring. La pression normale d’une loge musculaire au repos en décubitus varie entre 0 et 8 mmHg. Une PIM supérieure ou égale à 30 mmHg confirme de diagnostic de syndrome des loges et l’indication chirurgicale.
La pression de tolérance de la loge peut également être évaluée par la pression de perfusion delta. Elle est définie comme la différence entre la pression artérielle diastolique et la pression intramusculaire. En cas de delta inférieur ou égal à 30 mmHg, la chirurgie est indiquée.
Une prise en charge chirurgicale en urgence
On effectue une aponévrotomie décompressive de toutes les loges atteintes dans les six heures maximums pour avoir les meilleures chances de guérison sans séquelle. La peau, le tissu sous cutané et l’aponévrose sont ouverts sur toute la hauteur de la loge et initialement non fermés.”
Le délai est capital : sans une prise en charge dans les six heures, la morbidité est élevée. Entre six et douze heures, seuls deux tiers des patients auront une évolution favorable.
Au-delà de vingt-quatre à trente-six heures, la nécrose musculaire est présente. L’aponévrotomie favorise une infection de ces muscles nécrosés dans 50 % des cas, pouvant conduire à des amputations (jusqu’à 25 %), ou au moins à des séquelles fonctionnelles sévères liés à l’excision des muscles infectés. L’indication chirurgicale est alors discutée avec l’équipe soignante, le patient et/ ou son entourage, la tendance étant actuellement de ne pas opérer et de traiter les séquelles musculaires et tendineuses en secondaire quand cela est possible.
Tout retard de prise en charge chirurgicale favorise donc des complications et des séquelles locales et régionales irréversibles. De plus, la destruction des cellules musculaires conduit à une rabdomyolyse. La symptomatologie peut rester biologique avec une élévation du taux de créatinine phosphokinase (CPK) mais aussi évoluer vers un tableau général et grave avec des atteintes rénales, cardiaques, vasculaires pouvant conduire jusqu’au décès dans 20 % des cas.
Les séquelles sont fonctionnelles et esthétiques, entraînant des troubles moteurs, des rétractions tendineuses des muscles paralysés et souvent des troubles sensitifs. Les tableaux sont variables des griffes d’orteils à des déformations et des raideurs articulaires et distales.
Soins post-opératoires et de réadaptation

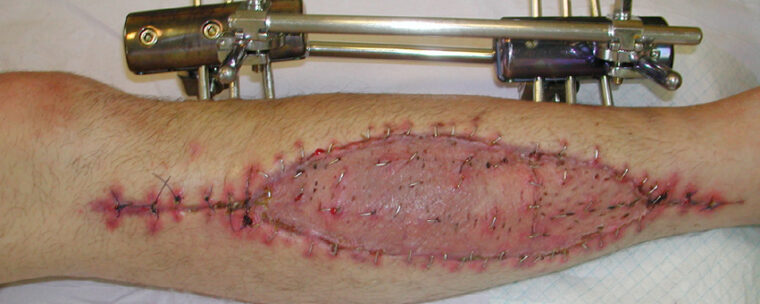
Si la prise en charge a été très précoce, il est possible d’obtenir une fermeture secondaire complète ou presque de la plaie, les zones résiduelles pouvant être traitées par greffe de peau secondaire (figure n° 3). Dans les formes prises en charge plus tardivement, il s’agira le plus souvent d’une cicatrisation dirigée et d’une greffe de peau sur la totalité de la plaie.
Outre son rôle dans les pansements, l’infirmier devra surveiller les risques de complications locales, notamment infectieuses et générales, qui persistent en post-opératoire.
Enfin, les séquelles esthétiques et fonctionnelles (figure n° 4) pouvant, dans les cas les plus sévères, être importantes, l’infirmier devra accompagner le patient psychologiquement et s’entourer d’autres professionnels comme par exemple le kinésithérapeute, pour la reprise de la mobilité et de la force ainsi que pour la prévention des contractures et des raideurs, et l’ergothérapeute pour la réadaptation de la vie quotidienne.
Marianne Soulès, cadre de santé formatrice,
DU Plaies et Cicatrisation &
DIU Formation des professionnels de santé à la prise en charge de la douleur
Je m'abonne à la newsletter ActuSoins
Cet article a été publié dans ActuSoins Magazine
n°52 (mars – avril – mai 2024)
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Pour s’ abonner au magazine, c’est ICI
Abonnez-vous au magazine Actusoins
Bibliographie
- TORLINCASI, R. LOPEZ, M. WASEEM, Syndrome aigu des loges, 20 janvier 2022, PubMed Lik, https://www.statpearls.com/ArticleLibrary/viewarticle/19772
- J. LETENEUR, G. PIETU, Syndromes des loges, ENC-Rhumatologie Orthopédie 2, 2005, p. 518-535






Vous devez être connecté pour poster un commentaire.