
<p><span style=”color: #808080;”><strong>Il est primordial de <a href=”https://www.actusoins.com/281700/les-pansements-et-leurs-utilisations.html” target=”_blank” rel=”noopener”>choisir le bon pansement au bon moment</a>. Il faut donc se poser différentes questions qui permettent, selon la situation, d’établir un arbre décisionnel pour le choix du pansement.</strong></span></p>
La peau est un élément important de notre corps humain. Elle est composée de différentes couches (l’épiderme, le derme et l’hypoderme). Elle a un rôle de protection mécanique : antichoc et amortissement des pressions. La peau est aussi une barrière qui permet la protection anti-infectieuse. De plus, elle joue un rôle primordial dans notre vie quotidienne du fait des fonctions associées : d’ordre neurosensoriel, comme le toucher ou la perception de la température et de la douleur, ou psycho-relationnel car elle révèle nos émotions comme le rougissement pour les timides. Elle révèle également notre état de santé (dermatose due au stress, eczéma).
À la suite d’un accident, de maladies (cancer) ou d’une intervention chirurgicale, la peau ou la muqueuse est lésée, éraflée, coupée ou arrachée. Une plaie se constitue car il y a une interruption de la continuité des tissus, ce qui entraîne une rupture de la barrière de protection avec un risque infectieux très élevé.
La plaie peut être superficielle, n’intéressant que l’épiderme (érosion) ou une partie du derme, mais aussi profonde avec une atteinte de l’hypoderme. La gravité et l’évolution de la plaie dépendent de son étendue, de sa profondeur et de sa localisation. Par exemple, les plaies du visage sont plus graves.
Notre organisme est « programmé » génétiquement pour cicatriser mais la cicatrisation dépend de facteurs locaux et généraux, liés au patient, qui peuvent freiner ou empêcher sa guérison.
Pour optimiser la prise en soin d’une plaie, la prescription d’un pansement est souvent nécessaire. Le pansement est l’ensemble des actes qui va permettre d’assurer le traitement de la plaie pour favoriser la cicatrisation et de couvrir la plaie pour protéger la plaie et éviter l’infection.
Les pansements ont de nombreuses caractéristiques : respect du milieu humide, perméabilité aux échanges gazeux, imperméabilité aux liquides et aux germes, gestion des exsudats… Ils peuvent être confortables, stériles et atraumatiques.
Pour optimiser la prise en soin d’un patient présentant une plaie, il est primordial de choisir le bon pansement au bon moment, ce qui nécessite de connaître les différentes phases de cicatrisation d’une plaie ainsi que les différentes plaies.
>> LIRE AUSSI – Plaies : les règles d’une bonne cicatrisation >>
Sommaire
ToggleLe processus de cicatrisation
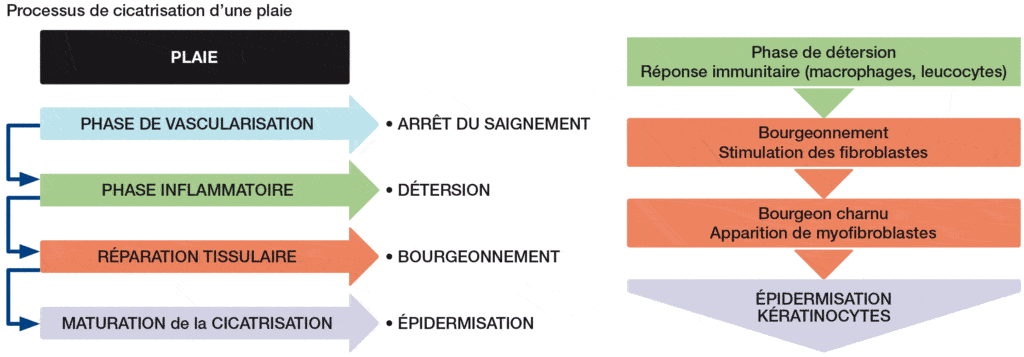
Le processus de cicatrisation est composé de trois phases successives. Tout d’abord, la phase de détersion a pour objectif d’éliminer les débris (tissus morts, sang coagulé, fibrine…) qui encombrent la plaie.
C’est une phase indispensable pour permettre à la plaie de cicatriser. Elle peut être facilitée par l’utilisation de pansements ou effectuée de façon mécanique. Si elle n’est pas bien réalisée, la plaie ne peut pas évoluer vers la cicatrisation.
Puis suivent la phase de bourgeonnement, avec le développement du tissu qui permet de combler la perte de substance – on parle de réparation tissulaire – et, enfin, la phase d’épidermisation qui correspond à la maturation de la cicatrisation.
L’arbre décisionnel pour la prise en charge des plaies
Avant de réaliser un pansement, il faut se poser différentes questions qui permettent, selon la situation, d’établir un arbre décisionnel pour le choix du pansement. Premier critère : la situation précise de la plaie. S’agit-il d’une escarre, d’un ulcère veineux, artériel, d’une plaie diabétique, d’une plaie chirurgicale simple, complexe… ?
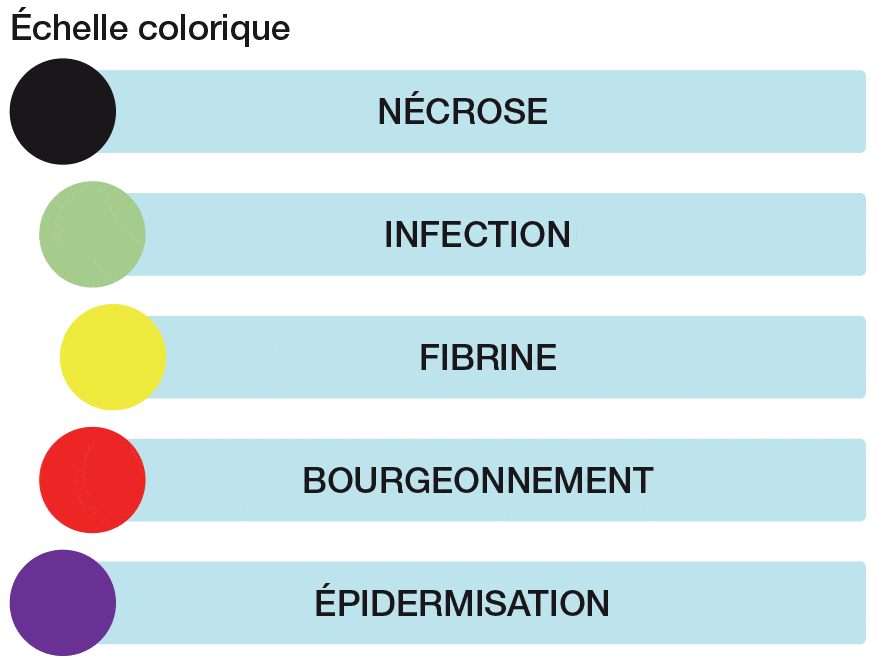
Il faut ensuite déterminer la phase de cicatrisation à l’aide de l’échelle colorique. A la couleur de la plaie correspond en effet une phase de cicatrisation. Par exemple, une plaie noire indique une nécrose et correspond à la phase de détersion.
Ensuite, il faut établir l’évolution de la plaie par rapport au dernier soin effectué, évaluer l’aspect de la peau périlésionnelle et l’importance des exsudats. Il faut également préciser les dimensions de la plaie – longueur, largeur et profondeur – et leur nombre. Il est indispensable de confirmer une infection avec les résultats des prélèvements et des radios, pour une ostéite, par exemple, et de savoir si des traitements sont prescrits.
>> LIRE AUSSI – Nécroses cutanées : quand et comment les conserver ? >>
Autres critères : les pathologies du patient (cancer, diabète…), l’évolution de la maladie, le pronostic et les traitements prescrits (chimiothérapie, radiothérapie…). Ce qui implique de déterminer les objectifs du soin en cours selon la situation du patient (curatifs/palliatifs).
La douleur, lors des soins et en dehors, est bien évidemment primordiale. De plus, le vécu, le ressenti, le confort, les besoins du patient sont à identifier. Il est important aussi de prendre en considération la famille, les aidants…
Le choix des pansements primaires, en contact direct avec la plaie, s’effectue donc selon la phase de la cicatrisation, le rythme des soins, la psychologie du patient…
Ces éléments déterminent également le choix du pansement secondaire (bande adhésive, extensible, de crêpe, cohésive, tubulaire, filet et hydrocolloïde, hydrocellulaire…) pour fixer le pansement primaire, apporter du confort au patient et permettre la mobilité.
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Les différents pansements, leur classification et leur rôle
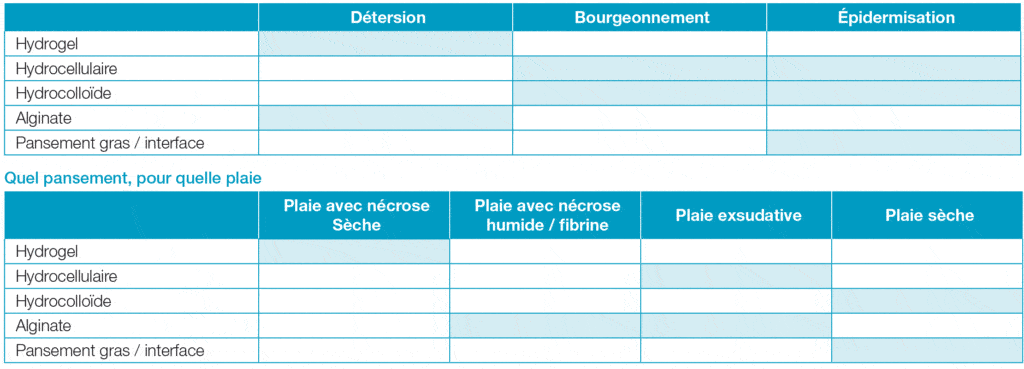
Il existe cinq grandes familles de pansements :
- les hydrogels,
- les hydrocellulaires,
- les hydrocolloïdes,
- les alginates,
- les pansements gras ou interfaces.
Les pansements hydrogels
Les hydrogels sont des gels destinés à être utilisés en cas de nécrose sèche pour les ramollir.
L’objectif est d’assurer une détersion mécanique, par la suite, et de faciliter le processus de détersion. Ils sont fortement concentrés en eau pour créer et maintenir un milieu humide. Ils sont transparents pour permettre le contrôle visuel de la plaie. Ils se présentent avec des conditionnements différents selon les marques (tubes, poires, seringues, plaque…). Ils sont très simples d’utilisation et atraumatiques à la pose et à l’ablation.
Les indications :
- escarre en phase de nécrose,
- hydratation de plaie sèche pour faciliter la détersion mécanique,
- délitement des dépôts fibrineux.
Les contre-indications :
- ne pas utiliser sur des plaies exsudatives,
- ne pas utiliser sur des plaies infectées,
- risque d’allergie.
Leur fréquence de changement est quotidienne. En pansement secondaire, il est conseillé d’appliquer un pansement hydrocolloïde et non un pansement absorbant qui absorberait tout le gel appliqué sur la plaie.
>> LIRE AUSSI – La prévention des escarres par Julien Duvivier : les visios d’ActuSoins >>
Les pansements hydrocolloïdes
Les hydrocolloïdes sont tous des dérivés d’un polymère absorbant, la carboxyméthyl-cellulose (CMC), qui va se déliter au contact de la plaie, garantir le milieu humide et favoriser la croissance des bourgeons, donc la cicatrisation. Leur absorption est lente et modérée. Ils sont imperméables à l’eau et aux bactéries. Grâce à leur élasticité, ils épousent parfaitement toutes les morphologies et les reliefs osseux.
Parmi les principaux intérêts des hydrocolloïdes : leur simplicité d’utilisation et leur durée de vie (plusieurs jours selon les exsudats).
Principal inconvénient : l’odeur malodorante qu’ils dégagent après quelques jours. Le retrait du pansement peut aussi être douloureux.
Les indications :
- de la phase de bourgeonnement à la phase d’épidermisation,
- prévention des zones de frottements,
- plaies exsudatives faibles à modérées (escarres, ulcères de jambe, plaies diabétiques, plaies aiguës).
Les contre-indications :
- adhérence à la peau périlésionnelle,
- risque de bourgeonnement excessif,
- risque d’eczéma de contact,
- allergie,
- plaie infectée,
- plaie avec exposition d’un muscle, d’un tendon et/ou d’un os.
Il n’est pas nécessaire de mettre un pansement secondaire.
Les pansements hydrocellulaires
Leur rôle principal est de gérer les exsudats. En effet, ils ne se désintègrent pas au contact des exsudats. Ils absorbent entre six à dix fois leur propre poids. Ils fonctionnement comme une éponge, maintiennent un milieu humide et favorisent donc la cicatrisation. La mise en place d’un pansement secondaire est inutile.
Les indications :
- plaie en phase de bourgeonnement et d’épidermisation,
- plaie exsudative.
Les contre-indications :
- plaie sèche,
- plaie infectée,
- allergie.
>> LIRE AUSSI – L’odeur des plaies par Isabelle Fromantin : les visios d’ActuSoins >>
Les alginates
Ce sont des fibres issues d’algues marines qui libèrent des ions calcium, lesquels favorisent la coagulation et la cicatrisation. Les alginates échangent des ions calcium avec les ions sodium au contact des liquides biologiques. Cet échange ionique active les cellules impliquées dans la cicatrisation. Les fibres d’alginate se gélifient créant un environnement humide favorable au processus cicatriciel. Il est important, avant de l’appliquer sur la plaie, d’humidifier l’alginate avec du sérum physiologique pour activer les ions calcium.
Les alginates maîtrisent le risque infectieux au niveau local car ils fixent les bactéries de la plaie dans leurs fibres gélifiées. Leur absorption est importante et leur rôle de détersion de la fibrine est efficace. Ils ont également un effet hémostatique.
Les indications :
- plaie fibrineuse,
- plaie hémorragique,
- plaie nécessitant une détersion en milieu humide,
- plaie exsudative,
- plaie avec berges irritées,
- escarre, ulcère, pied diabétique exsudatif ou nécessitant une détersion douce,
- prise de greffe,
- plaie infectée.
Les contre-indications :
- plaie nécrotique sèche,
- plaie non humide.
En pansement secondaire, il est possible d’appliquer des compresses hyper-absorbantes maintenues par des bandes, un pansement collant ou, selon le contexte, un hydrocellulaire.
>> LIRE AUSSI – Les pansements et leurs utilisations >>
Les pansements gras ou silicone
Ils sont utilisés principalement pour les plaies en phase d’épidermisation. Ils ont pour objectifs d’empêcher les adhérences, de maintenir un milieu humide non adhérent et de favoriser l’arrivée de bourgeons. Ils protègent la plaie.
Les pansements gras doivent être changés tous les jours car ils sèchent rapidement. Contrairement aux pansements interfaces (silicone), ils limitent les traumatismes et la douleur induits par le retrait du pansement car leur adhérence est faible.
Les indications :
- phase de bourgeonnement,
- phase de ré-épidermisation,
- dermabrasion,
- brûlure superficielle du premier degré ou du second degré.
Les contre-indications :
- hémorragie,
- allergie.
>> LIRE AUSSI – Prise en charge des plaies : l’antiseptique toujours obligatoire ?>>
Quel pansement, à quel stade
Conclusion
Il est indispensable de prendre son temps, de regarder attentivement la plaie et de réfléchir à la stratégie à mettre en place, d’éviter les automatismes et de prendre toujours en considération les besoins et la douleur du patient. Il faut analyser la plaie et aussi l’état général du patient avant de passer à l’action…
Il faut également éviter les superpositions de pansements, les « mille feuilles ». Le respect des indications des pansements est indispensable.
Il semble également important de prendre en considération l’impact des plaies sur le physique, le psychologique de la personne (et de son entourage) ainsi que sur sa vie sociale et professionnelle. L’aspect économique est également à prendre en considération.
Les échanges en équipe pluridisciplinaire permettent de fixer ensemble un objectif de prise en soin adapté à la situation du patient.
Conseils généraux
- Nettoyer la plaie au sérum physiologique pour ne pas agresser les bourgeons.
- Mettre en place un protocole, le respecter et le modifier selon l’évolution de la plaie.
- Réaliser une fiche pansement et réajuster à chaque réalisation du pansement.
- Uniformiser les pratiques et être en veille professionnelle pour mettre à jour les connaissances sur les protocoles de soin, des plaies et des pansements.
- Être patient !
Anne SIMON
Infirmière stomathérapeute, Cadre de Santé, Formatrice
Je m'abonne à la newsletter ActuSoins

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.







Vous devez être connecté pour poster un commentaire.