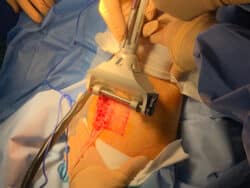
Les greffes cutanées permettent le traitement de perte de substance d’origine traumatique, infectieuse ou vasculaire ou après l’exérèse de tumeur cutanée, ainsi que la couverture de lambeaux musculaires ou du site donneur d’un lambeau fascio-cutané.
Le principe d’une greffe cutanée consiste à transférer un fragment de peau d’épaisseur variable pour recouvrir une zone de perte de substance. Elle est pratiquée quand les moyens de fermeture conventionnelle ou de cicatrisation dirigée ne sont pas indiqués ou dépassés. La greffe cutanée va être revascularisée spontanément du fait du contact étroit et continu entre la greffe et la zone receveuse. Cela implique une zone receveuse bien vascularisée, non hémorragique, non suintante et sans infection active.
>> LIRE AUSSI – Lambeaux de couverture : que savoir ? >>
La greffe cutanée est le plus souvent proposée dans un but de cicatrisation en utilisant principalement des « autogreffes » prélevées sur le patient. En cas de perte de substance majeure, essentiellement chez les grands brûlés, des « allogreffes » prélevées sur des donneurs en mort cérébrale ou des « xénogreffes » prélevées sur le porc peuvent être utilisées comme pansement biologique. Toutefois, chez un patient non immunodéprimé, les « allogreffes » ne peuvent pas s’intégrer et cicatriser en raison de la forte activité antigénique de la peau.
[dropshadowbox align=”none” effect=”lifted-both” width=”auto” height=”” background_color=”#ffffff” border_width=”1″ border_color=”#dddddd” ]ATTENTION À NE PAS CONFONDRE GREFFE CUTANÉE ET LAMBEAU
Un lambeau de couverture est un fragment de tissu autonome sur le plan vasculaire, détaché d’un ensemble tissulaire. Il permet la vascularisation de la zone receveuse. La greffe de peau, en revanche, dépend de la vascularisation de la zone donneuse pour son intégration.[/dropshadowbox]
Sommaire
ToggleLes types de greffe
La greffe de peau mince et demi-épaisse
La greffe de peau mince consiste à prélever la couche épidermique, et la greffe de peau demi-épaisse à prélever de l’épiderme, une partie du derme et certaines de ses annexes.
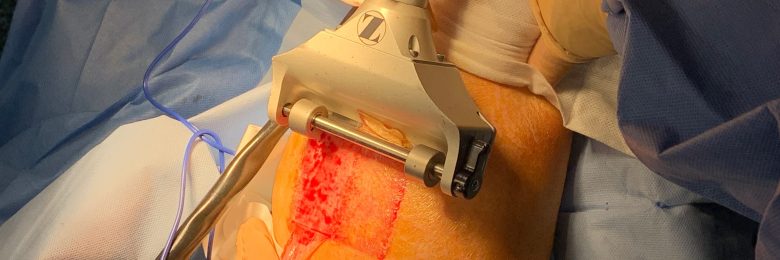
Elles se prélèvent à l’aide d’un dermatome, principalement sur les membres ou le thorax, l’abdomen, le dos et le cuir chevelu, lors de zones de prélèvements de grande taille. Ces deux types de greffe peuvent être utilisés en bandes continues, souvent perforées pour évacuer les sérosités et éviter tout décollement du greffon, ou en filet par la réalisation d’un maillage augmentant de 1,5 à 6 fois sa surface initiale.
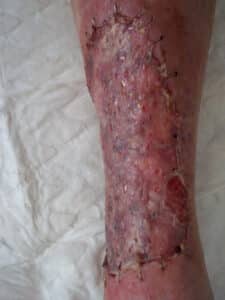
Elles s’utilisent immédiatement après une excision ou à distance après obtention d’un tissu de granulation. Elles sont le plus souvent fixées par des agrafes, parfois par des points sur bourdonnet. Plus la greffe est mince, plus la cicatrisation est rapide avec une durée entre trois et sept jours. Ces greffes de peau gardent un aspect de maillage inesthétique.
La greffe de peau totale
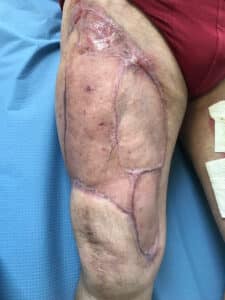
La greffe de peau totale consiste à prélever la totalité de l’épiderme et du derme avec les annexes pilo-sébacées. Elle est utilisée principalement pour des raisons esthétiques ou fonctionnelles à la main ou au visage mais est limitée en taille. Le prélèvement s’effectue dans une zone de plis ou dans une zone présentant une bonne plasticité cutanée. Après le prélèvement, le site donneur est en règle fermé de façon chirurgicale, limitant la rançon cicatricielle. Elle est au final plus esthétique mais sa revascularisation est plus difficile et elle présente un risque d’échec.
“A partir du cinquième ou sixième jour, commence à se développer le propre système veineux et lymphatique du greffon.”
La greffe en pastille
La greffe en pastille consiste à prélever au bistouri des pastilles de petite taille, soulevées par une aiguille. Inesthétiques, elles sont peu utilisées en dehors du traitement d’ulcères et de certains cas d’épidermolyse bulleuse. Elles peuvent être prélevées sur les membres ou dans un pli et sont indiquées dans un contexte de vascularisation précaire et/ou septique. Elles ont l’avantage, chez des patients fragiles, de pouvoir être effectuées sous anesthésie locale en consultation.
La culture cutanée
La culture cutanée consiste à réaliser une culture cellulaire à partir d’un prélèvement de fragment de peau de petite taille sur le patient pour obtenir un fragment plus ou moins volumineux de peau mince. L’intégration secondaire est bonne mais le procédé est lourd sur le plan technique, lent et cher. Il est donc réservé à des indications spécifiques comme le traitement des grands brûlés. Le choix du type de greffe dépend de la taille de la perte de substance, de sa localisation et de son implication fonctionnelle potentielle. De fait, les greffes de peau totales sont privilégiées sur le visage ou sur la main et les greffes de peau minces ou demi-épaisses dans les autres indications.
Le choix du site donneur dépend principalement du type de greffe choisie, de la surface à greffer, de la visibilité du site donneur ainsi que de la pigmentation et de la texture de la zone receveuse.
Greffe cutanée : les complications, la surveillance et les conduites à tenir
La coloration de la greffe
La vascularisation de la greffe de peau mince ou totale débute au bout de trois à quatre jours, par anastomose du réseau veineux du site receveur et du greffon. La greffe de peau va progressivement prendre une couleur rouge-violacée.
A partir du cinquième ou sixième jour, commence à se développer le propre système veineux et lymphatique du greffon qui devient rosé-rouge. La greffe de peau totale reste longtemps plus blanche que la peau environnante. Outre la surveillance de la coloration de la greffe, il peut être utile en cas de greffe de peau totale d’apprécier la revascularisation par l’évaluation du pouls capillaire. Celui-ci est compris normalement entre deux et cinq secondes. Un temps inférieur à deux secondes est associé à une cyanose, signe d’une stase veineuse, et un temps supérieur à cinq secondes, à un défaut d’irrigation artérielle. Une greffe de peau totale violacée ou blanche sans pouls capillaire traduit une souffrance vasculaire et un risque de nécrose.
>> LIRE AUSSI – Nécroses cutanées : quand et comment les conserver ? >>
Le décollement de la greffe
Le décollement de la greffe peut être due à différents facteurs :
- un hématome par saignement du site donneur ou un sérome, notamment sur une zone non perforée. Il est théoriquement possible de soulever la greffe pour évacuer la collection et la reposer. Toutefois, ces complications sont souvent diagnostiquées trop tardivement et aboutissent fréquemment à la perte de la greffe ;
- une action mécanique faisant bouger la greffe cutanée, lors d’un pansement mal fixé, changé de façon traumatique, ou du fait de mouvements intempestifs du patient. C’est pourquoi des attelles sont parfois mises en place pour immobiliser de façon temporaire la zone greffée ;
- une infection locale qui va entraîner une perte partielle ou totale de la greffe par épidermolyse.
La rétractation de la greffe
La rétractation d’une greffe est normale et varie selon l’épaisseur du greffon. Plus elle est mince, plus elle se rétracte, contrairement à une greffe de peau totale. Néanmoins, une rétractation précoce est anormale. Selon la taille de perte de substance résiduelle, soit une cicatrisation dirigée est pratiquée, soit la greffe est repositionnée ou complétée, ce qui impose un autre temps chirurgical.
Lors de chaque pansement, il faut s’assurer qu’aucun « lâchage » des moyens de sutures ne s’est produit.
Les soins de plaie
Les soins du greffon
Le délai de réfection du premier pansement peut varier selon le site greffé, le type de greffe et les antécédents du patient Pour une greffe de peau mince, le premier pansement est effectué aux alentours de J5. La première réfection du pansement est le plus souvent effectuée en présence du chirurgien qui s’assure de la prise primaire de la greffe.
La réfection s’effectue en général tous les deux ou trois jours mais elle peut dépendre de l’aspect de la greffe ou du pansement.
Lors du premier pansement et, à chaque fois que le pansement adhérera à la greffe, il doit être imbibé d’eau et, si besoin, de savon antiseptique ou neutre pour faciliter son retrait et éviter une avulsion traumatique de la greffe. Le jet de douche pouvant décoller la greffe est à proscrire.
Nettoyage et antisepsie
La greffe de peau et le pourtour devront être nettoyés très soigneusement, par tamponnement léger et non pas frottement pour éviter son décollement traumatique. L’antisepsie se fait le plus souvent, selon les recommandations de réfection de pansement, au sérum physiologique ou avec un antiseptique en cas d’infection. Si un protocole de réfection est proposé, il doit être respecté.
>> LIRE AUSSI – L’antiseptique est-il systématique dans le soin des plaies ? >>
Le type de pansement
L’objectif du pansement est d’assurer la stabilité du contact entre le greffon et le site receveur, ce qui favorise sa revascularisation.
Le type de pansement primaire peut varier en fonction du type de greffe cutané. Pour les greffes de peau mince ou demi-épaisse, on privilégie un pansement gras, appliqué en multicouches, ce qui favorise la cicatrisation de la greffe par hydratation et limite le risque d’adhérence du pansement. En cas de greffe de peau totale, un pansement sec est souvent suffisant.
Le pansement secondaire a pour rôle de maintenir la greffe en place et d’absorber les exsudats. Une fixation correcte des pansements primaires et secondaires est primordiale pour empêcher tout frottement sur la greffe et son décollement.
>> LIRE AUSSI – Les pansements et leurs utilisations >>
Les soins du site donneur
Lorsque la zone donneuse est suturée, les soins de pansements sont ceux d’une plaie chirurgicale.
En revanche, après prélèvement par dermatome, la plaie est similaire à celle d’une dermabrasion, avec exposition des terminaisons nerveuses. Elle cicatrise spontanément entre dix et vingt-et-un jours, selon l’épaisseur, la surface et l’emplacement du greffon prélevé ainsi que selon des facteurs propres au patient. Recouvrir cette plaie le temps de la cicatrisation a une action antalgique et évite l’exposition des terminaisons nerveuses. Le premier pansement est réalisé au bloc opératoire par l’application d’une plaque d’alginate imbibée d’anesthésique local, assurant une action hémostatique et antalgique. Il peut être laissé en place jusqu’à cicatrisation ou renouvelé s’il est imbibé de sang et est malodorant. Un bon maintien est important pour éviter tout frottement et donc douleur et inconfort.
Le patient doit être informé de la possibilité d’une sensation de démangeaisons lors de la cicatrisation de la zone donneuse ainsi que du risque de léser la nouvelle peau et de retarder sa cicatrisation, s’il se gratte. Après cicatrisation, une application de crème hydratante permet d’éviter une hyperkératose.
>> LIRE AUSSI – Cicatrisation : les plaies et leurs évolutions >>
Evolution après cicatrisation
La récupération de la sensibilité est plus rapide pour les greffes de peau mince que pour une greffe de peau totale mais reste souvent incomplète.
Une fois la cicatrisation terminée, l’application par un massage doux d’une crème hydratante deux à trois fois par jour sur les zones greffées et donneuses évite la sécheresse et la desquamation. Pour éviter une décoloration supplémentaire ou des coups de soleil, l’exposition solaire est contre-indiquée pendant dix-huit mois à deux ans. L’utilisation de crème solaire indice 50 ainsi que le port de vêtements sont préconisés.
La modification de l’image corporelle
La cause ayant conduit à une greffe de peau entraîne bien évidemment des répercussions psychologiques. Par ailleurs, la greffe de peau en elle même ainsi que la zone de prélèvement peuvent perturber l’image corporelle en modifiant l’apparence physique en post opératoire immédiat, mais aussi à plus long terme. Le greffon et la prise de greffe laissent des cicatrices apparentes plus ou moins visibles, en fonction du type et de la localisation.
“L’infirmier doit être attentif aux réactions verbales et non verbales du patient, bien en amont de la réfection du pansement et dès l’information donnée par le chirurgien.”
Si la perturbation de l’image corporelle est toujours évoquée lors de brûlures et de chirurgie cancérologique, elle est plus souvent « oubliée » en orthopédie et dans la prise en charge d’ulcères, alors qu’elle est pourtant présente. Les patients devront y être préparés.
L’apparence de la plaie change au cours des premières semaines et le patient n’est pas obligé de regarder lors du premier pansement, ni pendant cette période. Dans le cas contraire, il est important de lui expliquer que la greffe changera de couleur et se contractera.
L’infirmier doit être attentif aux réactions verbales et non verbales du patient, bien en amont de la réfection du pansement et dès l’information donnée par le chirurgien. Il est important d’évaluer la compréhension du patient, ses craintes et ses angoisses quant au changement de son apparence physique, d’accepter son refus de regarder lors du pansement, de lui permettre d’exprimer son ressenti et de l’accompagner dans l’acceptation.
>> LIRE AUSSI – Plaies : les règles d’une bonne cicatrisation >>
Greffe cutanée : à retenir
- Dépister la moindre complication dans les plus brefs délais et alerter.
- Dépister une anomalie de coloration traduisant une souffrance vasculaire.
- Dépister toute source de décollement de la greffe (sérome ou hématome) et/ ou infection.
- La principale complication est la nécrose d’origine vasculaire ou infectieuse.
- Prévenir toute lésion mécanique du greffon lors de la réfection du pansement en imbibant le pansement sans jet et en associant, si besoin, un savon antiseptique ou neutre lors du retrait du pansement.
- Nettoyer la greffe et le pourtour par tamponnement léger, ne pas frotter, assurer un bon maintien du pansement et ne pas provoquer de frottement lors de la mobilisation du membre greffé.
- Se référer à la prescription chirurgicale pour le choix du pansement primaire, au risque de compromettre la survie du greffon.
- Évaluer le risque de perturbation de l’image corporelle et accompagner le patient.
- Une greffe de peau n’est pas douloureuse, au contraire de la dermabrasion créée dans la zone de prélèvement.
Marianne SOULES
Infirmière, Cadre de santé formatrice
DU Plaies et Cicatrisation
Cet article est paru dans le n°34 d’ActuSoins Magazine (sept-oct-nov 2019)
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins
Sources :
• G.Magalon, R. Vanwijck. Du pansement à la chirurgie, Guide des plaies, p. 25 à 29. Ed. John Libbey 2003.
• M. Liot. Surveillance des lambeaux pédiculés et libres. http://eknygos.lsmuni. lt/springer/522/221-224.pdf
• Réseau, Espace Santé-Cancer, Rhône-Alpes. Prise en charge d’une personne bénéficiant d’une chirurgie réparatrice par lambeau de la période post opératoire à la sortie ; juin 2012. https://ressources-ra.fr/wp-content/uploads/2018/11/BPA-PEC1206CHIRREP.pdf
• Jane Holden. Top tips for skin graft and donor site management, wound essentials 2015, vol 10 no 2.
https://www.wounds-uk.com/download/resource/1277
• Elizabeth Shale. Skin Grafts, Information for patients – University Hospitals Birmingham, juin 2019. https://www.uhb.nhs.uk/Downloads/pdf/PiSkinGrafts.pdf
• Pauline Beldon, What you need to know about skin grafts and donor site wounds, wound essentials 2007, Volume 2










Vous devez être connecté pour poster un commentaire.