Au-delà du geste technique réalisé par les médecins ou les Infirmiers anesthésistes diplômés d’État (IADE), l’intubation trachéale repose sur une préparation et une surveillance rigoureuses où les infirmiers jouent un rôle clé. Aux urgences, en soins intensifs, en réanimation, au SMUR ou en salle de réveil, elle ne s’improvise pas : le savoir-faire garantit la sécurité et l’efficacité de la procédure.
Note de la rédaction : cet article a été publié dans le numéro 56 d’ActuSoins Magazine (mars-avril-mai 2025). Il n’a pas été mis à jour depuis cette date.
Intubation trachéale
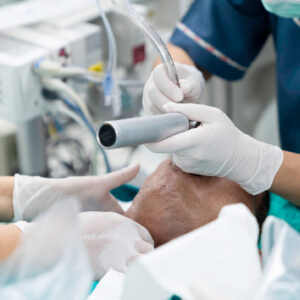
L’intubation trachéale est un geste médical visant à sécuriser les voies aériennes, fournir une assistance respiratoire et contrôler la ventilation et l’hématose. Elle est pratiquée en contexte d’urgence et de réanimation, ainsi que lors de certaines anesthésies générales au bloc opératoire pour garantir une assistance respiratoire efficace.
Cette procédure consiste à introduire un tube à travers la glotte en l’insérant par la bouche ou la narine. L’intubation trachéale permet donc de « cathétériser » la trachée. L’intubation orotrachéale (IOT) est le plus souvent privilégiée, car plus rapide et techniquement plus simple que l’intubation nasotrachéale (INT), généralement réservée aux chirurgies nécessitant un accès libre à la cavité buccale (ORL, stomatologie) ou aux situations d’intubation prolongée en néonatologie.
Ce geste est indiqué en cas d’arrêt cardio-respiratoire (ACR) et selon des critères prédéfinis en présence d’une insuffisance respiratoire aiguë, d’un état de choc, d’un trouble de la conscience ou dans le cadre d’une intervention chirurgicale. Il permet d’assurer la liberté des voies aériennes supérieures et constitue le seul moyen de protéger efficacement contre le risque d’inhalation du contenu gastrique.
De plus, l’intubation permet une ventilation assistée avec des paramètres ventilatoires adaptés afin de maintenir et de contrôler l’oxygénation (Spo2) et l’extraction de C02 (Capnographie) et elle facilite l’aspiration des sécrétions bronchiques. En situation d’ACR, elle offre l’avantage de permettre des compressions thoraciques ininterrompues, améliorant ainsi la qualité de la réanimation.
Compétences et matériel
L’anticipation et la préparation de cette procédure doivent être menées de façon méthodique. Pour les équipes peu habituées au geste, l’utilisation d’aides cognitives, telles que des check-lists du matériel et des drogues d’induction à préparer, peut s’avérer précieuse.
Le matériel d’intubation est vérifié quotidiennement, hors situation d’urgence, afin d’être toujours prêt à l’emploi. En anesthésie, la feuille d’ouverture de salle détaille notamment les éléments du plateau d’intubation. Le matériel à préparer est soumis à des recommandations et est identique d’un service à l’autre.
L’intubation est un geste médical réalisé par un médecin, ou un IADE, conformément au décret n° 2017-316 du 10 mars 2017 relatif aux actes infirmiers relevant de la compétence des IADE. La composition de l’équipe varie selon le contexte. Au bloc opératoire, l’équipe d’anesthésie est constituée d’un Médecin anesthésiste réanimateur (MAR) et d’un IADE. Aux urgences et en réanimation , l’intervention idéale mobilise trois professionnels : un MAR ou un médecin urgentiste accompagné d’au moins deux paramédicaux, l’un chargé de la préparation des drogues d’induction et l’autre en aide opératoire. En équipage SMUR , la configuration repose sur un médecin urgentiste, un infirmier ou un IADE, ainsi qu’un ambulancier ou un aide-soignant, selon les structures.
La maîtrise de la composition du plateau d’intubation et du déroulement de la procédure est essentielle pour optimiser la réalisation du geste.
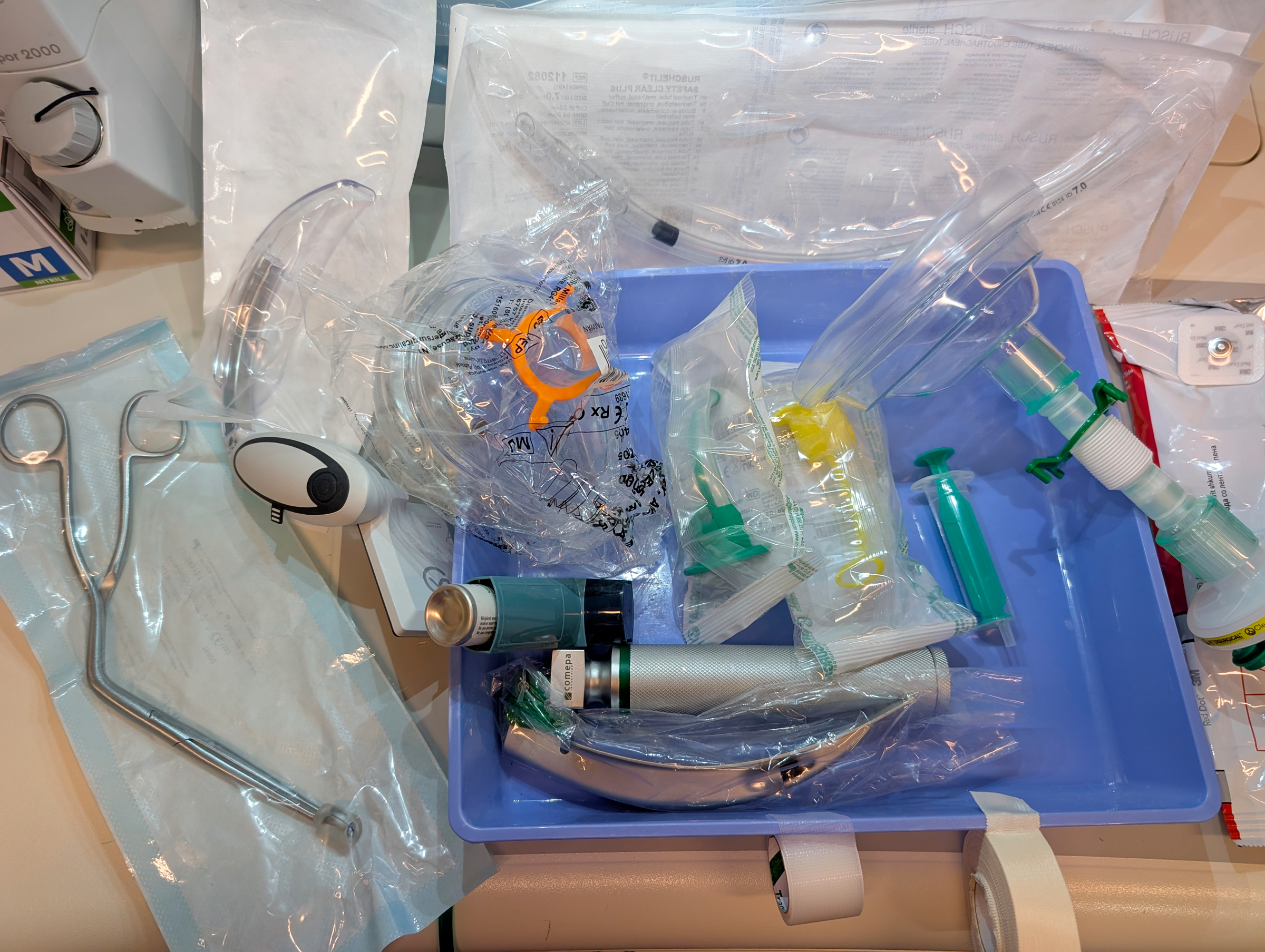
Matériel nécessaire à l’intubation
- Aspiration montée et fonctionnelle, sondes d’aspiration de différents calibres
- BAVU et masques (taille 4,5 ou 6 pour l’adulte) avec une source d’oxygène
- Filtre patient et raccord annelé
- Canules de Guedel
- Lames Macintosh ou Miller en plastique ou en métal (lames Mac 3 et 4 pour adulte)
- Manche de laryngoscope (différents types : standard, court pour obèse, fin en pédiatrie)
- Piles de rechange
- Sondes d’intubation (6,5 -7- 7 ,5 pour une femme ; 7-7,5 -8 pour un homme)
- Pince de Magyll
- Mandrin souple
- Mandrin long béquillé : Eschmann
- Seringue de 10ml
- Gel lubrifiant
- Lidocaïne spray
- Fixe sonde, sparadrap
- Stéthoscope
- Manomètre
- Capnographe
- Ventoline
Un chariot ou un kit d’intubation difficile doit être disponible à proximité, contenant des dispositifs supraglottiques comme le masque laryngé ou le fast-trach, ainsi que le matériel nécessaire à une cricothyroidotomie et un vidéolaryngoscope.
Intubation orotrachéale
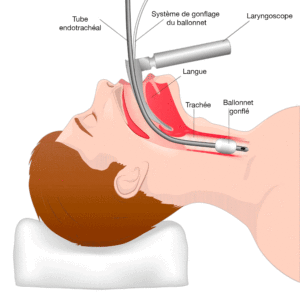
L’intubation orotrachéale est un geste technique effectué selon un protocole bien défini.
Avant l’intervention, le patient doit être correctement monitoré, avec une surveillance continue de la fréquence cardiaque, de la pression artérielle et de la saturation en oxygène. Un abord vasculaire fonctionnel doit être en place.
L’aspiration, préalablement testée pour s’assurer de son efficacité, est placée à droite de l’opérateur avec une sonde de gros calibre. Si le patient est installé sur un brancard ou un lit, la télécommande doit rester à portée de main : l’ergonomie de l’opérateur est essentielle pour faciliter le geste. Les conditions extrahospitalières rendent parfois l’installation plus complexe.
La position de la tête du patient peut être ajustée pour faciliter l’intubation : utilisation d’un rond de tête, légère hyperextension, position intermédiaire ou légèrement surélevée (position amendée de Jackson).
L’opérateur se place à la tête du patient et effectue une pré-oxygénation pour prévenir une désaturation lors des manœuvres d’intubation trachéale.
La sonde d’intubation, toujours à proximité, reste dans son sachet stérile jusqu’à son utilisation. La seringue est montée sur le ballonnet, préalablement testé. Une induction est obligatoire avant l’intubation, sauf en cas d’ACR. Au bloc opératoire, lors d’une chirurgie programmée, l’induction se fait avec un hypnotique, un morphinomimétique et, si nécessaire, un curare. En cas d’intubation en urgence, lorsque le patient a l’estomac plein, une Induction séquence rapide (ISR) doit être réalisée. Cette méthode implique l’utilisation d’un agent hypnotique et un curare de bref délai d’installation et de courte durée d’action, ou antagonisable immédiatement.
Une fois le patient endormi, l’opérateur prend le laryngoscope de la main gauche et introduit la lame dans la bouche par la commissure labiale droite, tout en réclinant la langue vers la gauche. Il place l’extrémité de la lame dans le sillon glosso-épiglottique et effectue un geste de traction vers les pieds du patient pour exposer la glotte. Une lame standard est conçue avec un rebord pour refouler la langue sur le côté gauche et permet une bonne visualisation du larynx grâce à son coté ouvert.

L’opérateur introduit ensuite la sonde d’intubation avec la main droite, en la guidant par la commissure labiale droite, sous contrôle visuel. La sonde doit franchir les cordes vocales jusqu’au repère noir situé à 1cm au-dessus du ballonnet, lequel doit dépasser l’espace glottique. Dès que la sonde est en place, le ballonnet est gonflé, puis la sonde est connectée au BAVU ou au respirateur. La sonde doit être maintenue en place jusqu’à sa fixation.
Avant de fixer la sonde, plusieurs critères doivent être vérifiés pour s’assurer de son bon positionnement. Le bon positionnement est contrôlé par plusieurs items : la présence de buée dans le tube, la visualisation du passage de la sonde au travers de la glotte, une ampliation thoracique et l’absence de distension gastrique, l’auscultation pulmonaire bilatérale, la présence d’une capnie au-delà de six cycles et une amélioration de la saturation en oxygène. Le contrôle radiologique vient confirmer la position de la sonde.
Une fois le positionnement confirmé, la sonde est fixée en notant le repère au niveau des arcades dentaires supérieures. Les yeux du patient sont fermés pour éviter toute lésion cornéenne. Ce geste est effectué le plus tôt possible : au bloc opératoire, après l’induction et avant l’intubation. Le contrôle de la pression du ballonnet assurant l’étanchéité des voies aériennes est impératif. Il est effectué avec un manomètre et doit se situer pour un adulte entre 25 et 30 cmH₂O.
Tout au long du geste, la surveillance clinique du patient et des paramètres vitaux est essentielle.
Les paramètres du respirateur sont réglés par l’opérateur. Les drogues d’entretien pour la sédation doivent être prêtes et débutées rapidement.
Intubation orotrachéale : Difficultés
L’IOT est un acte courant pour les équipes anesthésiques entraînées, mais elle ne doit pas être banalisée, car elle représente une cause significative de morbi-mortalité. L’intubation en urgence concerne souvent des patients hypoxémiques et présentant une instabilité hémodynamique, ce qui en fait une procédure à haut risque de complications pouvant menacer le pronostic vital , telles que l’hypoxémie, les troubles du rythme ou l’inhalation du contenu gastrique. Contrairement à l’intubation prévue au bloc opératoire, l’intubation en urgence expose à des difficultés imprévues et à un taux plus élevé de complications. L’anticipation et l’optimisation de l’oxygénation et de l’hémodynamique tout au long de la procédure est primordiale.
L’élaboration d’algorithmes s’inscrit dans une démarche de maîtrise du risque. La Société française d’anesthésie et de réanimation (SFAR, www.sfar.org) recommande de s’appuyer sur des arbres décisionnels ou algorithmes pour optimiser la gestion d’un contrôle difficile des voies aériennes.
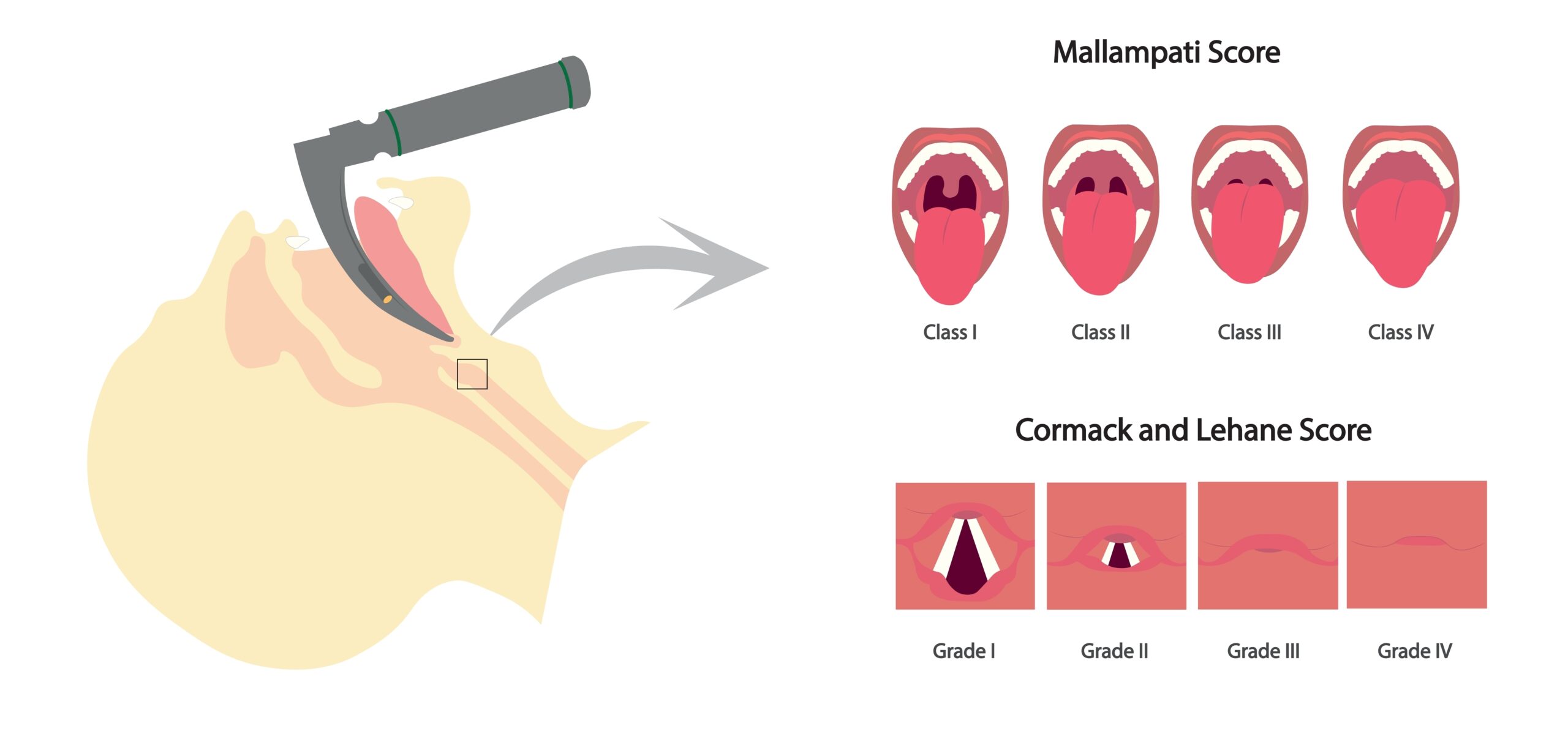
Selon les sociétés savantes, une intubation est considérée comme difficile après deux échecs de laryngoscopie directe par un opérateur entraîné. Pour réduire le taux d’échec, l’utilisation d’un vidéolaryngoscope est préconisée, soit dès la première tentative, soit en cas d’échec de la laryngoscopie directe (grade 2+ accord fort). Le vidéolaryngoscope permet une meilleure visualisation de la glotte et facilite procédure, rendant le geste moins traumatique. Cela contribue à diminuer le risque d’intubation difficile mais aussi le risque de bris dentaire et d’œdème laryngé.
Il existe des critères prédictifs d’intubation difficile recensés lors de la consultation d’anesthésie. Parmi eux, figurent un score de Mallampati de 3 ou 4, une petite ouverture de bouche (inférieure à 30mm), une distance thyro-mentonnière courte (inférieure à 65mm), des antécédents de Cormack 3 ou 4 ou d’IOT difficile, une rétrognathie, une mobilité cervicale limitée et un IMC supérieur à 35. Lors de la consultation pré-anesthésique ces critères sont évalués. Toutefois, en cas d’IOT en urgence, certains peuvent être diffciles, voire impossibles à examiner. Cependant, certains signes morphologiques tels que l’obésité, un cou court ou une petite ouverture de bouche, restent facilement repérables. En présence d’un traumatisme de la face ou du rachis, il convient de considérer l’intubation comme difficile. Pour faciliter l’évaluation du risque, il est possible de s’appuyer sur des scores avec acronymes simples, comme le MACOCHA ou le LEMON. Ces outils aident à adapter d’emblée la prise en charge et à privilégier l’utilisation de matériel spécifique en première intention pour minimiser le risque de complications. Ainsi, l’opérateur peut anticiper les difficultés potentielles et demander aux membres de l’équipe de préparer le matériel dédié, tel qu’un mandrin ou un fastach.
LEMON
Look externally (Facial trauma, large incisors, bearb or moustache, large tongue)
Evaluate 3-3-2 : incisor distance 3 Fingers, hyoid-mental 3 Fingers, thyroid to mouth distance 2 Fingers
Mallampati score supérieur ou égal à 3
Obstruction : Presence of any condition like epiglotitis, peritonsillar abscess, trauma
Neck mobility (limited neck mobility)
SCORE DE MACOCHA
Mallampati 3 ou 4 =5
Apnée du sommeil SAOS= 2
Raideur Cervicale =1
Ouverture de Bouche inférieure à 3cm= 1
Coma = 1
Hypoxémie inférieure à 80%= 1
Non Anesthésiste ou Anesthésiste non entraîné. Expérience au bloc opératoire <à 2 ans =1
Score supérieur ou égal à 3 : risque d’intubation difficile ou de complication
Surveillance et rôle infirmier

Les personnels paramédicaux jouent un rôle transversal important, tout au long de la procédure. En amont, ils assurent une vérification quotidienne de la présence et du bon fonctionnement du matériel d’intubation. Pendant le geste, ils participent en tant qu’aide opératoire, préparent les drogues d’induction et d’entretien, et assurent une surveillance rigoureuse de l’état clinique et des paramètres vitaux du patient.
Une fois le patient intubé, il est relié à un scope permettant une surveillance continue de ses paramètres vitaux et à un respirateur suppléant la ventilation. Les alarmes du scope et du respirateur doivent être réglées et étroitement surveillées, l’infirmier informe l’équipe médicale si nécessaire.
L’infirmier joue également un rôle clé dans le suivi quotidien du patient intubé. Il contrôle le repère aux arcades dentaires supérieures, qui doit être identique à celui noté lors de la pose de la sonde d’intubation. Il vérifie la qualité et la propreté de la fixation et la change si nécessaire. Il surveille également la pression du ballonnet, qui doit être maintenue entre 25 et 30cmH₂O chez l’adulte afin d’éviter à la fois les fuites en cas de sous pression (diminution de la protection des voies aériennes) et les lésions trachéales (ischémie tissulaire, plaies) en cas de surpression.
L’infirmier est aussi habilité à pratiquer une aspiration trachéale à travers la sonde d’intubation. Lors de chaque mobilisation, il est primordial de maintenir le tube, et la personne située à la tête du patient doit coordonner les manœuvres. Après chaque mobilisation, une auscultation pulmonaire est indispensable pour s’assurer que la sonde ne s’est pas déplacée.
Il existe pour déceler l’origine d’un quelconque problème hypoxique post intubation trachéale un acronyme : le DOPES. Le DOPES signifie Déplacement ou Obstruction de la sonde endotrachéale, Pneumothorax ou autres causes pulmonaires tel que le bronchospasme, une défaillance de l’Équipement ou un défaut de Sédation. En cas d’alarmes de surpression ou de fuites sur le respirateur, d’alarmes sur le scope avec désaturation, en cas de cyanose centrale, le DOPES permet de façon rapide et méthodique de cibler la cause hypoxique et d’agir en conséquence.
Aurélie Fouquier, IADE au SMUR du CH Simone Veil (95),
instructeur Epals et formatrice simulation
Je m'abonne à la newsletter ActuSoins
Cet article a été publié dans ActuSoins Magazine
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Pour s’ abonner au magazine, c’est ICI















Vous devez être connecté pour poster un commentaire.