Plaies de prothèse : quel est le rôle de l’infirmière dans la détection des infections sur prothèses articulaires ?
Les prothèses articulaires représentent une part importante des interventions en chirurgie orthopédique. Parmi les complications potentielles, la plus redoutée est l’infection. Quels sont les signes évocateurs ? Quels sont les points clés de la surveillance ? Zoom sur le rôle majeur de l’infirmière en post-opératoire.
[signinlocker id="343225"]
A la suite de la pose d’une prothèse articulaire, une complication infectieuse est peu fréquente, survenant en moyenne dans 1-2 % des cas. Mais il s’agit d’une complication grave, mettant en jeu le pronostic fonctionnel de l’articulation, et parfois, notamment en cas de comorbidités, le pronostic vital du patient. Seul un diagnostic précoce permet de proposer, de façon rapide, une prise en charge thérapeutique adaptée. La modification des prises en charge, notamment les protocoles de type RAAC (Récupération Améliorée Après Chirurgie), voire ambulatoire, rendent les sorties plus précoces avec des consultations médicales plus espacées, majorant l’importance de la prise en charge infirmière. Actuellement, toutes les articulations ou presque peuvent être prothésées, même si les plus fréquentes restent celles de hanche, de genou et d’épaule.
Leur but est de restituer la fonction articulaire altérée par des pathologies aussi différentes que l’arthrose, des fractures, des tumeurs ou des pathologies inflammatoires comme la polyarthrite rhumatoïde. L’ensemble des prothèses comporte une ou plusieurs pièces fixées à l’os de manière chimique (prothèses cimentées) ou biologique (prothèses sans ciment). En dehors de complications mécaniques comme l’usure, le descellement ou les fractures péri-prothétiques, la complication la plus redoutée par les chirurgiens et les patients est l’infection.
>> LIRE AUSSI - Cicatrisation : les plaies et leurs évolutions >>
Sommaire
Physiopathologie
L’infection sur prothèse articulaire peut survenir à tout moment depuis la pose des implants. Initialement, le mode de contamination est péri-opératoire et survient le plus souvent à partir de germes présents sur la peau du patient. Les germes en cause sont très variables. Le tableau clinique est le plus souvent assez bruyant, se manifestant par des signes locaux évocateurs, plus ou moins associés à des signes généraux (voir p. 16). Ce type d’infection précoce post-opératoire survient le plus souvent dans les trois mois après la pose d’une prothèse et est assez facile à diagnostiquer.
[dropshadowbox align="center" effect="lifted-both" width="auto" height="" background_color="#ffffff" border_width="1" border_color="#dddddd" ]Si le diagnostic des infections chroniques ou secondaires est principalement médical, le diagnostic d’une infection précoce postopératoire peut souvent être évoqué par l’infirmière en charge du patient.[/dropshadowbox]
Si l’infection n’est pas maîtrisée ou est causée par un germe moins virulent, le tableau est celui d’une infection chronique. Les signes cliniques évocateurs sont moins francs et le chirurgien sera mis en alerte, par une prothèse qui n’a jamais réellement soulagé le patient, par certains types de douleurs, par des modifications progressives mais assez rapides de la fixation des implants. Le tableau est donc celui d’un dysfonctionnement prothétique. Le diagnostic est le plus souvent assez complexe à effectuer.
Le dernier type d’infection est l’infection dite secondaire ou anciennement hématogène. Le tableau typique est celui d’une prothèse articulaire donnant satisfaction dont le résultat se dégrade brutalement, de façon concomitante à une infection dans un autre site qu’il soit général (pulmonaire, ORL, dentaire, urinaire ou digestif…) ou localisé (abcès cutané, érysipèle, mal perforant chez un patient diabétique…). Le tableau est celui « d’une tempête dans un ciel serein » avec un diagnostic clinique assez facile, même si la prise en charge thérapeutique est plus complexe et moins consensuelle.
Si le diagnostic des infections chroniques ou secondaires est principalement médical, le diagnostic d’une infection précoce post-opératoire peut souvent être évoqué par l’infirmière en charge du patient, quel que soit le parcours hospitalier ou en soins de ville. Il est donc important que l’infirmière connaisse les signes d’alerte et la conduite à tenir en cas de suspicion d’infection précoce sur prothèse.
Infections sur prothèses articulaires : plusieurs phases
La contamination de l’articulation se fait dans la période péri-opératoire et reste possible malgré les précautions développées et utilisées pour les limiter. Les germes vont initialement se multiplier puis recouvrir le matériel prothétique. Parallèlement à leur multiplication, beaucoup de germes vont sécréter un biofilm qui va recouvrir les implants prothétiques, agissant comme un film protecteur pour les germes et entraînant la pérennité de l’infection. L’infection diffuse alors dans l’articulation aux parties molles (synoviale puis capsule articulaire) et peut diffuser à terme dans l’os (ostéo-arthrite).
>> LIRE AUSSI - L’antiseptique est-il systématique dans le soin des plaies ? >>
Infections sur prothèses articulaires : Le traitement médico-chirurgical
De façon schématique, tant que les germes ne sont pas inclus dans le biofilm, la guérison de l’infection peut-être obtenue avec une chance de conserver la prothèse. Au delà, seul le changement complet des implants articulaires peut permettre de guérir l’infection. Malheureusement, et de façon indépendante à la guérison proprement dite de l’infection, la réalisation d’un changement de prothèse articulaire, même précoce, modifie souvent le pronostic fonctionnel en altérant les résultats cliniques de la prothèse. Le délai maximum de possibilité d’un traitement conservateur, le plus souvent retenu, est celui d’un mois à partir de la date opératoire et non à partir du début des signes de l’infection.
>> LIRE AUSSI - Les pansements et leurs utilisations >>
Cicatrisation normale et surveillance
L’évolution normale après la pose d’une prothèse articulaire est la surveillance. Elle va porter sur plusieurs éléments.
Sur le plan général, si les suites immédiates peuvent être marquées par une fièvre pouvant être parfois élevée, cette dernière est décalée de 24 à 48 heures et est transitoire. Liée à la résorption de l’hématome, elle dure 24 à 48 heures et au maximum une semaine.
Les bilans biologiques sont initialement perturbés avec notamment une protéine C réactive (CRP) élevée, parfois de façon importante, qui se normalise progressivement sur un mois environ.
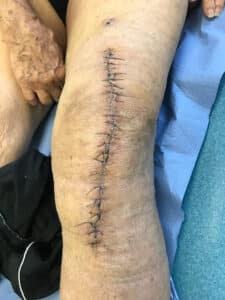
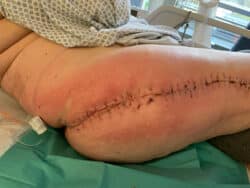
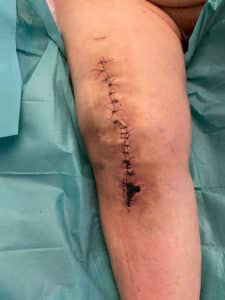
La plaie doit être propre, non inflammatoire, non douloureuse au toucher et être d’emblée sèche (photo 1). Dans la pratique, et notamment en l’absence de drainage, la plaie est souvent initialement productive avec un écoulement sanglant, voire devenant séreux, et les berges peuvent être légèrement rouges. La durée à partir de laquelle ces signes deviennent anormaux est souvent empirique et peut varier selon les chirurgiens. On peut retenir comme estimation une durée de 4 à 10 jours au maximum (photos 2 et 3).
Dans quelques cas, le plus souvent chez des patients prenant des anticoagulants ou des antiagrégants, il peut survenir un hématome d’expression différée apparaissant sous la forme d’une ecchymose ou d’une tuméfaction visible après 4 à 5 jours. Il arrive alors, notamment après un effort de marche ou de rééducation, que le patient évacue un hématome. Si cet hématome se tarit de manière rapide en 24 à 72 heures, une surveillance prolongée doit toutefois être proposée, l’évacuation spontanée secondaire de l’hématome étant susceptible de contaminer la prothèse, par la mise en relation de l’extérieur avec l’intérieur de l’articulation.
>> LIRE AUSSI - Plaies : les règles d’une bonne cicatrisation >>
Quand et pourquoi s’inquiéter ?
Détecter précocement une infection de prothèse peut, comme on l’a vu, permettre le sauvetage de l’implant initial et favoriser un résultat fonctionnel supérieur. Si l’implant doit être changé, cette détection précoce peut participer à une sévérité moindre de l’infection au plan général.
Le rôle de l’infirmière est donc de s’inquiéter en cas d’évolution anormale du patient, devant un ou plusieurs signes évocateurs d’infection tels que :
-
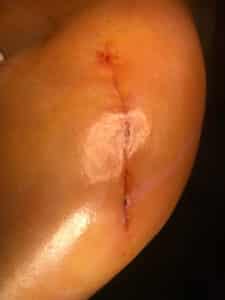
la persistance d’une fièvre prolongée, en dehors d’autres complications comme une complication thromboembolique ; - l’ouverture secondaire d’une plaie initialement bien cicatrisée, que le liquide soit séreux, purulent ou sanglant. Il s’agit alors d’une fistulisation qui se fait sur le trajet de la plaie initiale ou à distance (photo 4) ;
- la persistance prolongée d’un écoulement cicatriciel clair ou sanglant et purulent ou non purulent ;
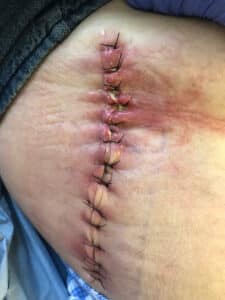
- l’apparition d’une rougeur péri-cicatricielle même sans douleur et notamment si elle a tendance à s’agrandir (photo 5) ;
- la modification de la douleur locale, avec une ré-augmentation, surtout si elles ne sont pas calmées par les antalgiques initialement efficaces, après avoir éliminé une complication mécanique comme une luxation de prothèse de hanche.
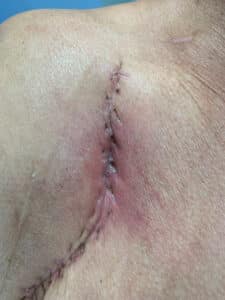
Photo 5 ©DR
Ces signes doivent conduire à une évaluation médicale rapide. En théorie, le patient devrait être revu de façon rapide par son chirurgien ou un membre de son équipe. Toute autre prise en charge, sauf si elle est faite par des praticiens expérimentés dans le suivi des prothèses articulaires et de leurs complications, risque de conduire à une sous estimation des lésions, la prescription d’examens complémentaires inutiles, voire d’une antibiothérapie à l’aveugle qui risque de décapiter l’infection, en empêchant le diagnostic bactériologique. Le risque est alors de favoriser un échec thérapeutique, même si une reprise chirurgicale est secondairement proposée.
>> LIRE AUSSI - L'odeur des plaies par Isabelle Fromantin : les visios d'ActuSoins >>
La nécrose cicatricielle
Un cas particulier est la survenue d’une nécrose cicatricielle, survenant principalement après les prothèses de genou. Elle est liée à la fragilité du réseau vasculaire de la peau du genou qui peut être interrompu, soit en raison d’antécédents locaux traumatiques ou chirurgicaux, soit en raison des gestes nécessaires à la pose de la prothèse ou d’un problème technique lors de la réalisation de la voie d’abord. Toutes les nécroses ne sont pas à considérer comme un signe d’infection et la détersion systématique est à proscrire.
[dropshadowbox align="center" effect="lifted-both" width="auto" height="" background_color="#ffffff" border_width="1" border_color="#dddddd" ]Toutes les nécroses ne sont pas à considérer comme un signe d’infection et la détersion systématique est à proscrire.”[/dropshadowbox]
Nécrose sèche
Une nécrose sèche comporte une plaque de taille plus ou moins importante, noire, cartonnée, sans mobilité et sa périphérie avec la peau saine est étanche et sans écoulement (photo 6). La tendance habituelle visant à une détersion par différents types de pansement, plus ou moins associés à une excision mécanique est à proscrire.
Cette nécrose sèche, agissant comme un pansement biologique, doit être préservée et un pansement sec est alors suffisant. Il est également nécessaire de mettre le patient au repos avec arrêt de la rééducation, voire une immobilisation du genou par une attelle amovible de genou. A distance, cette nécrose va se décoller de manière progressive avec un petit liseré de décollement pour aboutir à une mobilisation complète de la plaque de nécrose au dessus d’un sous-sol en règle propre.
L’évolution défavorable, le plus souvent en cas de prise en charge d’emblée agressive de la plaque de nécrose, est liée à sa détersion avant la cicatrisation sous jacente, exposant les plans profonds du genou et parfois d’emblée la prothèse.
>> LIRE AUSSI - Nécroses cutanées : quand et comment les conserver ? >>
Nécrose humide et décollée
Lors d’une nécrose d’emblée humide et décollée, il faut considérer qu’il s’agit d’une infection probable et adresser rapidement le patient à son chirurgien pour réévaluation et prise en charge.
La localisation de la nécrose est également importante à prendre en compte en raison de l’anatomie sous jacente. Une nécrose d’allure superficielle dans la partie supérieure du genou au dessus de la rotule n’est pas trop inquiétante car c’est, en profondeur, une zone musculaire isolant la prothèse. La zone en regard de la rotule est une zone composée essentiellement des tissus fibreux et non musculaires qui se défendent moins bien contre l’infection. Dans la partie basse entre la pointe de la rotule et la tubérosité antérieure du tibia, les plans profonds sont constitués de tissus fibreux et une désunion profonde, permettant alors la contamination de la prothèse, n’est pas rare. La survenue d’une vraie nécrose à distance de la chirurgie peut donc favoriser une infection.
Conclusion
La connaissance de l’évolution habituelle d’une plaie chirurgicale après prothèse articulaire permet de dépister les plaies d’évolutions anormales. Un écoulement prolongé, une réouverture de la plaie, une fistulisation à distance, une rougeur cutanée évolutive, ou une majoration des douleurs sans point d’appel net, doit conduire l’infirmière à proposer une réévaluation chirurgicale en urgence différée. Les principes généraux exposés pour des prothèses, dans cet article, sont en général applicables après la pose de matériel d’ostéosynthèse en traumatologie, même si le pronostic et le traitement médical sont alors différents.
Marianne SOULES
Infirmière, Cadre de santé formatrice
DU Plaies et Cicatrisation
Abonnez-vous gratuitement à la newsletter Actusoins
Cet article est paru dans le n°35 d'ActuSoins Magazine (sept-oct-nov 2020)
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d'informations professionnelles, de reportages et d'enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins pour 14€90/an
Références :
• HAS, Prothèse de hanche ou de genou : diagnostic et prise en charge de l’infection dans le mois suivant l’implantation, Argumentaire, mars 2014
• O. Borens, F. Nussbaumer R. Baalbaki, A. Trampuz, Diagnostic et traitement des infections d’implants orthopédiques, Revue Médicale Suisse, décembre 2009, www.revmed.ch
• M. Eyer P. Sendi, Infections de prothèse articulaire: aspects pratiques à l’attention du médecin de premier recours, Revue Médicale Suisse, octobre 2014, www.revmed.ch
[/signinlocker]
Avec Simply Vitale 4.0, Cegedim Santé offre aux infirmier(e)s, une autre vision de leur journée sur une nouvelle tablette plus performante. |  |
| Plébiscitée depuis 11 ans par plus de 12.000 infirmier(e)s libéraux, Simply Vitale ne cesse d’évoluer pour optimiser le quotidien des IDEL et répondre aux exigences de leur métier en termes d’organisation, de mobilité et de travail en équipe. Demander une démo |
|