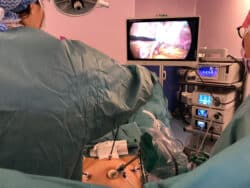
Grâce à l’insertion de trocarts à travers la paroi abdominale, la cœlioscopie consiste en la création d’un pneumopéritoine par insufflation de CO2, permettant la réalisation d’un geste chirurgical dans la cavité péritonéale. A noter, le CO2 est un gaz inodore, incolore, bon marché et non inflammable.
L’espace de travail ainsi créé permet au chirurgien d’effectuer divers actes opératoires (digestif, gynécologique, urologique) dans la cavité abdominale et pelvienne, sans effectuer une large ouverture pariétale, contrairement à une laparotomie (incision plus ou moins importante de la paroi abdominale). Au travers des trocarts, différents instruments peuvent être introduits dans la cavité abdominale : un cœlioscope (caméra) relié à un écran qui permet au chirurgien de réaliser son intervention avec beaucoup de précision, divers instruments chirurgicaux (ciseaux, pinces, instruments de coagulation, porte-aiguille, bistouri…) et un système d’aspiration lavage-irrigation.
Une cœlioscopie se déroule sous anesthésie générale et nécessite une intubation orotrachéale.
Cœlioscopie : Indications et contre-indications
La cœelioscopie peut être proposée en chirurgie programmée et concerne la chirurgie digestive (cholécystectomie, hernie inguinale, hernie hiatale, gastrectomie…), la chirurgie colorectale, la chirurgie urologique (néphrectomie par voie rétro-péritonéale), la chirurgie bariatrique (Sleeve, By Pass), la chirurgie gynécologique (kyste de l’ovaire, ovariectomie, hystérectomie, bilan de stérilité, cure d’endométriose, curage lombo-aortique…).
La coelioscopie est aussi indiquée dans le contexte de l’urgence et concerne des interventions telles que l’ulcère perforé, l’appendicectomie, la péritonite, la grossesse extra-utérine, la torsion d’ovaire, l’occlusion intestinale, la hernie étranglée, un traumatisme abdominal en l’absence d’hémopéritoine massif…
La cœlioscopie est préconisée lors d’interventions chirurgicales dans deux contextes différents :
- à visée diagnostique ; notamment pour une biopsie, afin d’établir le diagnostic d’une pathologie en recherchant d’éventuelles lésions au niveau des organes de l’abdomen ou de la région pelvienne ;
- à visée thérapeutique en intervenant sur les organes de la cavité abdomino-pelvienne.
Dans certaines situations, une intervention chirurgicale, prévue initialement sous cœlioscopie, peut nécessiter le moment venu de pratiquer une ouverture de l’abdomen ou une « laparoconversion ».
Les contre-indications absolues sont multiples comme l’urgence extrême, l’insuffisance cardiaque décompensée, l’hypovolémie sévère, l’hypertension intracrânienne, le pneumothorax spontané récidivant, la dérivation ventriculo-péritonéale, l’emphysème bulleux, un trouble de la coagulation, un glaucome aigu ou une grossesse à un terme avancé.
Les avantages de la cœlioscopie
Contrairement à une laparotomie qui peut entraîner des répercussions respiratoires postopératoires, un premier lever retardé ou des complications du décubitus et thromboemboliques importantes, les avantages de la cœlioscopie sont multiples. Elle permet une meilleure vision du site opératoire et un geste très précis. Elle diminue la douleur, l’iléus et la morbidité postopératoires. La paroi abdominale étant préservée, l’entrée des germes pendant l’intervention est limitée et donc le risque d’infectieux clairement réduit. La durée d’hospitalisation est écourtée ainsi que la période de convalescence. La réhabilitation postopératoire précoce est plus rapide.
Enfin, le bénéfice esthétique est incontestable avec une diminution de la taille de la cicatrice et surtout une moindre fragilisation de la paroi abdominale.
Néanmoins, cette technique comporte des risques, liés notamment à la création du pneumopéritoine.
Les complications de la cœlioscopie
Comparée à une chirurgie avec laparotomie, la chirurgie sous cœlioscopie diminue clairement les complications postopératoires. Néanmoins, même si elles sont rares, l’incidence des complications est très variable en fonction du type de l’acte chirurgical et de l’expérience du chirurgien.
Les complications peropératoires de la cœlioscopie
Heureusement exceptionnelles, elles imposent une surveillance attentive pendant toute la période peropératoire, plus particulièrement lors de l’introduction des trocarts et lors de l’insufflation et de l’exsufflation du pneumopéritoine.
Lors de l’introduction des trocarts, il existe un risque de complications hémorragiques par perforation d’un organe creux ou d’un gros vaisseau. Ce risque est prévenu par la technique de « l’open coelio » qui consiste à inciser et disséquer jusqu’au péritoine avant d’insérer le trocart insufflateur. Le patient est averti, qu’en cas de complications majeures, un risque de conversion en laparotomie est toujours possible.
La cœlioscopie expose au risque d’insufflation extrapéritonéale (pré ou rétropéritonéale) mais également intravasculaire (embolie gazeuse) ou sous-cutanée (emphysème).
L’embolie gazeuse correspond à un passage intravasculaire de CO2 lors d’une brèche vasculaire ou d’un organe richement vascularisé. C’est une urgence absolue entraînant très rapidement un collapsus cardio-vasculaire.
L’emphysème sous cutané, caractérisé par des crépitations neigeuses sous-cutanées au niveau cervical, est lié à un mauvais positionnement de l’insufflateur ou à une manipulation accidentelle. Assez fréquent mais sans gravité, il se résorbe en quelques heures mais peut être responsable de douleur persistante en postopératoire.
Il existe aussi un risque de pneumomédiastin ou de pneumothorax lié à une pression intraabdominale trop importante ou à un geste chirurgical proche de la jonction entre le diaphragme et l’œsophage.
L’insufflation intrapéritonéale de gaz sec et non réchauffé ainsi que les lavages par des liquides froids entraînent une déperdition calorique au cours de la chirurgie cœlioscopique au moins égale à celle d’une laparotomie.
L’hypothermie peropératoire induite est responsable d’une baisse de la réponse immunitaire avec retard de cicatrisation et formation d’abcès, de l’augmentation des troubles de coagulation et de l’augmentation de la morbidité cardiovasculaire en phase de réveil. La surveillance de la température centrale et la lutte contre l’hypothermie sont indispensables lors des gestes longs.
Les complications postopératoires cœlioscopie
La complication hémorragique est toujours présente et s’explique par une hémostase insuffisante ou un lâchage de suture. Elle nécessite souvent une reprise chirurgicale.
La douleur postopératoire résulte de trois composantes :
- la douleur pariétale due à une irritation/inflammation de la séreuse péritonéale lié au CO2 ;
- la douleur viscérale par lésion tissulaire directe (dissection tissulaire, électrocoagulation, ligature, points d’insertion des trocarts…) qui est responsable d’une douleur postopératoire, facilement maîtrisable par les antalgiques des paliers un à trois ;
- la douleur scapulaire, fréquente et imputable à la présence résiduelle de CO2 entre la coupole diaphragmatique droite et le dôme hépatique, exerçant une traction du foie sur les ligaments phréno-hépatiques. D’où la nécessité d’une exsufflation soigneuse du pneumopéritoine qui doit être systématique en fin d’intervention.
Enfin, l’infiltration d’anesthésique local en intrapéritonéal ou au niveau des incisions de trocarts semble relativement efficace. Dans les suites de la chirurgie coelioscopique, les douleurs spastiques induites par l’iléus postopératoire sont moindres, avec une reprise rapide du transit.
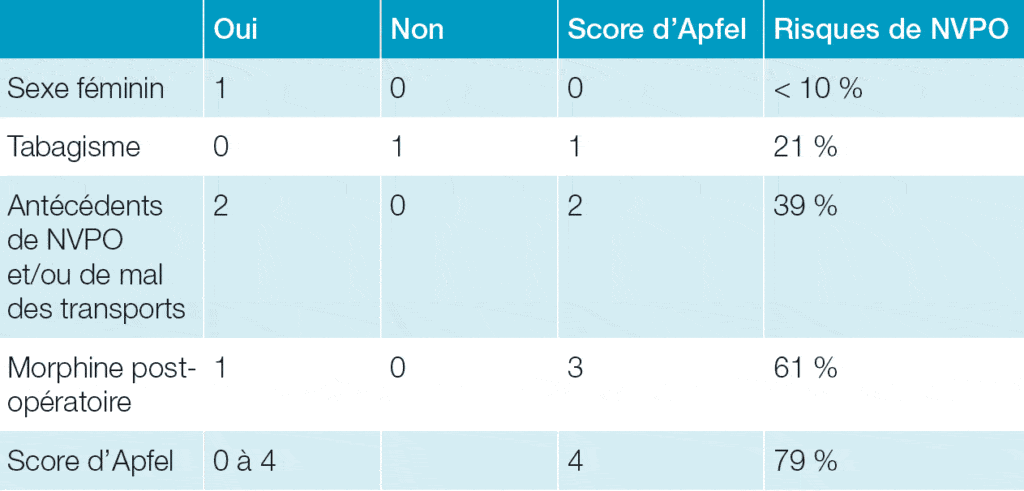
La chirurgie cœlioscopique favorise aussi la survenue de nausées et de vomissements postopératoires (NVPO). Afin de prévenir et de limiter leur incidence, l’utilisation d’antiémétiques (dropéridol, dexaméthasone, ondansétron) en per et postopératoire est systématique, particulièrement chez les patients ayant un score d’Apfel supérieur à deux, pour un confort optimal du patient (voir tableau).
En peropératoire, la stase veineuse induit par le pneumopéritoine et la position pendant l’intervention (proclive) favorise la maladie thromboembolique. Afin de prévenir les complications thromboemboliques, le port de bas de contention est indispensable, plus ou moins associé la prescription médicale (PM) d’héparine de bas poids moléculaire (HBPM) en postopératoire, en fonction du contexte chirurgical, de l’acte et de sa durée et des antécédents du patient.
Hors contexte infectieux localisé, comme la péritonite, les complications infectieuses restent rares.
La prise en charge infirmière
En préopératoire
L’infirmier (IDE) accueille le patient et vérifie son dossier médical (identité, antécédents médico-chirurgicaux, allergies, etc.) ainsi que la présence d’une carte de groupe sanguin et de la recherche d’agglutinines irrégulières (RAI) en cours de validité. Les premières constantes – fréquence cardiaque (FC), tension artérielle (TA), température – sont notifiées dans le dossier de soins. L’absence de bijoux, de prothèses dentaires, de lentilles de contact et de prothèses auditives est vérifiée. Sur prescription médicale, le traitement habituel du patient peut être délivré si nécessaire.
En postopératoire
Après une surveillance d’une à deux heures en salle de soins post interventionnelle, les soins postopératoires en service de chirurgie sont communs à tout acte chirurgical.
La surveillance paramédicale consiste à évaluer la conscience, les constantes hémodynamiques (FC, TA) et respiratoires (fréquence, rythme et amplitude respiratoires, saturation), la température, les effets secondaires liés à l’anesthésie (nausées, vomissements, somnolence, mal à la gorge après l’intubation), l’évaluation de la douleur et sa localisation, les nausées/vomissements, la diurèse, les pansements (intégrité, écoulement) et les drainages éventuels.
La recherche des complications reste une priorité. Les complications hémorragiques (instabilité hémodynamique, douleur, pâleur, saignement au niveau des incisions des trocarts ou des redons) nécessitent souvent une reprise chirurgicale, plus rarement une transfusion sanguine. Les complications infectieuses (fièvre, rougeur, douleur, écoulement purulent) sont rarissimes. Enfin, les complications thromboemboliques sont toujours à craindre et sont prévenues par le port de bas de contention, une mobilisation précoce du patient et éventuellement la prescription médicale d’HBPM, selon le contexte chirurgical et les antécédents du patient.
Le premier lever sera effectué dès que possible sur PM, sous réserve de constantes hémodynamiques correctes. La reprise de l’alimentation et des boissons sera fonction de la nature de l’intervention et après avis chirurgical.
Les PM seront mises en œuvre et toutes ces informations seront notifiées dans le dossier du patient
En fonction de la nature de l’intervention et du contexte, la sortie à domicile peut être envisagée le jour même de l’intervention (hospitalisation en ambulatoire), la durée d’hospitalisation moyenne variant de deux à cinq jours.
Conclusion
La prise en charge de patients opérés sous cœlioscopie a nettement réduit les complications postopératoires et concoure à améliorer de la réhabilitation postopératoire. Cette pratique répond à un triple enjeu : pour le patient, en termes de confort physique et psychologique, pour l’équipe pluridisciplinaire, en raison d’une optimisation de la prise en charge, et économique, du fait d’une diminution des complications et d’une réduction de la durée des séjours.
Laurence PIQUARD
Infirmière anesthésiste
Cet article est paru dans le n°34 d’ActuSoins Magazine (sept-oct-nov 2019)
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.














Vous devez être connecté pour poster un commentaire.