Procréation médicale assistée : un accompagnement au long cours
Concevoir un enfant peut s’avérer compliqué pour certains couples. Pour se faire aider, ils peuvent entrer dans le parcours de la Procréation médicale assistée (PMA), comme celui proposé par la clinique de La Muette (Ramsay Générale de Santé), dans le 16e arrondissement de Paris. Un cheminement au cours duquel les infirmières sont présentes du début à la fin de la prise en charge. Article paru dans le n°31 d'ActuSoins magazine (décembre 2018).
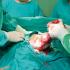
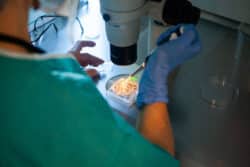
Sarah, infirmière au bloc opératoire, prépare le matériel pour le prélèvement ovocytaire. Une sonde endovaginale dotée d'un guide permettant de glisser l'aiguille de prélèvement est introduite dans le vagin de la patiente pour une aspiration du contenu des follicules. © Ayoub Benkarroum
Au cinquième étage de la clinique de La Muette, un couple arrive au service ambulatoire du centre de fertilité.
Il est accueilli par les infirmières et les aides-soignantes du service. « Cette femme vient pour une ponction ovocytaire, explique Sarah, infirmière depuis cinq mois dans le service. Nous sommes là pour les accompagner, nous nous devons d’être bienveillants, de respecter la confidentialité de la prise en charge. »
Pendant que les infirmières et aides-soignantes préparent la patiente pour le bloc opératoire, son conjoint monte au septième étage pour le recueil de sperme. Avant d’en arriver à cette étape, le couple a effectué une quantité d’examens afin de comprendre l’origine de leur difficulté à concevoir un enfant.
« Je reçois les couples dans mon cabinet libéral avant d’organiser leur prise en charge à la Muette, souligne le Professeur Renato Fanchin, gynécologue obstétricien, qui intervient à la clinique. Je cherche à comprendre les causes de leur difficulté à concevoir un enfant. Est-ce que cela vient de trompes perméables, de l’ovulation, d’un problème hormonal ? Toute une démarche de diagnostic doit être réalisée avant de finaliser la prise en charge et de proposer la PMA. »
Et d’ajouter : « Beaucoup de souffrance émane des patients. Ils ont un stress important, surtout la femme. Dans la prise en charge, il faut vraiment être dans l’humain. Le relationnel est fondamental, tout comme l’empathie, la confiance. Il faut les accompagner. »Un rôle d’accompagnement confirmé par Sarah : « le cœur de notre travail, c’est la communication. Il faut rassurer les patients, être à l’écoute, tout repose sur le relationnel. »
La préparation pour le bloc

Le Professeur Renato Fanchin, gynécologue obstétricien, qui pratique à la clinique de la Muette. © Ayoub Benkarroum
Un mois avant de venir à la clinique, la patiente effectue elle-même des injections afin de stimuler ses ovaires et donc la croissance de plusieurs follicules.
Plus il y a d’ovocytes mis en fécondation, plus il y a de chances d’obtenir un nombre satisfaisant d’embryons. La stimulation de l’ovulation favorise ainsi la sélection et le développement jusqu’à la maturation de plusieurs follicules dans les ovaires de la femme, qui sont en réalité sauvés de la dégénérescence.
« Avant que la patiente ne parte au bloc opératoire pour le prélèvement ovocytaire, nous prenons ses constantes, rapporte Clarisse, aide-soignante depuis dix ans à la clinique. Nous vérifions sa tension et sa température. Si la température est trop élevée, la patiente ne peut pas partir au bloc. Quant à la tension, elle nous permet aussi de voir si la femme est stressée ou non. »
Au septième étage, le conjoint est reçu par Corinne, la secrétaire médicale. « Je lui réexplique l’ensemble de la procédure,indique-t-elle. Il doit également me donner son consentement. Nous avons de nombreux consentements à recueillir de la part du couple et de nombreuses vérifications à effectuer. »
Corinne revoit également le couple avant le transfert embryonnaire, lorsque ce dernier est possible afin, là aussi, de recueillir de nouveau le consentement de chacun. « Ils doivent être présents tous les deux car je dois m’assurer que le couple est toujours d’accord pour la procédure, qu’il n’est pas séparé et que le mari est toujours vivant », précise-t-elle.
Le prélèvement ovocytaire sous anesthésie

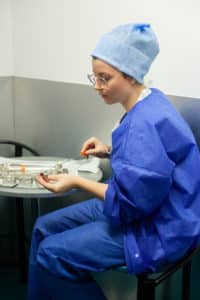
Doumia, étudiante en troisième année en soins infirmiers, en stage, sort de la chambre d'une patiente venue pour un prélèvement ovocytaire. Elle vient de vérifier sa tension en vue de l'intervention. © Ayoub Benkarroum
Lorsque la patiente est prête, elle descend au bloc opératoire pour le prélèvement. « Mon rôle est de l’accueillir,fait savoir Alexandra, infirmière au bloc. Je vérifie son identité et l’installe sur la table opératoire où va se dérouler le prélèvement. J’ai aussi pour rôle de préparer le matériel et d’assister le médecin. »
Le prélèvement ovocytaire, qui se déroule le plus souvent sous anesthésie générale, est entièrement guidé par une caméra. Une sonde endovaginale dotée d’un guide permettant de glisser l’aiguille de prélèvement est introduite dans le vagin de la patiente par le médecin qui pratique alors le prélèvement en aspirant le contenu des follicules des ovaires.
C’est l’infirmière qui s’assure ensuite que les tubes recevant les fluides folliculaires ne sont pas pleins et que la mallette qui contient les tubes est en permanence à 37 degrés afin que les fluides n’aient pas de choc thermique entre la température du corps et celle de l’extérieur. « L’infirmière doit également coller les étiquettes sur les tubes de prélèvements, informe Alexandra.Il s’agit d’une grosse responsabilité, car au moindre doute sur l’identité du prélèvement, le transfert n’a pas lieu. »
L’encadrement en salle de réveil
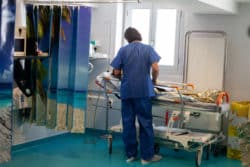
Le Pr Renato Fanchin, en salle de réveil, au chevet d'une patiente qui vient d'avoir un prélèvement ovocytaire. © Ayoub Benkarroum
Lorsque le prélèvement ovocytaire est terminé, il relève de la responsabilité du médecin d’apporter la mallette contenant les prélèvements au laboratoire situé au sixième étage de la clinique. Pendant ce temps-là, l’infirmière rhabille la patiente encore endormie et l’amène en salle de réveil.
Les patientes sont alors prises en charge par une autre infirmière. « La PMA représente la moitié de notre programme,rapporte Alexandra, infirmière en salle de réveil. La patiente est sous scope et mon rôle propre est de m’assurer qu’il n’y a pas de risque hémorragique lié au prélèvement et à l’anesthésie générale. »Pour la douleur, l’infirmière agit sous prescription médicale. « Je vérifie si un médicament a été donné au bloc et je regarde la fiche de l’anesthésiste,explique Alexandra. Entre l’infirmière de la salle de réveil et l’anesthésiste, il y a un vrai travail de collaboration. Il est toujours à proximité immédiate du bloc et prescrit aux infirmières les anti-douleurs pour les patientes. »
Au moment du réveil, l’infirmière est présente pour rassurer les patientes. « Nous sommes là aussi pour recontextualiser l’opération qu’elles viennent de vivre car il peut arriver que certaines souffrent d’une petite amnésie liée à l’anesthésie », indique Alexandra. Et d’ajouter : « généralement, elles veulent tout de suite savoir le nombre d’ovocytes qui a pu être prélevé et demandent des nouvelles de leur conjoint. »
Entre 30 et 40 % de réussite

La biologiste est en train de congeler un embryon. © Ayoub Benkarroum
Après le prélèvement, la patiente remonte au cinquième étage, au service ambulatoire. « Nous effectuons le premier lever, vérifions la miction, nous nous assurons que l’abdomen est souple et qu’il n’y a pas de saignement », énumère Sarah.
La patiente attend ensuite l’arrivée du chirurgien qui va l’informer du prélèvement effectué.
En parallèle, lorsque la ponction ovocytaire est effectuée ainsi que le recueil de sperme, les prélèvements sont réceptionnés par le laboratoire. « Les techniciens cherchent les ovocytes dans les fluides folliculaires, explique le Dr Anne-Marie Junca, biologiste, directeur-adjoint du laboratoire. Ensuite, les techniciens mettent les ovocytes en contact avec les spermatozoïdes. »
Deux techniques peuvent être utilisées. Avec la fécondation in vitro classique - technique qui a donné lieu à la première naissance en 1982 en France - les spermatozoïdes sont mis en contact avec l’ovocyte et les techniciens laissent la rencontre s’opérer « naturellement ».
Recherche et mise en culture des ovocytes par une biologiste. © Ayoub Benkarroum
Avec la technique de la micro-injection appliquée en France depuis 1992, le sperme est inséré dans l’ovocyte pour faciliter la fécondation. Cette technique est utilisée lorsque le sperme est de moins bonne qualité.
Au laboratoire, entre quatre et cinq techniciens travaillent quotidiennement et sont polyvalents : congélation, transfert, sélection des spermatozoïdes, recherche d’ovocytes. « En fonction des dossiers, nous savons en amont la technique qui va être utilisée pour le couple »,précise le Dr Junca.
Dès le deuxième jour, il est possible de voir débuter la fécondation. Lorsqu’elle a lieu, entre le deuxième et le cinquième jour, l’embryon est transféré dans l’utérus de la femme, au laboratoire de la clinique, par le médecin qui a pratiqué le prélèvement ovocytaire.
« Comme le médecin peut avoir prélevé plusieurs ovocytes, nous pouvons obtenir plusieurs embryons,souligne le Dr Junca. Mais généralement, nous ne transférons qu’un seul embryon dans le corps de la femme, notamment lorsqu’elle a moins de 35 ans. Si la femme est plus âgée, nous pouvons décider d’en implanter plusieurs, mais nous ne privilégions pas cette solution car cela peut donner lieu à des grossesses gémellaires qui restent des grossesses à risque. »

Observation d'un embryon dans l'incubateur par la biologiste. © Ayoub Benkarroum
Douze jours après le transfert d’embryon, le couple peut effectuer un test de grossesse. En France, les couples bénéficient de quatre tentatives de PMA prises en charge par la sécurité sociale, et ce jusqu’à l’âge de 43 ans. S’ils veulent en réaliser davantage, c’est à leurs frais. Lorsqu’ils parviennent à concevoir un enfant, les compteurs retombent à zéro.
S’il reste des embryons mais que le couple ne souhaite plus les utiliser, ils peuvent soit en demander la destruction, soit les donner à la recherche mais uniquement dans le secteur public - ce qui contraint les hôpitaux privés à les transférer -, soit les donner à un couple stérile. « Il y a généralement entre 30 et 40 % de réussite », conclut le Dr Junca.
Laure Martin
Abonnez-vous gratuitement à la newsletter Actusoins
Cet article est paru dans le n°31 d'ActuSoins Magazine.

ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d'informations professionnelles, de reportages et d'enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Abonnez-vous au magazine Actusoins pour 14€90/an
Avec Simply Vitale 4.0, Cegedim Santé offre aux infirmier(e)s, une autre vision de leur journée sur une nouvelle tablette plus performante. |  |
| Plébiscitée depuis 11 ans par plus de 12.000 infirmier(e)s libéraux, Simply Vitale ne cesse d’évoluer pour optimiser le quotidien des IDEL et répondre aux exigences de leur métier en termes d’organisation, de mobilité et de travail en équipe. Demander une démo |
|