La gastro-entérite est une infection du tube digestif, touchant les muqueuses qui tapissent la paroi de l’estomac, de l’intestin grêle et du côlon. Elle est très fréquente chez l’enfant. Elle associe un ou plusieurs symptômes parmi lesquels : une diarrhée, d’éventuels maux de ventre à type de crampes ou maux d’estomac, des nausées, une perte d’appétit, des vomissements d’apparition brutale – cependant ces derniers peuvent être absents ou peu nombreux –, de la fièvre, en général modérée, mais parfois supérieure à 39 °C et de la fatigue.
Dans la majorité des cas, l’évolution est favorable en quelques jours même si les diarrhées peuvent persister pendant une à deux semaines, les autres symptômes étant généralement de courte durée.
La gastro-entérite, chez un adulte en bonne santé, est habituellement responsable d’un simple désagrément avec un inconfort de courte durée. En revanche, chez les très jeunes enfants, la perte d’électrolytes et de liquides provoquée par les vomissements mais surtout par les diarrhées intenses peut être grave, du fait d’une déshydratation rapide. Dans le monde, on estime que 1,5 million d’enfants meurent chaque année de gastro-entérite infectieuse. La mortalité liée à la gastro entérite (ou diarrhée aiguë) représente 20 % de tous les décès d’enfants âgés de moins de cinq ans dans les pays en voie de développement. En France, elle serait responsable d’une vingtaine de décès par an.
Le nourrisson est particulièrement sensible à la déshydratation. En effet il est incapable d’exprimer la soif ou de la satisfaire par lui-même. Ses besoins liquidiens de base sont plus importants en raison d’un niveau métabolique plus élevé et les pertes par évaporation sont plus importantes du fait d’un rapport surface corporelle sur volume plus élevé. Cette particularité du nourrisson et du jeune enfant impose de prendre au sérieux tous les symptômes typiques de la gastro-entérite et plus particulièrement les diarrhées aiguës.
Gastro entérite : Rotavirus et autres causes possibles
Cette infection peut être due à plusieurs causes. Dans la grande majorité des cas – environ 90 % des cas –, la gastro-entérite est liée à un virus, un rotavirus et plus rarement un adénovirus. Le rotavirus est l’agent infectieux le plus fréquemment rencontré chez le nourrisson et le jeune enfant. La contagion se fait par l’eau, les selles ou encore les mains souillées. De plus, l’enfant gardé en collectivité est particulièrement exposé à ces modes de contamination, notamment lors des épidémies en automne et en hiver.
Moins fréquemment, l’infection peut être due à une bactérie ayant contaminé les aliments, de type Campylobacter, salmonelle et plus rarement Shigella ou Escherichia coli entérohémorragique, pouvant être à l’origine de complications hémorragiques. Ce type de contaminationbactérienne est liée majoritairement à un séjour dans un pays où l’hygiène est plus faible (« turista » du voyageur). Enfin, beaucoup plus rarement, la contamination peut être liée à un parasite tel que les Giardias ou un champignon comme le Candida.
La gastro-entérite était, encore récemment, une des causes les plus fréquentes d’hospitalisation en pédiatrie, avec une durée moyenne d’hospitalisation de 2,5 jours. Depuis quelques années, le nombre d’hospitalisations a chuté, en raison d’une meilleure prise en charge précoce, de la systématisation de l’introduction des solutés de réhydratation orale (SRO) et de la mise en circulation de la vaccination contre le rotavirus chez les nourrissons.
L’évolution favorable de la maladie se caractérise par une disparition des symptômes en quelques jours et ne nécessite aucun examen complémentaire. Cependant, si les symptômes s’avèrent sévères ou durent plus de 48 heures, l’analyse d’échantillons de selles peut être préconisée. La sévérité des symptômes nécessite une consultation médicale, voire une hospitalisation.
La gastro-entérite sévère entraîne en effet une déshydratation et un déséquilibre de la biochimie sanguine (électrolytes), en raison de la perte de liquides corporels dans les vomissements et les selles, et peut s’avérer très grave. La déshydratation aiguë est donc une situation d’urgence à laquelle il faut être vigilant.
Gastro-entérite : les signes de déshydratation
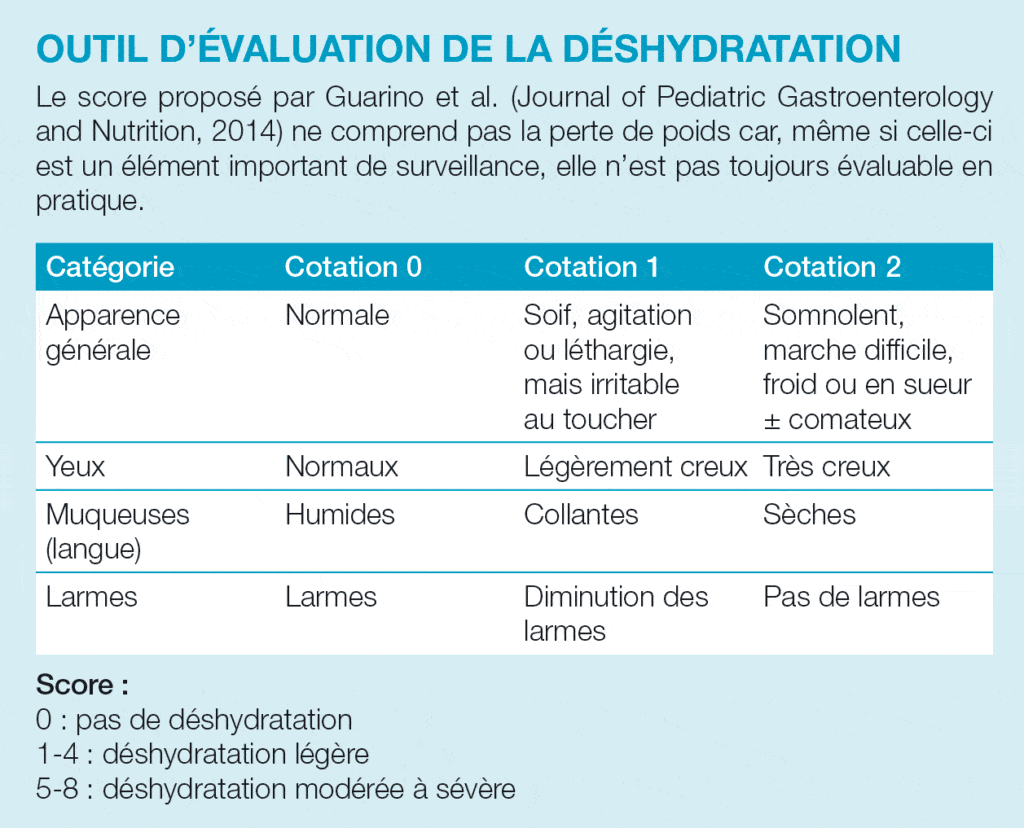
Les signes cliniques préoccupants de la déshydratation, nécessitant des soins médicaux immédiats, sont les suivants :
- des cernes et une sécheresse des muqueuses avec une perte de poids > 5 % ;
- des yeux enfoncés dans les orbites ;
- une fontanelle (chez les nourrissons) creuse ;
- une incapacité à produire des larmes lorsque l’enfant pleure ;
- une diminution significative voire l’absence de diurèse ;
- un pli cutané persistant, signe d’une perte de poids supérieure à 10 % ;
- des signes d’hypovolémie : accélération de la fréquence cardiaque (non expliquée par la fièvre) ; TRC (temps de recoloration cutanée) allongé (≥ 3 s), extrémités froides (marbrures), pouls périphériques mal perçus, diminution de la pression artérielle (tardive chez l’enfant), réduction de la diurèse, troubles de conscience (apathie, somnolence) et hypotonie. Ces derniers signes impliquent une prise en charge hospitalière rapide.
Gastro entérite : les critères d’hospitalisation
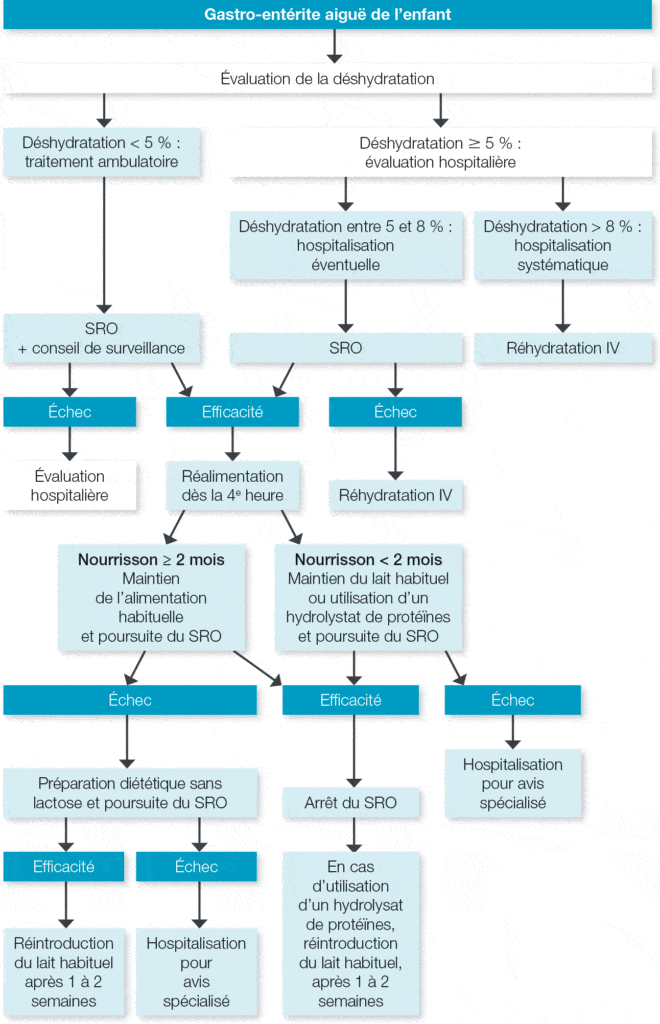
En cas de déshydratation avec une perte de poids inférieure à 5 %, le cas le plus fréquent, la prise en charge est ambulatoire.
Entre 5 et 8 % de perte de poids, le SRO, en ambulatoire ou aux urgences, est recommandé, suivi d’une réévaluation clinique. L’hospitalisation est alors discutée en fonction de l’évolution de la clinique, de l’âge et du contexte social. En effet, la prise en charge à domicile nécessite une surveillance accrue des parents et il appartient à l’équipe médicale de s’assurer que les parents sont en capacité de reconnaître les signes de gravité, d’assurer une surveillance accrue et de respecter les consignes de réhydratation et d’alimentation.
L’hospitalisation est systématique en cas de choc hypovolémique et en cas de déshydratation avec une perte de poids supérieure à 8 %. Les cas d’hypovolémie nécessitent une hospitalisation avec un remplissage vasculaire immédiat, suivi d’une réhydratation intraveineuse (IV).
Parmi les critères pris en compte dans une décision d’hospitalisation : des selles liquides importantes depuis plus de huit jours ; un âge inférieur à trois mois ; une altération de la conscience ; un échec de réhydratation orale ; des vomissements incoercibles, bilieux ou hémorragiques ; des selles sanglantes ; des doutes sur une pathologie sous-jacente, en particulier chirurgicale ou sur la compétence de surveillance des parents.
Gastro entérite : la prise en charge thérapeutique
Les solutés de réhydratation orale (SRO)
Les SRO sont les seuls traitements indispensables jusqu’à la guérison de la déshydratation. Ils ont pour objectifs de :
- prévenir et corriger les pertes hydroélectrolytiques par la réhydratation exclusive initiale ;
- prévenir la dénutrition et raccourcir la durée de la diarrhée par la réalimentation précoce ;
- éviter la sévérité symptomatique, la déshydratation sévère et l’état de choc hypovolémique.
Si l’apport oral n’est pas réalisable, la réhydratation entérale par sonde nasogastrique (40 à 50 ml/kg en 4 à 6 heures) est aussi efficace que la réhydratation IV.
En cas de signes de gravité, notamment l’apparition des signes de choc hypovolémique, la réhydratation IV est indispensable.
[dropshadowbox align=”center” effect=”lifted-both” width=”auto” height=”” background_color=”#ffffff” border_width=”1″ border_color=”#dddddd” ]L’hospitalisation est systématique en cas de choc hypovolémique et en cas de déshydratation avec une perte de poids supérieure à 8 %[/dropshadowbox]
Dans les 4 à 6 heures après le début de la réhydratation, une réalimentation précoce est nécessaire afin d’éviter la dénutrition. Pour les nourrissons de moins de trois mois, il faut maintenir l’alimentation habituelle : allaitement maternel en alternant SRO et mise au sein ou lait maternisé qu’il faut maintenir à concentration normale. Pour les nourrissons de plus de trois mois, un lait sans lactose peut être proposé pendant une à deux semaines, uniquement, en cas de diarrhée prolongée ou sévère. Enfin pour les plus grands, une alimentation normale est préconisée.
En cas de vomissements, qui interviennent en général au second plan derrière la diarrhée, le plus important est de fractionner l’administration des SRO puis d’assurer un apport sucré complémentaire par la reprise alimentaire précoce.
Il est à noter que les sodas et les jus de fruits ne sont pas adaptés à la réhydratation des nourrissons car ils sont hyperglycémiques, hyperosmolaires (entre 400 et 550 mmol/L) et pauvres en électrolytes. De même, l’eau pure est également contre-indiquée car elle favorise l’hyponatrémie.
Le remplissage vasculaire
Si l’hémodynamique est altérée, la réhydratation peut débuter, en milieu hospitalier, par un premier remplissage au sérum physiologique 0,9 %, à la posologie de 20 ml/ kg en 15 à 20 minutes et peut être renouvelée par un deuxième remplissage si la pression artérielle n’est pas restaurée.
En l’absence de choc, il est recommandé de réhydrater rapidement avec du sérum physiologique 0,9 %, à la posologie de 20 ml/kg/heure pendant 2 à 4 heures. Une fois la réhydratation terminée, le relais est pris par un soluté de glucosé 5 % complémenté par du NaCl et du KCl.
La surveillance clinique repose sur la régression des signes de réhydratation, le nombre de selles, la persistance ou non de vomissements et le retour éventuel d’une diurèse.
Aucun antiémétique n’a d’indication ni d’AMM spécifique dans la gastro-entérite de l’enfant, compte tenu du risque d’effets graves en particulier neurologiques, tels que des syndromes extrapyramidaux, des dyskinésies tardives, dose et durée dépendantes (ANSM, février 2014), cardiaques (allongement de l’intervalle QT, torsades de pointes, arythmie ventriculaire, voire mort subite) et exceptionnellement des syndromes malins des neuroleptiques. Ils ne doivent pas être prescrits en traitement ambulatoire.
Gastro entérite : complications possibles
Une diarrhée traînante peut s’installer. Elle peut être due à l’importance des lésions villositaires liées au rotavirus et justifier un régime sans lactose quel que soit l’âge. Dans d’autres cas, elle est secondaire à une dénutrition avec absence de réparation muqueuse du grêle. Une nutrition entérale prolongée semi-élémentaire est parfois nécessaire.
Les complications sévères peuvent être d’ordre :
- neurologiques, entraînant des convulsions (parfois reliées à une réhydratation IV trop rapide), un hématome sous-dural ou des thromboses veineuses cérébrales ;
- rénales, caractérisées par une insuffisance rénale fonctionnelle (cédant après une réhydratation bien conduite), provoquant une nécrose corticale (secondaire au choc) ou des thromboses des veines rénales (exceptionnelles après l’âge de 6 mois).
Ces complications sévères sont exceptionnelles.
Elles sont liées avant tout à l’intensité et à la durée du choc hypovolémique et leur prise en charge est du ressort de la réanimation.
Dans la majorité des cas, la prise en charge se déroule à domicile avec une surveillance du médecin traitant. Elle peut être relayée à l’hôpital en cas de déshydratation modérée à sévère, la plupart du temps en service ambulatoire ou aux lits-portes des urgences. Enfin les cas réanimatoires s’avèrent rares mais sont réguliers, chaque année en période épidémique.
Mesures générales pour lutter contre la transmission infectieuse
La transmission des virus, bactéries ou parasites responsables de la gastro-entérite se fait par un contact direct entre une personne et une autre déjà malade, des aliments contaminés par une personne malade ou de l’eau souillée ou encore par un contact avec des objets sur lesquels se sont déposées de fines particules de selles de personnes malades.
La gastro-entérite est favorisée par la vie en collectivité et la restauration collective, ce qui explique la survenue d’importantes épidémies de gastro-entérites surtout virales.
Il est donc indispensable de respecter des mesures d’hygiène afi n d’éviter la propagation, notamment dans nos services hospitaliers et en collectivité.
L’hygiène des mains est primordiale, avec une solution hydroalcoolique ou un lavage simple des mains. La restriction de la fréquentation de la collectivité est nécessaire à la phase aiguë, particulièrement dans les crèches ou les lieux d’accueil des nourrissons.
L’isolement en milieu hospitalier avec des mesures de protection individuelle doit être systématique (particulièrement pour les diarrhées à rotavirus).
Concernant la vaccination
Les vaccins vivants Rotarix® et RotaTeq® ont obtenu l’AMM en 2006 pour l’immunisation active du nourrisson à partir de l’âge de six semaines. Ils sont administrés par voie orale et ont une effi cacité de 90 % sur les diarrhées sévères à rotavirus.
Le Haut Conseil de la Santé Publique a recommandé en 2014 la vaccination contre le rotavirus des nourrissons âgés de moins de six mois selon un schéma vaccinal à deux doses, aux deux et trois mois de l’enfant, pour le vaccin monovalent Rotarix®, et à trois doses (2, 3 et 4 mois de l’enfant) pour le vaccin pentavalent RotaTeq®.
Pour autant la vaccination des nourrissons contre le rotavirus n’est pas obligatoire dans le calendrier vaccinal français. Elle peut cependant être proposée par le médecin traitant après une évaluation médicale individuelle. Il est conseillé de commencer la vaccination contre le rotavirus tôt chez le bébé, dès l’âge de six semaines.
Conclusion
La gastro-entérite est une maladie courante que l’on connaît tous mais qui peut avoir de graves conséquences chez le nourrisson et le jeune enfant. En tant qu’infi rmier, il est donc indispensable de considérer sérieusement tout enfant présentant ce type de symptômes. L’évaluation clinique et la surveillance sont primordiaux et comprennent :
- une prise des constantes (température, fréquence cardiaque, pression artérielle),
- un contrôle du poids et de la diurèse sur six heures,
- une vérification du nombre de selles et de vomissements,
- la réalisation d’un ionogramme sanguin, un dosage de l’urée et de la créatinine sanguine (en cas d’anomalie initiale et chez l’enfant perfusé).
De plus, lors d’un retour à domicile, l’équipe doit s’assurer que la famille a bien compris les consignes de réhydratation et surtout leur capacité à identifier les signes d’aggravation. Le retour à la maison est possible uniquement si la famille est identifiée comme compétente pour assurer elle-même la surveillance.
Lou CHRETIEN,
Infirmière en pédiatrie
Je m'abonne à la newsletter ActuSoins

Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.













Soyez le premier à laisser un commentaire !