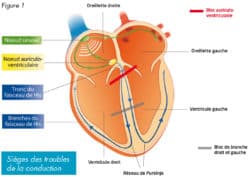
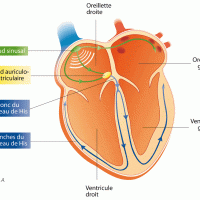
 Les troubles de la conduction sont des anomalies de transmission de l’influx électrique au sein du coeur. Il peut s’agir soit d’une transmission ralentie entre les oreillettes et les ventricules appelé bloc auriculo-ventriculaire (trait rouge sur le schéma – Figure 1) soit d’un blocage situé sur l’une des branches du faisceau de His au niveau des ventricules appelé bloc de branche (trait gris sur le schéma – Figure 1).Electrocardiogramme
Les troubles de la conduction sont des anomalies de transmission de l’influx électrique au sein du coeur. Il peut s’agir soit d’une transmission ralentie entre les oreillettes et les ventricules appelé bloc auriculo-ventriculaire (trait rouge sur le schéma – Figure 1) soit d’un blocage situé sur l’une des branches du faisceau de His au niveau des ventricules appelé bloc de branche (trait gris sur le schéma – Figure 1).Electrocardiogramme
Electrocardiogramme : les blocs auriculo-ventriculaires (BAV)
Il existe de nombreuses variantes (BAV 1er degré, 2ème degré, 3ème degré). L’influx électrique se propage correctement au niveau des oreillettes mais n’est pas ou mal transmis aux ventricules.
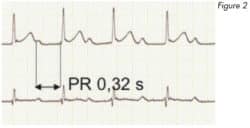 Le BAV 1er degré (Figure 2) se caractérise par un allongement de l’espace PR de façon constante à chaque cycle c’est-à-dire que la conduction entre les oreillettes et les ventricules s’effectue plus lentement mais n’est pas absente. Il a peu de conséquences hémodynamiques et nécessite une surveillance simple.
Le BAV 1er degré (Figure 2) se caractérise par un allongement de l’espace PR de façon constante à chaque cycle c’est-à-dire que la conduction entre les oreillettes et les ventricules s’effectue plus lentement mais n’est pas absente. Il a peu de conséquences hémodynamiques et nécessite une surveillance simple.
Le BAV 2ème degré se caractérise par certaines ondes P non suivies de QRS (onde P bloquée), ce qui empêche la contraction ventriculaire.
Il existe deux variantes :
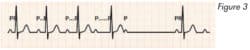 Luciani Wenckebach (anciennement Mobizt I) : le bloc se situe au-dessus du faisceau de His et se caractérise par une augmentation de l’espace PR jusqu’à la survenue d’une onde P bloquée (Figure 3).
Luciani Wenckebach (anciennement Mobizt I) : le bloc se situe au-dessus du faisceau de His et se caractérise par une augmentation de l’espace PR jusqu’à la survenue d’une onde P bloquée (Figure 3).
Mobizt II : l’espace PR est constant et le blocage se situe au niveau du faisceau de His. La tolérance hémodynamique est variable et nécessitera dans les formes sévères la pose d’un pacemaker (Figure 4).
Le BAV du 3ème degré (ou BAV complet) montre une absence complète de conduction entre les oreillettes et les ventricules. Il y a une dissociation complète des ondes P (symbolisée par P) et des QRS, chaque étage bat à son propre rythme. La tolérance hémodynamique est mauvaise et cette situation peut conduire à un arrêt cardio-circulatoire. Le traitement impose la pose d’un pacemaker (Figure 5).
Electrocardiogramme : les blocs de branche
Ils concernent la conduction de l’influx électrique dans les branches du faisceau de His. Un bloc de branche droit entrainera un retard de contraction du ventricule droit par rapport au ventricule gauche et inversement pour le bloc de branche gauche.
Electrocardiogramme : les anomalies du segment ST en cas d’IDM
Majoritairement anodines, les anomalies du segment ST sont fréquentes et sont indissociables du tableau clinique et biologique et des antécédents du patient. Un sus-décalage du segment ST (par rapport à la ligne isoélectrique) peut être le témoin d’un IDM, d’un bloc de branche, d’une péricardite. Un sous décalage du segment ST (par rapport à la ligne isoélectrique) peut être le témoin d’une ischémie myocardique, d’un IDM, d’une imprégnation digitalique, d’un bloc de branche, d’une embolie pulmonaire.
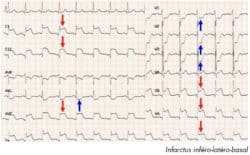
Electrocardiogramme : en cas d’IDM aigu
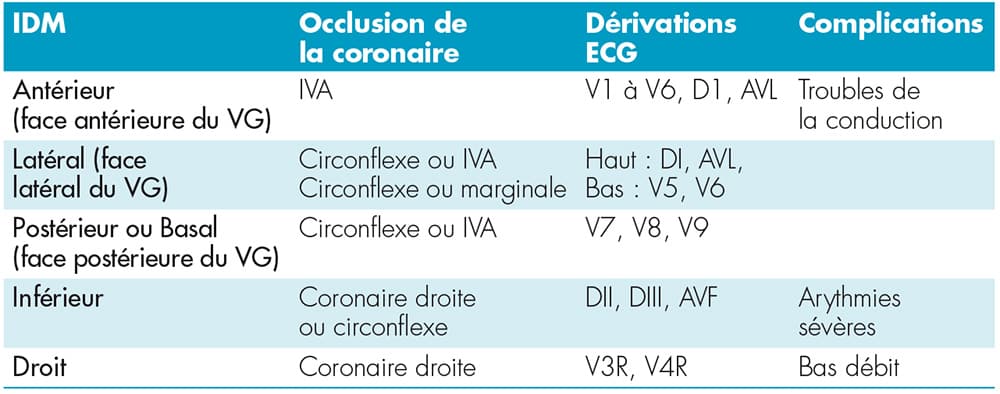
Le coeur est vascularisé par des artères appelées coronaires, chaque coronaire irriguant un territoire qui lui est propre :
- la coronaire droite vascularise l’oreillette et le ventricule droit, le 1/3 postérieur du septum et la face inférieure du ventricule gauche (VG),
- le tronc commun se divise en 2 : l’inter ventriculaire antérieure (IVA) et l’artère circonflexe. Elles vascularisent l’oreillette gauche, la face antérieure et latérale du VG, les 2/3 antérieur du septum et la conduction électrique ventriculaire (faisceau de His et Purkinje).
L’IDM est dû à une occlusion complète d’une artère coronaire. La zone non vascularisée se nécrose, elle ne peut donc plus se dépolariser, ni se contracter.
Le plus souvent l’infarctus porte sur le ventricule gauche (VG), cavité la plus épaisse du coeur, qui assure l’éjection du sang dans la circulation générale.
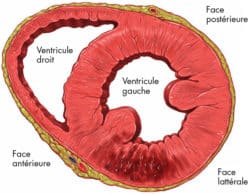
Les modifications du segment ST (sus ou sous décalage) dans les différentes dérivations de l’ECG (électrocardiogramme) permettent de suspecter avec une grande probabilité, non seulement le territoire du VG atteint mais aussi la coronaire occluse. Le fait d’identifier l’artère touchée peut avoir d’importantes implications cliniques et de supposer les complications à venir.
En résumé et indépendamment des variations anatomiques :
Laurence Piquard
Infirmière anesthésiste formatrice

Pour recevoir ActuSoins magazine chez vous (trimestriel), c’est ICI
Pour en savoir plus : lecture accélérée de l’ECG électrocardiogramme – Dale Dubin – Maloine.
Pour aller plus loin : les formations pour comprendre l’ECG Electrocardiogramme









Vous devez être connecté pour poster un commentaire.