L’arrêt cardio-respiratoire chez l’enfant est rare et son pronostic est généralement plus favorable s’il survient en milieu hospitalier. Face à cette situation critique, les connaissances théoriques, l’expérience et les compétences des intervenants jouent un rôle essentiel.
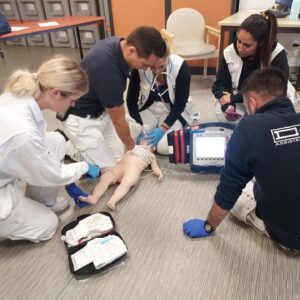
Exercice de prise en charge médicalisée de l’ACR pédiatrique. @DR
L’arrêt cardio-respiratoire (ACR) de l’enfant constitue une source de stress considérable pour les soignants. Bien que cet événement soit rare, il exige une mise à jour régulière des connaissances, le suivi de formations théoriques et pratiques ainsi que la réalisation d’exercices de simulation. Pour garantir une intervention efficace, une approche structurée est indispensable : la maîtrise d’un algorithme (voir encadré) et une communication en « boucle fermée » entre les membres d’une équipe renforcent la coordination et la qualité de l’intervention. Ainsi, des soignants bien formés sont mieux préparés pour gérer le stress et offrir à l’enfant une prise en charge optimale et rapide.
Le terme « enfant » englobe ici les nourrissons (du deuxième jour de vie jusqu’à un an*), les jeunes enfants et les adolescents (jusqu’à un poids de 55 kg ou à la présence de signes de puberté). En raison des différences liées à l’âge, à la taille et au poids, l’adaptation du matériel, des gestes et techniques, ainsi que des doses de médicaments est primordiale.
Reconnaître l’ACR (arrêt cardio-respiratoire) chez l’enfant
La reconnaissance de l’ACR et l’initiation de la réanimation cardio-pulmonaire (RCP) constituent ce que l’on appelle le « Basic Life Support », destiné aux primo-intervenants. Une identification rapide de l’ACR, suivie d’une RCP précoce et efficace, est cruciale pour améliorer les chances de survie.
Lorsqu’un enfant semble aréactif, il est essentiel de garantir sa sécurité ainsi que celle des intervenants avant toute intervention. Il faut ensuite évaluer son état de conscience en l’appelant par son prénom (question ou ordre simple) et en le stimulant tactilement, sans le secouer, par exemple au niveau de la tête ou des pieds. Si l’enfant ne réagit pas, il est impératif de demander immédiatement de l’aide, car cette absence de conscience nécessite une prise en charge rapide.
Après cela, il faut libérer les voies aériennes supérieures puis évaluer la ventilation pendant un maximum de dix secondes en utilisant la méthode du « Voir, Écouter, Sentir » qui consiste à observer si le thorax se soulève, à repérer la présence ou l’absence de bruits respiratoires et à sentir si de l’air est exsufflé.
Si le thorax ne se soulève pas, qu’aucun souffle n’est perçu et qu’aucun bruit n’est entendu, l’absence de ventilation est alors constatée : l’enfant est considéré en ACR. À ce stade, la prise de pouls n’est pas systématique. Sa recherche pourrait même retarder la prise en charge.
Initier la RCP
Étant donné que la majorité des ACR de l’enfant sont d’origine hypoxique, il est nécessaire, après ces différentes étapes, de réaliser cinq insufflations initiales car la tolérance de l’enfant à l’hypoxie est plus limitée que celle de l’adulte : le nourrisson – ou le jeune enfant – réagit à l’hypoxie par une bradycardie (réponse réflexe du système nerveux autonome). Ainsi, parfois, ces cinq insufflations initiales permettent de rétablir un rythme perfusant lors d’une bradycardie sévère dite « préterminale secondaire à l’hypoxie ».
Pendant ces insufflations, il est important de rechercher des signes de vie, tels que la toux ou le mouvement. Si l’enfant ne réagit toujours pas, il faut appeler les équipes médicales en charge de l’arrêt cardiaque au sein de l’établissement de santé ou la régulation du SAMU, et débuter les compressions thoraciques. Le rythme de la RCP chez l’enfant est de quinze compressions pour deux insufflations. Lorsqu’un BAVU n’est pas disponible (milieu extrahospitalier notamment), le bouche-à- bouche (enfant) ou le bouche-à-bouche et nez (nourrisson) reste préconisé. Des masques de protection, très peu encombrants (porte-clés, kits à garder dans sa boîte à gants…) et simples d’utilisation, existent. Sans ce type de protection, si la situation est rebutante pour l’intervenant, ou en période d’épidémie, les insufflations peuvent être omises. Dans ce cas, les compressions thoraciques se font en continu, sans alternance.
Techniques selon l’âge
L’ouverture des voies aériennes supérieures, les insufflations et les compressions thoraciques sont adaptées au gabarit et à l’âge de l’enfant. Ainsi, il est indispensable de réaliser ces gestes en tenant compte des spécificités liées à chaque tranche d’’âge.
Ouverture des Voies aériennes supérieures (VAS)
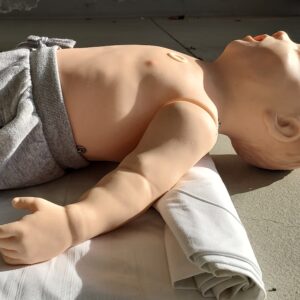
Ouverture des VAS : chez le nourrisson, la tête doit être maintenue en position neutre. @DR
Chez le nourrisson, la tête doit être maintenue en en position neutre car les cartilages et tissus au niveau du larynx sont mous : avec un occiput proéminent à cet âge-là, toute flexion ou hyperextension de la tête risquerait d’obstruer les VAS. Il est possible de placer un billot sous les épaules du nourrisson pour aligner l’axe des oreilles avec le thorax, permettant ainsi de garder les voies respiratoires dégagées. Photo 3 par ici (voir sous le texte pour indications et légende)
Chez l’enfant, il faut ouvrir les voies aériennes en effectuant une extension progressive de la tête ou une manœuvre d’antépulsion de la mâchoire.
Insufflations

BAVU de 450/500 ml et 1600/2000 ml @DR
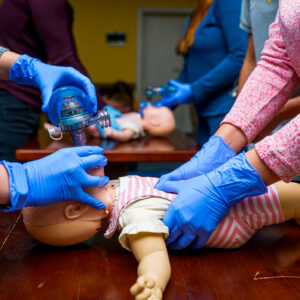
Pour effectuer les insufflations, il faut choisir un masque transparent circulaire ou anatomique ainsi qu’un Ballon autoremplisseur à valve unidirectionnelle (BAVU) adapté, raccordé à l’Oxygène (FiO2 100%). Le volume du BAVU doit être approprié au poids et à l’âge de l’enfant pour éviter une ventilation excessive ou insuffisante : le BAVU de 250ml est réservé aux prématurés, celui de 450/500ml est adapté aux nouveau-nés et nourrissons jusqu’à 10 kg, et, au-delà de 10 kg, un BAVU de 1600/2000ml est nécessaire. Pour ventiler efficacement, il suffit de comprimer le ballon avec trois doigts, en ajustant la pression, jusqu’à ce que le thorax se soulève. Les recommandations actuelles privilégient une ventilation à quatre mains car cette méthode permet d’optimiser les ventilations en assurant une meilleure étanchéité du masque et d’assurer une alternance parfaite des ventilations et des compressions thoraciques. L’intervenant effectuant les compressions thoraciques comprime le BAVU d’une main et laisse l’autre sur le thorax pour apprécier l’efficacité des insufflations.
Compressions thoraciques
Il est important de noter que l’expression « massage cardiaque » n’est plus utilisée : il convient désormais de parler de « compressions thoraciques ». Le rythme des compressions thoraciques est le même que pour l’adulte, seules la méthode et la profondeur des compressions doivent être adaptées.
Compressions thoraciques
| Nourrisson | Enfant et adolescent | |
| Rythme | 100-120 /minute | 100-120/ minute |
| Méthode | Technique d’encerclement du thorax à deux pouces | Une paume de main ou deux paumes de main selon la taille de l’enfant |
| Profondeur | Il est important d’appliquer une compression suffisante et une décompression identique :- Comprimer la moitié inférieure du sternum d’au moins un tiers du diamètre antéro-postérieur du thorax : 4 cm. | Il est important d’appliquer une compression suffisante et une décompression identique :- Comprimer la moitié inférieure du sternum d’au moins un tiers du diamètre antéro-postérieur du thorax : 5 à 6 cm. |
Réanimation médicalisée
Chez le nourrisson, les compressions thoraciques se font par la technique de l’encerclement du thorax à deux pouces. © Terelyuk/ShutterStock
À cette étape, l’équipe est renforcée par d’autres intervenants médicaux et paramédicaux, et le matériel nécessaire à la réanimation médicalisée est disponible (chariot d’urgence ou sac d’intervention). La RCP se poursuit, avec le relais du personnel effectuant les compressions thoraciques toutes les deux minutes ou en cas de fatigue. Cette phase correspond à l’« Advanced Life support ».
Analyse du rythme
L’analyse du rythme (voir aussi page …) s’effectue par le défibrillateur semi-automatique qui recommande ou non le choc, soit par un médecin qui analyse le tracé électrique. Selon cette analyse, effectuée toutes les deux minutes, les priorités de soins varient.
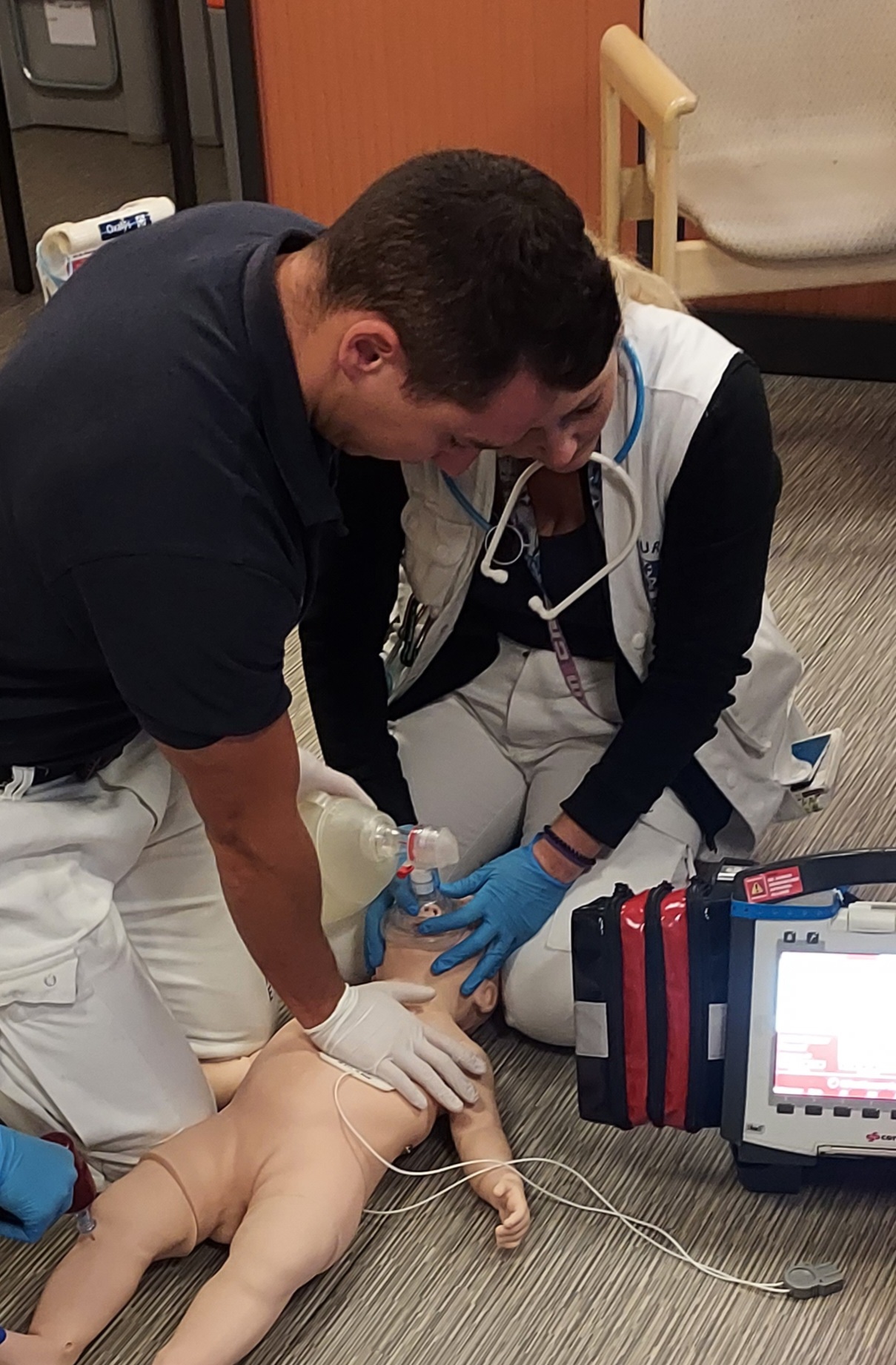
Pour l’enfant, l’intervenant effectuant les compressions thoraciques comprime le BAVU d’une main et laisse l’autre sur le thorax pour apprécier l’efficacité des insufflations. @DR
En cas d’ACR lié à l’hypoxie (situation la plus fréquente chez l’enfant), les rythmes observés sont une asystolie ou une activité électrique sans pouls (AESP). Dans ces situations, le rythme est dit « non choquable » et la priorité consiste à établir un accès vasculaire et à administrer une dose d’adrénaline de 10 mcg/kg (jusqu’à 1mg maximum).
En cas de rythme « choquable », comme une tachycardie ventriculaire sans pouls (TVsp) ou une fibrillation ventriculaire (FV), la priorité est d’utiliser un défibrillateur manuel ou semi-automatique, selon le matériel disponible, et de délivrer un choc à haute énergie, de 4 joules par kilogramme (J/kg). Un choc est délivré dès la reconnaissance du rythme, puis le rythme est analysé ensuite toutes les deux minutes avec la délivrance d’un choc si nécessaire. Comme l’impédance augmente avec le nombre de défibrillations il est nécessaire de passer à 6 J/kg au cinquième choc puis à 8 J/kg à partir du sixième choc.
Ces rythmes, qui répondent à la défibrillation, sont bien moins fréquents chez l’enfant que chez l’adulte (environ 8% des cas chez l’enfant contre 50 à 70% chez l’adulte).
Accès vasculaire
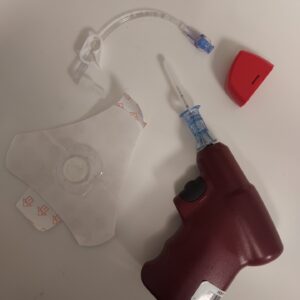
Aiguille, perceuse, pansement et raccord de cathéter intra-osseux. @DR
L’accès vasculaire recommandé en première intention en cas D’ACR est la voie intra-osseuse, surtout si l’enfant n’a pas déjà un abord vasculaire fonctionnel en place. Cette recommandation repose sur le fait que la moelle des os longs contient un réseau vasculaire très riche qui ne collabe pas, même en état de choc. Les sites d’insertion diffèrent en fonction de l’âge. Ainsi, le fémur distal est recommandé chez le nourrisson, le tibia proximal est le site à privilégier ensuite. L’accès au tibia distal est possible chez les enfants de plus de six ans, et il est recommandé d’éviter le site huméral avant l’adolescence en raison de sa proximité avec des cartilages de croissance.
Adrénaline et amiodarone
L’adrénaline est une amine sympathomimétique qui exerce une action vasoconstrictrice par stimulation alpha-adrénergique. Elle produit un effet chronotrope et inotrope positif. Son utilisation au cours d’une RCP permet d’augmenter les pressions de perfusion cérébrale et coronaire.
La préparation de l’adrénaline doit toujours être la même : diluer 1 mg d’adrénaline (1ml) dans 9 ml de sérum physiologique et passer 0,1 ml/kg de la solution toutes les 3 à 5 minutes.
L’adrénaline est injectée immédiatement en cas d’asystolie ou d’AESP, et au troisième choc en cas de FV ou de TVsp. Une fois que son administration a débuté, l’adrénaline est ensuite systématiquement injectée toutes les deux analyses, soit toutes les quatre minutes.
L’amiodarone est un anti-arythmique agissant sur les canaux ioniques qui permet de ralentir la conduction électrique et de prolonger le potentiel d’action. L’utilisation d’amiodarone dans les FV réfractaires à la défibrillation augmente les chances de survie en post RACS (Reprise d’activité cardiaque spontanée). Il réduit le risque de récidive des arythmies et aide à instaurer un rythme sinusal. L’amiodarone sur la FV ou TVsp intervient uniquement au troisième choc puis au cinquième choc.
Le T0 (temps zéro) de la réanimation médicalisée est la première dose d’Adrénaline ou la première défibrillation.
Algorithmes
Face à des rythmes « choquables » ou des rythmes « non choquables », les algorithmes de prise en charge diffèrent. Ils peuvent aussi se croiser et il est possible de passer de l’un à l’autre.
Intubation
L’intubation orotrachéale n’est pas une priorité si les insufflations au BAVU sont efficaces. Il est en effet important de ne pas interrompre les compressions thoraciques dans le but d’effectuer ce geste. Cela pourrait être délétère, notamment si l’intubation est compliquée et prend du temps.
Si l’enfant est intubé au cours de la RCP, la fréquence respiratoire est ajustée en fonction de l’âge et les compressions thoraciques s’effectuent sans interruption. Bien que l’intubation présente de nombreux avantages, notamment la sécurisation des voies aériennes, elle doit être réalisée par un professionnel habilité (médecin ou IADE) au moment approprié. Ce dernier doit disposer d’une solide expérience pour réduire au maximum la durée de la laryngoscopie.
Ce geste peut aussi être réalisé après la phase de Reprise d’une activité cardiaque spontanée (RACS), durant la phase de stabilisation.
Entourage et équipe
Lors de la réanimation il est très important de ne pas oublier les parents de l’enfant. Dans la mesure du possible, il est bénéfique de désigner un membre du personnel pour s’occuper d’eux et leur permettre d’assister à la réanimation s’ils le souhaitent, tant qu’ils n’entravent pas la prise en charge. Des recommandations soulignent l’importance de la présence parentale pendant la RCP car elle réduit l’anxio-dépression et facilite le travail de deuil.
Il est également fortement conseillé d’organiser un débriefing pour les équipes. Cela permet d’analyser l’intervention pour en tirer des leçons et partager ses émotions face à cette expérience éprouvante.
Bon à savoir
Malgré la réanimation cardiorespiratoire, la mortalité due à un arrêt cardiaque hors de l’hôpital est en moyenne de 90% chez les nourrissons et les enfants. À l’hôpital, ce taux s’élève à 65% pour ces mêmes groupes d’âge. En cas d’arrêt respiratoire seul, ce taux est réduit (20-25%).
Réfléchir aux causes réversibles
Pendant la réanimation, il faut rechercher les causes potentiellement réversibles, dites « curables » et connues sous le nom des « 5H et 5T », un moyen mnémotechnique pour identifier facilement les facteurs pouvant entraver la Reprise d’une activité cardiaque spontanée (RACS).
| Les 5 H– Hypoxie – Hypovolémie – Hypo ou hyperthermie – Hydrogène – Hypo ou hyperkaliémie, calcémie… | Les 5 T– Toxique – Pneumothorax sous Tension – Tamponnade – Thrombose veineuse – Thrombose coronaire |
Algorithmes de la prise en charge médicalisée de l’ACR de l’enfant

Sources et réferences
- European Resuscitation Council
- American Heart Association
- Labenne, O.Paut. Arrêt cardiaque chez l’enfant : définition, épidémiologie, prise en charge et pronostic. Em-consulte.fr. 24/11/14.
- Shira A.Schlesinger. Réanimation cardiorespiratoire du nourrisson et de l’enfant. Le manuel MSD. Avril 2023
Aurélie FOUQUIER
IADE au SMUR du CH Simone Veil (95),
instructeur EPALS et formatrice simulation.
Je m'abonne à la newsletter ActuSoins
Cet article a été publié dans ActuSoins Magazine
Il est à présent en accès libre.
ActuSoins vit grâce à ses abonnés et garantit une information indépendante et objective.
Pour contribuer à soutenir ActuSoins, tout en recevant un magazine complet (plus de 70 pages d’informations professionnelles, de reportages et d’enquêtes exclusives) tous les trimestres, nous vous invitons donc à vous abonner.
Pour s’ abonner au magazine, c’est ICI
Abonnez-vous au magazine Actusoins
*Cet article ne traite pas de la réanimation cardio-pulmonaire en période périnatale immédiate : les protocoles et algorithmes diffèrent dans ce cas particulier.
FAQ RCP Pédiatrique
Quand pratiquer la RCP sur un enfant ?
Commencez la RCP si l’enfant est inconscient, ne respire pas normalement ou ne montre aucun signe de circulation. Appelez immédiatement les secours.
Différence entre RCP adulte et pédiatrique ?
La RCP pédiatrique utilise des compressions moins profondes, un ratio compressions/ventilations adapté et des insufflations plus importantes, car l’arrêt cardiaque chez l’enfant est souvent d’origine respiratoire.
Quel ratio compressions/ventilations ?
- 1 sauveteur : 30:2
- 2 sauveteurs : 15:2
Quelle profondeur pour les compressions ?
Environ un tiers du thorax : 4 cm pour un nourrisson et 5 cm pour un enfant.
Fréquence des compressions ?
100 à 120 compressions par minute.
RCP nourrisson : technique spécifique ?
Utilisez deux doigts au centre du thorax pour les compressions et insufflez doucement, en gardant la tête en position neutre.
Pourquoi les insufflations sont-elles importantes ?
Chez l’enfant, la majorité des arrêts cardiaques sont respiratoires. Les insufflations assurent l’oxygénation du cerveau et des organes vitaux.
Quand utiliser un défibrillateur ?
Dès qu’il est disponible, avec des électrodes pédiatriques si possible, pour traiter les arythmies chocables.
Comment placer les électrodes pédiatriques ?
Sur la poitrine : une sous la clavicule droite et une sur le thorax gauche, selon le schéma du DEA.
Combien de temps poursuivre la RCP ?
Jusqu’à l’arrivée des secours ou la reprise de la respiration et du pouls.
Que faire si l’enfant respire mais est inconscient ?
Le placer en position latérale de sécurité (PLS) et surveiller la respiration.
Signes d’une RCP efficace ?
La poitrine se soulève à chaque insufflation, compressions régulières, circulation détectable (pouls ou coloration).
Causes fréquentes d’arrêt cardiaque pédiatrique ?
Hypoxie, étouffement, noyade, infection sévère, troubles cardiaques congénitaux.
Que faire en cas de noyade ?
Commencez immédiatement la RCP avec insufflations et continuez jusqu’à l’arrivée des secours.
Quand interrompre la RCP ?
Uniquement si l’enfant reprend une respiration normale ou si les secours prennent le relais.
Médicaments en RCP pédiatrique ?
Adrénaline IV/IO selon protocole en cas d’arrêt prolongé.
Accès vasculaire recommandé ?
IV si possible, sinon intra-osseux rapide pour administration des médicaments.
Gestion des voies aériennes ?
Maintenir la tête en position neutre et dégager les voies aériennes. Intubation si besoin par professionnel.
Surveillance pendant la RCP ?
Capnographie, pouls, saturation et retour circulatoire, pour ajuster compressions et ventilation.
Spécificité nourrisson ?
Thorax fragile, dépendance respiratoire élevée. Compresssions douces et ventilation adaptée.
Pourquoi se former aux gestes de RCP ?
Une intervention rapide et correcte augmente fortement les chances de survie et réduit les séquelles neurologiques.
RCP en équipe : rôle clé ?
Coordonner compressions, ventilation, suivi du DEA et communication avec secours pour optimiser la survie.
Quelle position pour les compressions ?
- Nourrisson : 2 doigts au centre du thorax
- Enfant : paume d’une main ou deux pouces selon nombre de sauveteurs
RCP et survie : quelle importance ?
La rapidité et la qualité des gestes augmentent considérablement les chances de récupération complète.








Vous devez être connecté pour poster un commentaire.